文章信息
- 郭雁飞, 施燕, 阮晔, 孙双圆, 黄哲宙, 郑杨, 李甘, 吴凡.
- Guo Yanfei, Shi Yan, Ruan Ye, Sun Shuangyuan, Huang Zhezhou, Zheng Yang, Li Gan, Wu Fan.
- 50岁及以上人群每日静坐时间与衰弱的关联研究
- Association between daily sedentary time and frailty among people aged 50 years and over
- 中华流行病学杂志, 2019, 40(10): 1257-1261
- Chinese Journal of Epidemiology, 2019, 40(10): 1257-1261
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2019.10.016
-
文章历史
收稿日期: 2018-11-02
2. 上海交通大学公共卫生学院 200025;
3. 复旦大学上海医学院 200032
2. School of Public Health, Shanghai Jiaotong University, Shanghai 200025, China;
3. Shanghai Medical College, Fudan University, Shanghai 200032, China
衰弱综合征是生理储备降低和多系统失调,限制了机体对内外的应激和保持内环境稳定的能力,增加了其对应急事件的易感性[1]。一般情况下,衰弱会随着年龄的增长而逐渐流行,带来一系列不可逆的健康结局,如死亡、失能等[2]。每日静坐时间过长也被认为是衰弱发生发展的重要独立危险因素。有研究表明每日久坐时间与身体衰弱的发展之间存在密切关系,在控制中等强度活动所用的时间后,研究发现更久的基线久坐时间与衰弱的发生率显著相关[3]。已有研究显示,每日静坐时间过长和总死亡率、心血管疾病以及糖尿病等健康结局之间存在显著关系[4-5]。本研究对≥50岁人群每日静坐时间与衰弱发生的关系进行分析。
资料与方法1.资料来源:来源于WHO全球老龄化与成人健康研究(SAGE)中国项目第一轮基线调查(2007-2010年)。具体调查方法参照文献[6]。选取≥50岁人群作为本研究的研究对象。本研究经WHO和上海市CDC伦理委员会批准,调查对象均签署知情同意书。
2.研究方法:
(1)衰弱指数:衰弱可以被定义为人体功能消耗的积累,本研究用衰弱指数来衡量衰弱的程度,其原理是计算健康缺陷的累积个数或者比例(症状、体征、疾病、残疾和实验室检查指标等)。通常用健康缺陷累计数与所考虑的所有健康项目的比值表示。一个人的缺陷越多,则表明他/她越有可能为衰弱状态[7]。在本研究中,衰弱指数由40种变量计算得来。这些指数变量包括医学体征、医学诊断情况、日常生活活动和表现测试(行走速度和握力)等。个体评分从0到1。根据以往研究的结果,将衰弱指数0.2规定为进入衰弱状态的阈值[8],将个体分为没有衰弱组(<0.2)和衰弱组(0.2~1.0)。
(2)静坐时间:本研究询问调查对象在24 h静坐或躺着多长时间?并强调静坐或躺着是指在工作场合、家里、交通、朋友聚会等的静坐时间,包括坐在桌前、和朋友在一起坐、坐车、阅读、玩牌或看电视等,但不包括睡眠。
(3)混杂与影响因素:参考国内外关于中老年人衰弱发生危险因素的研究,从SAGE调查内容中选取性别、年龄、居住地区、家庭经济水平作为混杂因素进行调整[9-11]。同时纳入水果蔬菜摄入、吸烟、饮酒和体力活动情况。
3.统计学分析:统计学分析采用Stata 14.1软件完成。为消除样本和总体人群年龄、性别等差异,本研究在估计衰弱发生率时,使用了复杂抽样加权对结果进行调整,抽样权重采用我国2010年人口普查数据进行性别、年龄、地区的事后分层调整。通过计算加权率/比及其95%CI或者加权x及其sx呈现加权结果。并采用Rao-Scott χ2检验比较不同人群加权率/比,结果用F统计量表示。家庭经济水平计算基于家庭所拥有的耐用品、居住特征和可获得的服务(饮水、卫生设施和烹饪燃料)。使用两步随机效应概率模型来产生五分位数。首先根据不同资产的权重生成资产阶梯。然后根据资产所有权,使用这个梯子以相同的比例安排家庭。结果是连续的收入分数,再进行五分位划分[9]。因为调查对象是通过多阶段抽样获取,所以本研究数据具有明显的层次结构,故本研究采用两水平(个体层面和社区层面)的logistic回归模型分析久坐时间对衰弱的影响(采用“melogit”命令进行分析)。并用城乡进行分层分析,统计显著性水平为P<0.05。采用限制性立方样条曲线(restricted cubic spline,RCS)将每日静坐时间作为连续变量纳入模型进行绘制剂量-反应曲线。
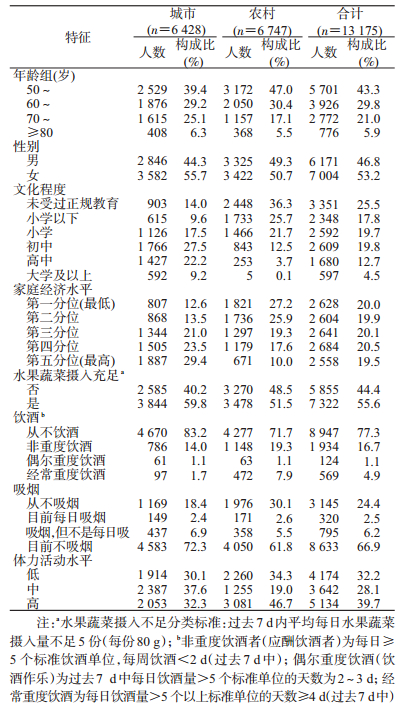
结果1.一般情况:共纳入13 175名≥50岁中老年人进行分析。年龄为(62.6±0.2)岁,其中50~59岁和60~69岁组占绝大多数,分别为43.3%和29.8%。调查对象的性别分布较均匀,其中男性和女性占比分别为46.8%和53.2%。56.7%调查对象的文化程度为小学及以上。水果蔬菜摄入不足比例为44.4%,经常重度饮酒比例为4.9%,目前每日吸烟比例为2.5%,低水平体力活动比例为32.2%。其他指标分布特征见表 1。
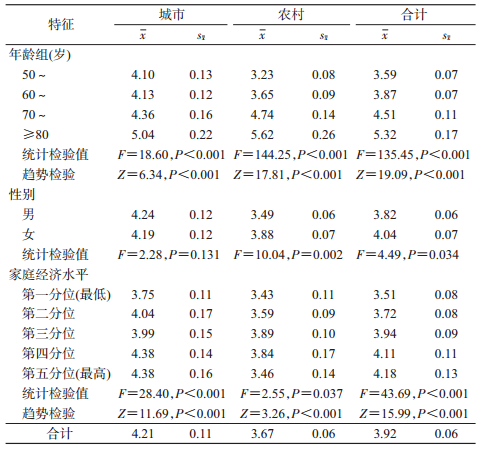
2.静坐时间:总体静坐时间随年龄的增长而增加,其中≥80岁人群平均每日静坐时间最高,为(5.32±0.17)h,总体静坐时间女性高于男性,差异有统计学意义(P<0.001)。在城市地区,男性静坐时间高于女性,城市静坐时间高于农村,差异有统计学意义(P<0.001)。总体静坐时间随着家庭经济水平的增加呈增加趋势(P<0.001)。见表 2。
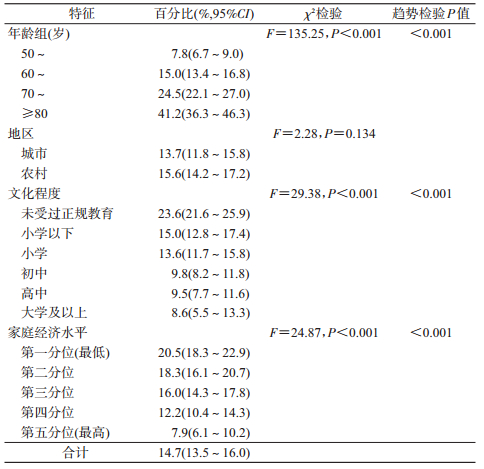
3.衰弱:≥50岁的人群总体衰弱比例为14.7%,随年龄的增长而增加(P<0.001),随着文化程度的增高而降低(P<0.001)。并随着家庭经济水平的增加而降低(P<0.001)。见表 3。
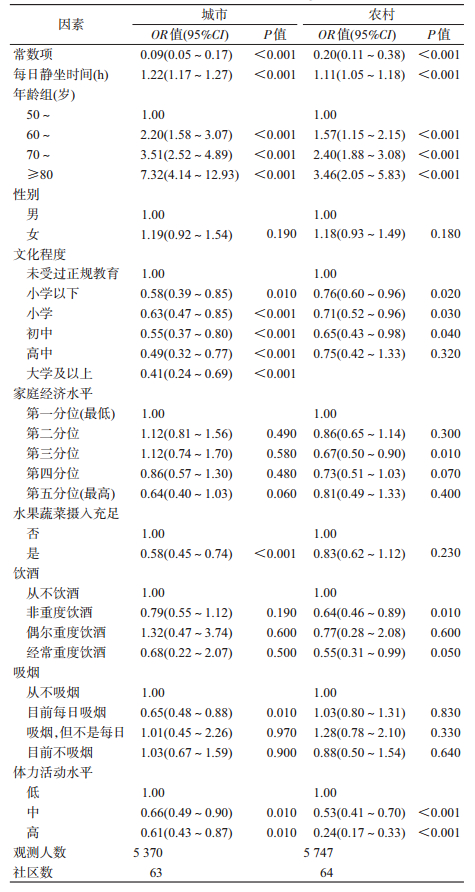
4.多因素分析:考虑到我国城乡较大的生活习惯和出行模式差异,故本研究用地区进行分层分别拟合两水平(个体和社区)logistic回归模型分析≥50岁人群衰弱的影响因素,分析结果显示,无论在城市还是农村,高体力活动水平均可显著降低衰弱发生风险。在城市地区,每日静坐时间与衰弱发生显著相关(不同特征≥50岁人群衰弱的分布情况1.22,95%CI:1.17~1.27)。水果蔬菜摄入充足则显著降低衰弱的发生风险(OR=0.58,95%CI:0.45~0.74)。在农村地区,每日静坐时间也与衰弱发生显著相关(OR=1.11,95%CI:1.05~1.18)。与城市地区不同的是,在农村地区并未发现水果蔬菜摄入充足是衰弱的发生风险的保护因素(OR=0.83,95%CI:0.62~1.12)。见表 4。
5.剂量-反应关系:采用RCS将每日静坐时间作为连续变量纳入模型进行绘制剂量-反应曲线,结果显示,每日静坐时间与衰弱发生存在剂量-反应关系,即每日静坐时间越长,则衰弱发生的风险越大。见图 1。
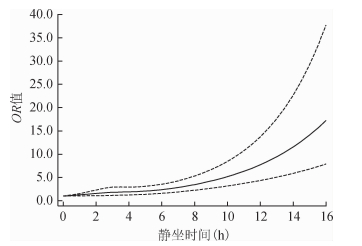
|
| 图 1 每日静坐时间与衰弱发生剂量-反应曲线 |
本研究基于在我国经多阶段分层整群随机抽样产生的13 157名≥50岁社区人群样本,描述出我国≥50岁社区人群每日静坐时间和衰弱的分布特征。此外,本研究发现≥50岁人群衰弱发生不论是在城市还是乡村都跟每日静坐时间显著相关,并且该效应独立于体力活动之外。在调整了体力活动因素之后,剂量-反应曲线显示每日静坐时间与衰弱发生呈近似线性剂量-反应关系,即每日静坐时间越长,则衰弱发生的风险越大。
每日静坐时间过长在我国人群中相当普遍,尤其是中老年人群。樊萌语等[11]利用中国慢性病前瞻性研究(CKB)10个项目点486 514名30~79岁队列成员发现,83.3%的队列成员平均每日休闲静坐时间超过2 h,高于2006年美国人群的该比例(男性74.8%,女性72.2%)。在总体力活动水平上属于四分位数的人群中,静坐时间>2 h的人群比例也达到了53.5%。本研究也发现在≥50岁人群中每日静坐时间为(3.92±0.06)h,并且随年龄的增长而增加,在≥80岁人群中平均每日静坐时间达到(5.32±0.17)h。已有大量的国内外研究揭示了每日静坐时间过长对多种健康结局的影响,如全死因死亡率、癌症、心血管疾病和心理障碍等。有研究发现在调整身体活动和其他一些潜在的混杂因素之后,静坐时间越长,尤其是坐着看电视,会增加全死因和心血管疾病死亡风险,但不会降低癌症死亡率[12]。Blodgett等[3]分析了3 146名年龄≥50岁的美国人的横断面数据,发现研究对象每日久坐行为的小时数从非衰弱到最脆弱逐渐增加。并且在所有衰弱分组中久坐行为的平均时间约为8.6 h/d,在非衰弱组为8.2 h/d,最脆弱组为9.5 h/d。此外,健康、衰老和身体成分研究曾随访老年人群的体力活动情况5年,发现参与体力活动与延迟衰弱的发生和进展独立相关[13]。而且体力活动的不同数量或强度与衰弱进展之间没有关联,提示在任何水平的体力活动下,减少久坐行为都可以减少衰弱的概率。本研究多元回归分析发现每日静坐时间过长不论是在城市还是乡村均与中老年人群衰弱发生显著相关。一般情况下,静坐时间与体力活动的水平密切相关,本研究同时将体力活动的水平也纳入模型,结果仍然显示每日静坐时间与衰弱发生显著相关。提示这种效应是独立于体力活动之外的。这与上述研究结果是一致的。此外,一项在1 333名风湿性关节炎患者中开展的前瞻性研究发现每日久坐时间与身体虚弱的发展之间存在密切关系,并且这种联系同样是独立于不充分的中等强度体力活动之外的[14]。
衰弱是一种与年龄相关的,对环境因素易损性增加的综合征,其主要特征是机体生理储备的减少,健康缺陷的累积,使机体维持自稳态的能力减退。衰弱不等同于共病和失能,但又与其有重叠[15]。目前尚无明确的静坐时间久导致衰弱的机制解释。但有一些横断面研究结果表明,静坐时间过长与一些不好的健康结局如肥胖、胰岛素抵抗、MS等相关[16-19]。而这些健康结局的恶化进一步导致了中老年人身体的衰弱。两个纵向研究也证实静坐时间会产生一些心脏代谢标志物如胰岛素抵抗因子等可以进一步导致衰弱的发生[20-21]。同时,另一方面Meneguci等[22]的研究结果表明,静坐时间的增加会让人体更多的处于一种炎性因子和失能的状态,进而增加老年人群衰弱的可能性。
本研究存在局限性。作为横断面研究,对于判定久坐与衰弱的因果联系存在天然缺陷,例如本研究发现久坐与衰弱显著相关,但是从本研究很难判断到底是静坐时间久导致衰弱还是衰弱的个体因为机体功能受限从而增加久坐的时间。虽然如此,在调查中,关于静坐时间的问题设置更强调一种平时的久坐习惯而不是指某个特定调查时点的行为。此外,本研究数据采用SAGE调查基线数据,距今相对时间较长,因为本研究的目的为探究每日静坐时间与衰弱的关联关系,相对描述性研究对数据时限要求较低,在今后的研究中进一步利用队列第二轮和第三轮随访数据探索他们之间的因果关系。
综上所述,本研究发现每日静坐时间过长会增大中老年人衰弱的风险,并且剂量-反应曲线显示每日静坐时间与衰弱发生呈近似线性关系。提示采取措施减少中老年人群每日静坐时间可能有助于防止和延缓衰弱的发生风险。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Fried LP, Tangen CM, Walston J, et al. Frailty in older adults:evidence for a phenotype[J]. J Gerontol A, 2001, 56(3): M146-156. DOI:10.1093/gerona/56.3.M146 |
| [2] |
Eeles EMP, White SV, O'Mahony SM, et al. The impact of frailty and delirium on mortality in older inpatients[J]. Age Ageing, 2012, 41(3): 412-416. DOI:10.1093/ageing/afs021 |
| [3] |
Blodgett J, Theou O, Kirkland S, et al. The association between sedentary behaviour, moderate-vigorous physical activity and frailty in NHANES cohorts[J]. Maturitas, 2015, 80(2): 187-191. DOI:10.1016/j.maturitas.2014.11.010 |
| [4] |
叶莺, 钟文玲, 林修全, 等. 静态生活方式与代谢综合征及2型糖尿病患病的相关性研究[J]. 中华流行病学杂志, 2014, 35(11): 1235-1240. Ye Y, Zhong WL, Lin XQ, et al. Association between sedentary life style and risks of metabolic syndrome and diabetes mellitus type 2[J]. Chin J Epidemiol, 2014, 35(11): 1235-1240. DOI:10.3760/cma.j.issn.0254-6450.2014.11.013 |
| [5] |
杨功焕, 王俊芳, 万霞, 等. 影响中国人群疾病死亡因素的定量分析[J]. 中华流行病学杂志, 2005, 26(12): 14-18. Yang GH, Wang JF, Wan X, et al. Quantitative analysis of factors affected mortality trend in Chinese, 2002[J]. Chin J Epidemiol, 2005, 26(12): 14-18. DOI:10.3760/j.issn:0254-6450.2005.12.003 |
| [6] |
郭雁飞, 施燕, 阮晔, 等. 全球老龄化与成人健康研究中国项目进展[J]. 中华流行病学杂志, 2019, 40(10): 1203-1205. Guo YF, Shi Y, Ruan Y, et al. Project profile:Study on global AGEing and adult health in China[J]. Chin J Epidemiol, 2019, 40(10): 1203-1205. DOI:10.3760/cma.j.issn.0254-6450.2019.10.006 |
| [7] |
Rockwood K, Mitnitski A. Frailty in relation to the accumulation of deficits[J]. J Gerontol A, 2007, 62(7): 722-727. DOI:10.1093/gerona/62.7.722 |
| [8] |
Biritwum RB, Minicuci N, Yawson AE, et al. Prevalence of and factors associated with frailty and disability in older adults from China, Ghana, India, Mexico, Russia and South Africa[J]. Maturitas, 2016, 91: 8-18. DOI:10.1016/j.maturitas.2016.05.012 |
| [9] |
World Health Organization. Study on global AGEing and adult health (SAGE)[R]. Rome: WHO, 2012.
|
| [10] |
Ferguson BD, Tandon A, Gakidou E, et al. Estimating permanent income using indicator variables[R]. Discussion Paper No. 42. Global Programme on Evidence for Health Policy. Geneva: World Health Organization, 2003: 746-760.
|
| [11] |
樊萌语, 吕筠, 郭彧, 等. 中国慢性病前瞻性研究:10个项目地区成人体力活动和休闲静坐时间特征差异的分析[J]. 中华流行病学杂志, 2015, 36(8): 779-785. Fan MY, Lyu J, Guo Y, et al. Regional differences on patterns of physical activity and leisure sedentary time:findings from the China Kadoorie Biobank study, including a million people from 10 regions[J]. Chin J Epidemiol, 2015, 36(8): 779-785. DOI:10.3760/cma.j.issn.0254-6450.2015.08.002 |
| [12] |
Kim Y, Wilkens LR, Park SY, et al. Association between various sedentary behaviours and all-cause, cardiovascular disease and cancer mortality:the Multiethnic Cohort Study[J]. Int J Epidemiol, 2013, 42(4): 1040-1056. DOI:10.1093/ije/dyt108 |
| [13] |
Peterson MJ, Giuliani C, Morey MC, et al. Physical activity as a preventative factor for frailty:the health, aging, and body composition study[J]. J Gerontol A Biol Sci Med Sci, 2009, 64(1): 61-68. DOI:10.1093/gerona/gln001 |
| [14] |
Song J, Lindquist LA, Chang RW, et al. Sedentary behavior as a risk factor for physical frailty independent of moderate activity:results from the osteoarthritis initiative[J]. Am J Public Health, 2015, 105(7): 1439-1445. DOI:10.2105/AJPH.2014.302540 |
| [15] |
庞乐, 张绍敏, 吴锦晖. 老年衰弱综合征的相关研究进展[J]. 实用老年医学, 2016, 30(5): 356-360. Pang L, Zhang SM, Wu JH. Research progress on frailty syndrome[J]. Pract Geriatr, 2016, 30(5): 356-360. |
| [16] |
Bankoski A, Harris TB, McClain JJ, et al. Sedentary activity associated with metabolic syndrome independent of physical activity[J]. Diabetes Care, 2011, 34(2): 497-503. DOI:10.2337/dc10-0987 |
| [17] |
Healy GN, Wijndaele K, Dunstan DW, et al. Objectively measured sedentary time, physical activity, and metabolic risk:the Australian Diabetes, Obesity and Lifestyle Study (AusDiab)[J]. Diabetes Care, 2008, 31(2): 369-371. DOI:10.2337/dc07-1795 |
| [18] |
Healy GN, Clark BK, Winkler EA, et al. Measurement of adults' sedentary time in population-based studies[J]. Am J Prev Med, 2011, 41(2): 216-227. DOI:10.1016/j.amepre.2011.05.005 |
| [19] |
Healy GN, Dunstan DW, Salmon J, et al. Breaks in sedentary time:beneficial associations with metabolic risk[J]. Diabetes Care, 2008, 31(4): 661-666. DOI:10.2337/dc07-2046 |
| [20] |
Eckel SP, Louis TA, Chaves PHM, et al. Modification of the association between ambient air pollution and lung function by frailty status among older adults in the Cardiovascular Health Study[J]. Am J Epidemiol, 2012, 176(3): 214-223. DOI:10.1093/aje/kws001 |
| [21] |
Lahjibi E, Heude B, Dekker JM, et al. Impact of objectively measured sedentary behaviour on changes in insulin resistance and secretion over 3 years in the RISC study:interaction with weight gain[J]. Diabetes Metab, 2013, 39(3): 217-225. DOI:10.1016/j.diabet.2012.12.006 |
| [22] |
Meneguci J, Santos D, Silva RB, et al. Sedentary behavior:concept, physiological implications and the assessment procedures[J]. Motricidade, 2015, 11(1): 160-174. DOI:10.6063/motricidade.3178 |
 2019, Vol. 40
2019, Vol. 40