文章信息
- 刘珂, 陈一佳, 苏健, 范习康, 俞浩, 覃玉, 杨婕, 朱政, 官昊宇, 沈冲, 潘恩春, 陆艳, 周金意, 武鸣.
- Liu Ke, Chen Yijia, Su Jian, Fan Xikang, Yu Hao, Qin Yu, Yang Jie, Zhu Zheng, Guan Haoyu, Shen Chong, Pan Enchun, Lu Yan, Zhou Jinyi, Wu Ming
- 饮食摄入种类和体力活动与2型糖尿病患者死亡风险的前瞻性研究
- Association of category of dietary intake and physical activity with the risk of mortality in patients with type 2 diabetes mellitus: a prospective cohort study
- 中华流行病学杂志, 2023, 44(10): 1591-1598
- Chinese Journal of Epidemiology, 2023, 44(10): 1591-1598
- http://dx.doi.org/10.3760/cma.j.cn112338-20230328-00188
-
文章历史
收稿日期: 2023-03-28
2. 南京市疾病预防控制中心慢性非传染病防制科, 南京 210003;
3. 江苏省疾病预防控制中心慢性非传染病防制所, 南京 210009;
4. 南京医科大学公共卫生学院, 南京 211166;
5. 淮安市疾病预防控制中心慢性病预防控制科, 淮安 223001;
6. 苏州市疾病预防控制中心慢性病预防控制科, 苏州 215004
2. Department of Non-communicable Chronic Disease Control and Prevention, Nanjing Center for Disease Control and Prevention, Nanjing 210003, China;
3. Department of Non-communicable Chronic Disease Control and Prevention, Jiangsu Provincial Center for Disease Control and Prevention, Nanjing 210009, China;
4. School of Public Health, Nanjing Medical University, Nanjing 211166, China;
5. Department of Chronic Disease Prevention and Control, Huai'an City Center for Disease Control and Prevention, Huai'an 223001, China;
6. Department of Chronic Disease Prevention and Control, Suzhou City Center for Disease Control and Prevention, Suzhou 215004, China
2021年国际糖尿病联盟报告全球成年糖尿病患者(20~79岁)达到5.37亿,中国糖尿病患者超过1.41亿,其中大部分为2型糖尿病(T2DM)患者[1]。识别与管理可控制的危险因素对改善T2DM患者的预后至关重要,可改变其生活方式(如饮食和体力活动),在T2DM治疗中发挥着关键作用[2]。目前,大多数研究仅单独探索饮食或体力活动与死亡风险的关系[3-6]。中国健康与营养调查发现,长期改善饮食可能会降低中国成年人的死亡风险[3]。一项Meta分析结果显示,T2DM患者的体力活动水平每增加1个代谢当量(MET)可使其CVD死亡风险降低7.9%[5]。本研究利用江苏省社区T2DM患者19 863人开展前瞻性队列研究,探讨饮食摄入种类和体力活动及其联合作用与T2DM患者死亡风险的关联。
对象与方法1. 研究对象:2013年12月至2021年12月,通过整群随机抽样方法在江苏省常熟市、淮安市清江浦区(原清河区)和淮安区的65个乡镇/街道中抽取44个乡镇/街道,其中常熟市14个乡镇/街道,淮安市淮安区26个乡镇/街道、清江浦区4个街道,招募每个乡镇/街道中纳入国家基本公共卫生服务管理的T2DM患者20 340人。剔除吸烟、饮酒等重要信息缺失者287人,饮食和体力活动信息缺失者190人,共纳入分析T2DM患者19 863人。本研究通过江苏省CDC伦理委员会批准(批准文号:2013026)。研究对象均签署知情同意书。
2. 研究方法:基线调查包括问卷调查、体格测量和实验室检测。问卷调查包括社会人口学信息、健康相关行为、疾病史等;体格测量包括身高、体重、腰围、血压等;实验室检测包括糖化血红蛋白、血脂等生化指标。身高测量采用长度为2.0 m、精确度为0.1 cm的身高计;体重测量采用最大称量为150 kg、精确度为0.1 kg的电子体重计;腰围测量采用长度为1.5 m,精确度为0.1 cm的皮尺;血压测量采用欧姆龙HBP1300电子血压计,精确到1 mmHg(1 mmHg=0.133 kPa),测量时要求研究对象安静休息5 min,共测量3次,每次间隔1 min。血液采集要求研究对象空腹8~12 h,于清晨由统一培训的医务人员采集其静脉血标本,经离心速度3 000 r/min,离心时间5~10 min,分离出血清或血浆后统一送至南京金域医学检测中心完成各指标检测。TC测定采用胆固醇氧化酶法,TG、LDL-C、HDL-C测定采用酶法,指标测定均使用罗氏C701生化仪完成。
3. 指标定义及分组:①饮食摄入种类:本研究使用食物频率问卷收集食物摄入种类、频率和数量。参照《中国居民膳食指南(2022)》以及多项基于中国人群的饮食推荐研究,选取9类食物(蔬菜、水果、杂粮、蛋类、水产品、奶制品、豆制品、红肉、坚果)评价饮食情况[7-9],按其摄入食物种类人数将其等分为5类(0~、2、3、4、5~9)。②体力活动:询问研究对象近1年内,通常1周工作、通勤、休闲相关活动的持续时间、频率和平均强度,使用MET来量化体力活动。每日总体力活动=(对应体力活动水平的MET×每日活动时间×1周活动天数)/7[10],按四分位数分为Q1~Q4。③饮食摄入种类与体力活动联合作用:将饮食摄入种类按人数等分为低(0~种,n=6 585)、中(3种,n=7 016)、高(4~9种,n=6 262),体力活动按三分位数分为低(< 3.43 MET-h/d,n=6 685)、中(3.43~MET-h/d,n=6 410)、高(≥11.14 MET-h/d,n=6 768),再将2种因素各水平相互组合,最终划分为9组,以饮食摄入0~2种和低体力活动作为参照组。④T2DM:FPG≥7.0 mmol/L或餐后2 h血糖≥11.1 mmol/L或自我报告有T2DM病史,并排除1型糖尿病患者,本研究T2DM患者均经乡镇/社区及以上级别医院确诊[11]。⑤吸烟状况:自开始吸烟起至累计吸烟 > 100支者为吸烟者,并根据调查时是否仍吸烟分为已戒烟和现在吸烟[12]。⑥饮酒状况:每月平均饮酒≥1次为饮酒者,并根据调查时是否仍饮酒分为已戒酒和现在饮酒[13]。⑦BMI=体重(kg)/身高(m)2。⑧疾病史:基线调查时研究对象自报已被乡镇/社区及以上级别医疗机构诊断为冠心病、脑卒中或肿瘤疾病史。⑨糖尿病病程:基线调查日期与首次诊断患T2DM日期之间的时间长度。⑩血脂异常:TC≥6.2 mmol/L或TG≥2.3 mmol/L或HDL-C < 1.0 mmol/L或LDL-C≥4.1 mmol/L或自报已被乡镇/社区及以上级别医疗机构诊断为血脂异常患者[14]。⑪高血压:在未使用降压药物的情况下,3次测量平均SBP≥140 mmHg和(或)DBP≥90 mmHg或自报已被乡镇/社区及以上级别医疗机构诊断为高血压患者[15]。
4. 死亡信息收集:死亡信息和根本死因来自江苏省CDC死亡监测系统,该系统提供经过医学验证的完整、准确的死因信息[16],通过将研究对象身份证号与死亡监测系统进行匹配获取。死因分类采用《国际疾病分类》第十版(ICD-10)[17]。本研究的主要结果包括全因死亡(A00~Z99)、CVD死亡(I00~I99)、肿瘤死亡(C00~C97)。
5. 质量控制:采用江苏省CDC提供的统一调查表,并进行了小范围的预调查,以测试问卷的适用性与调查流程的可行性。现场问卷调查由经过统一培训并合格的调查人员进行面对面询问填写。现场调查后,随机抽取5%的问卷进行核实,逻辑检查,以保证数据质量。
6. 统计学方法:采用R 4.1.3软件进行数据整理分析,非正态分布的连续性变量采用M(Q1,Q3)表示,组间差异比较采用Kruskal-Wallis H检验;分类资料采用频数或构成比(%)表示,组间差异比较采用χ2检验。随访人年的计算从基线调查开始至死亡日期或2021年12月31日,以先发生者为准。使用Cox比例风险回归模型估计T2DM患者饮食摄入种类和体力活动及其联合作用与全因死亡和特定原因死亡风险,其结果采用风险比(HR)和95%CI表示。使用连续性的饮食摄入种类和总体力活动以检验线性趋势,多变量模型对已知或可能影响死亡风险的因素进行调整。使用似然比检验对饮食摄入种类与体力活动之间有无交叉乘积项的模型进行比较,以检验两者是否存在交互作用。双侧检验,检验水准α=0.05。
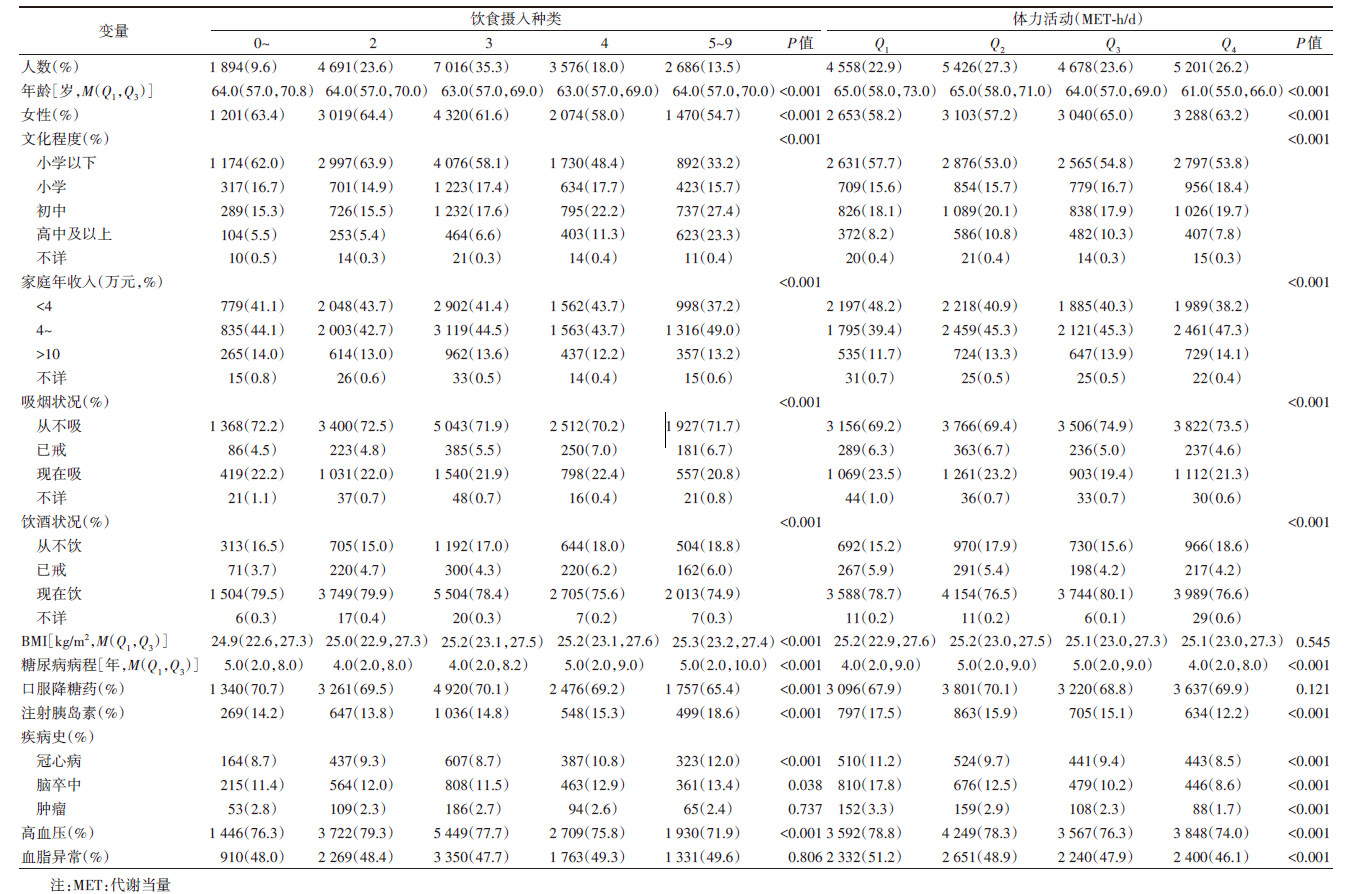
结果1. 基线特征:T2DM患者19 863人中,男性7 779人,女性12 084人,年龄M(Q1,Q3)为63(57,69)岁。饮食摄入种类0~、2、3、4、5~9种的T2DM患者分别占9.6%、23.6%、35.3%、18.0%、13.5%。随着饮食摄入种类的增加,T2DM患者文化程度和家庭年收入更高、现在吸烟和现在饮酒的占比更低、糖尿病病程更长、服用口服降糖药占比更低、冠心病疾病史占比更高(均P < 0.001)。随着体力活动的增加,T2DM患者年龄更小、文化程度更低、家庭年收入更高、糖尿病病程更短、注射胰岛素占比更低,且冠心病、脑卒中、肿瘤疾病史以及患高血压、血脂异常疾病的比例更低(均P < 0.001)。见表 1。
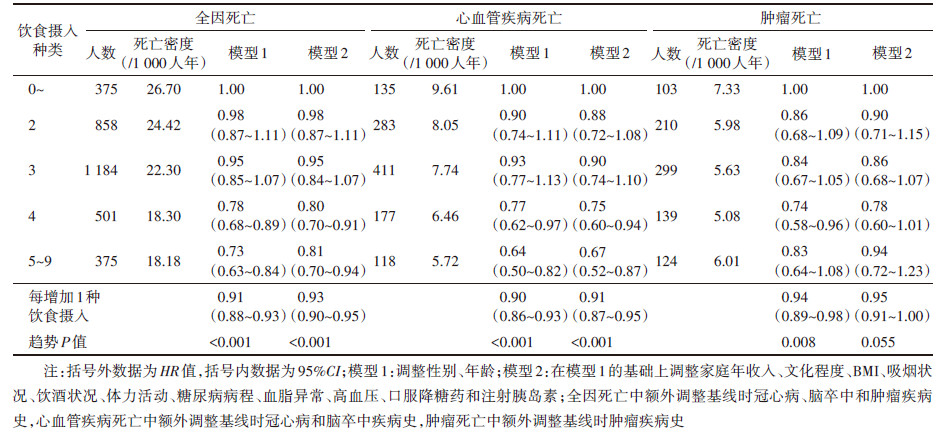
2. 饮食摄入种类与T2DM患者死亡风险关联:截至2021年12月31日,研究对象累计随访150 283人年,中位随访时间8.15年,随访期间共死亡3 293人,其中1 124人死于CVD,875人死于肿瘤。对已知或可能影响死亡风险的因素进行调整后,Cox比例风险回归模型分析结果显示,与摄入0~1种食物的T2DM患者相比,摄入5~9种食物的患者全因死亡风险降低19%(HR=0.81,95%CI:0.70~0.94),CVD死亡风险降低33%(HR=0.67,95%CI:0.52~0.87)。随着饮食摄入种类的增加,T2DM患者全因和CVD死亡风险降低(均趋势P < 0.001)。见表 2。
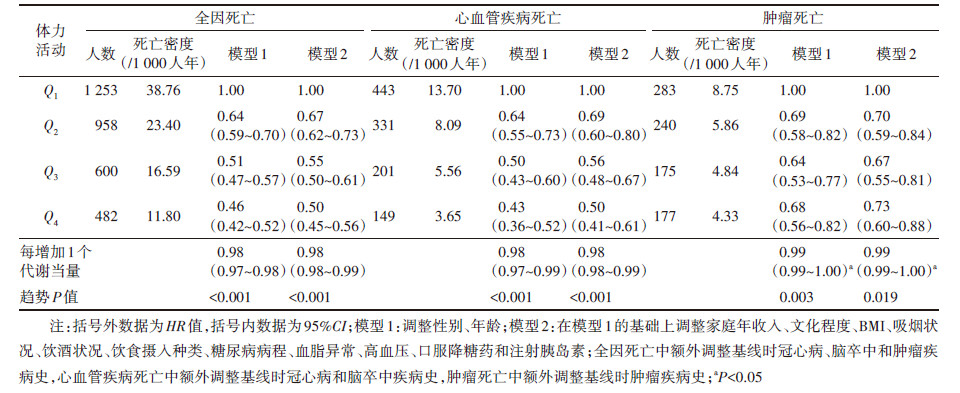
3. 体力活动与T2DM患者死亡风险关联:对已知或可能影响死亡风险的因素进行调整后,Cox比例风险回归模型分析结果显示,与体力活动Q1组的T2DM患者相比,Q4组全因死亡风险降低50%(HR=0.50,95%CI:0.45~0.56),CVD死亡风险降低50%(HR=0.50,95%CI:0.41~0.61),肿瘤死亡风险降低27%(HR=0.73,95%CI:0.60~0.88)。随着体力活动的增加,T2DM患者全因、CVD和肿瘤死亡风险降低(均趋势P < 0.05)。见表 3。
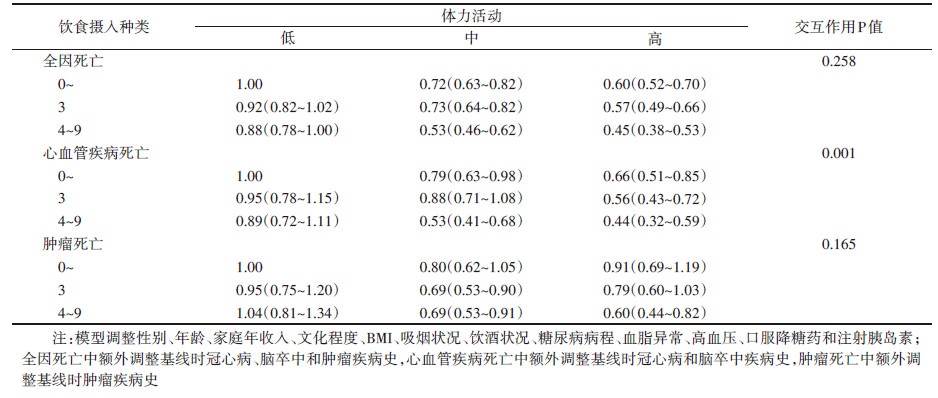
4. 饮食摄入种类和体力活动联合作用与T2DM患者死亡风险:对已知或可能影响死亡风险的因素进行调整后,结果显示,与饮食摄入0~2种和低体力活动的T2DM患者相比,饮食摄入4~9种和高体力活动的T2DM患者全因、CVD和肿瘤死亡风险分别降低55%(HR=0.45,95%CI:0.38~0.53)、56%(HR=0.44,95%CI:0.32~0.59)和40%(HR=0.60,95%CI:0.44~0.82)。饮食摄入种类和体力活动在CVD死亡风险中存在交互作用(P < 0.001)。见表 4。
本研究基于江苏省社区T2DM患者前瞻性队列人群,探讨饮食摄入种类和体力活动及其联合作用与T2DM患者死亡风险的关联。结果显示,饮食摄入种类和体力活动及其联合作用均能降低T2DM患者全因、CVD和肿瘤死亡风险。
既往研究表明,增加谷物、水果、蔬菜、纤维摄入和减少游离糖、加工肉类摄入与心脏代谢健康益处和低死亡风险有关[18-19]。Micha等[20]研究表明,45.4%的心脏代谢死亡与10种饮食因素(水果、蔬菜、坚果、全谷物、红肉、加工肉类、含糖饮料、多不饱和脂肪酸、Omega-3脂肪酸和盐)的摄入频率和摄入量相关。Maruyama等[21]同样发现,摄入大量蔬菜和乳制品能降低7%的CVD死亡风险。本研究发现,适量摄入多种食物有助于降低T2DM患者全因和CVD死亡风险,这与欧洲癌症前瞻性调查、英国生物银行队列和百万女性队列研究的结果一致,根据英国膳食建议指南,摄入9种食品和营养素组可降低7%的总死亡风险[22]。一些研究也指出,如2015健康饮食指数、替代地中海饮食、替代健康饮食指数等健康的饮食模式能降低18%~26%的全因和CVD死亡风险[23-24]。高质量的饮食可以通过减少促炎细胞因子的产生和增加抗炎细胞因子的生成,进而改善外周组织的胰岛素敏感性和血管水平的内皮功能[25-26]。此外,用植物蛋白质替代动物蛋白质也能降低全因和CVD死亡风险[27]。植物蛋白和素食通过降低胰岛素样生长因子1或增加其结合蛋白而具有抗胰岛素抵抗的特性,从而保持健康和延长寿命[28-29]。
本研究发现体力活动可使T2DM患者全因、CVD和肿瘤死亡风险下降。多数体力活动与T2DM预后的研究均表明,T2DM患者的体力活动可降低全因和CVD死亡风险[30-32]。体力活动可以通过直接增加胰岛素敏感性和间接控制体重来减缓T2DM的进展[33]。中等到高强度的体力活动可以改善葡萄糖调节和β细胞功能[34-35]。此外,体力活动也被证明能降低肿瘤发病和死亡风险[36-37]。在超过100万名研究对象的Meta分析中发现,闲暇时间的体力活动与许多类型癌症的风险较低有关[36]。美国健康访谈调查研究表明,增加休闲时间体力活动可降低癌症幸存者43%的全因死亡风险[38]。瑞典男性的大型队列研究中也发现,中等强度的体力活动可降低12%的癌症死亡风险[37]。体力活动可以通过改善肿瘤内部血液灌注、血管生成和肿瘤缺氧来影响肿瘤代谢重编程以及激活单磷酸腺苷依赖的蛋白激酶代谢监测点和抑制mTOR信号通路诱导细胞凋亡[39]。
美国研究发现良好的饮食与充足的锻炼相结合,可降低39%的死亡风险[40],英国生物银行队列研究发现高体力活动和摄入多种食物种类的研究对象死亡率风险最低[41],与本研究结果一致。另外,本研究发现,同时坚持多种食物摄入和高体力活动对降低CVD死亡风险的效应更强,存在交互作用。美国预防服务特别工作组发现,对CVD风险较低的成年人进行饮食和体力活动行为干预,可在6~12个月内对各种重要的健康指标(包括血压、LDL-C和TC水平)产生持续适度的益处[42]。一项近2万人的西班牙队列研究发现,坚持地中海饮食和积极锻炼与CVD发生风险呈负相关[43]。Kazemi等[44]研究也表明,坚持健康饮食和增加体力活动的生活方式可降低21%的全因死亡和26%的CVD死亡风险,饮食和体力活动的联合可能会带来更大的益处。Harbaugh等[45]发现健康成年受试者饮食和运动的相互作用有利于改善心脏的自主控制功能和降低心率变异性。坚持健康饮食和高体力活动能改善血压和血管功能,减少氧化应激、炎症,并且在调节能量、脂质、葡萄糖和代谢稳态的过程中存在协同作用,从而更大程度地降低死亡风险[46]。
本研究存在局限性。第一,通过询问对象获取信息,难以排除回忆偏倚的影响;第二,仅在基线调查时收集研究对象的相关信息,且一次性的信息可能无法反映随访过程中生活方式的变化;第三,饮食摄入种类评估未能全面考虑食物种类和摄入量,可能存在一定偏倚;第四,死亡监测系统可能存在漏报或错报编码,但是通过定期开展漏报调查并在系统中进行错误分类的自动评估,显示错误编码和漏报率 < 5%;第五,虽然分析时已进行混杂因素的调整,但可能仍有其他混杂因素对研究结果产生影响。
综上所述,饮食摄入种类和体力活动及联合作用可使T2DM患者的全因、CVD和肿瘤死亡风险降低。建议T2DM患者采取合理的饮食模式并适当进行体力活动,提高生命质量。
利益冲突 所有作者声明无利益冲突
作者贡献声明 刘珂、苏健、范习康、官昊宇:文章构思和设计、数据分析、结果解释和论文撰写;陈一佳、俞浩、覃玉、杨婕、朱政、沈冲、潘恩春、陆艳:资料收集、论文审阅;周金意、武鸣:论文审阅、经费支持
| [1] |
Sun H, Saeedi P, Karuranga S, et al. IDF Diabetes Atlas: global, regional and country-level diabetes prevalence estimates for 2021 and projections for 2045[J]. Diabetes Res Clin Pract, 2022, 183: 109119. DOI:10.1016/j.diabres.2021.109119 |
| [2] |
Rhee EJ. Prevalence and current management of cardiovascular risk factors in Korean adults based on fact sheets[J]. Endocrinol Metab, 2020, 35(1): 85-94. DOI:10.3803/EnM.2020.35.1.85 |
| [3] |
Liu MW, McNaughton SA, He QQ, et al. Longitudinal trajectories of diet quality and subsequent mortality among Chinese adults: results from the China health and nutrition survey 1997-2015[J]. Int J Behav Nutr Phys Act, 2021, 18(1): 51. DOI:10.1186/s12966-021-01118-7 |
| [4] |
Wan ZZ, Shan ZL, Geng TT, et al. Associations of moderate low-carbohydrate diets with mortality among patients with type 2 diabetes: a prospective cohort study[J]. J Clin Endocrinol Metab, 2022, 107(7): e2702-2709. DOI:10.1210/clinem/dgac235 |
| [5] |
Kodama S, Tanaka S, Heianza Y, et al. Association between physical activity and risk of all-cause mortality and cardiovascular disease in patients with diabetes: a meta-analysis[J]. Diabetes Care, 2013, 36(2): 471-479. DOI:10.2337/dc12-0783 |
| [6] |
Beltran-Valls MR, Cabanas-Sánchez V, Sadarangani KP, et al. Physical activity and diabetes mortality in people with type 2 diabetes: a prospective cohort study of 0.5 million US people[J]. Diabetes Metab, 2023, 49(1): 101410. DOI:10.1016/j.diabet.2022.101410 |
| [7] |
Zhu NB, Yu CQ, Guo Y, et al. Adherence to a healthy lifestyle and all-cause and cause-specific mortality in Chinese adults: a 10-year prospective study of 0.5 million people[J]. Int J Behav Nutr Phys Act, 2019, 16(1): 98. DOI:10.1186/s12966-019-0860-z |
| [8] |
曹清明, 王蔚婕, 张琳, 等. 中国居民平衡膳食模式的践行——《中国居民膳食指南(2022)》解读[J]. 食品与机械, 2022, 38(6): 22-29. DOI:10.13652/j.spjx.1003.5788.2022.60050 Cao QM, Wang WJ, Zhang L, et al. The practice of balanced diet model for Chinese residents: interpretation of dietary guidelines for Chinese residents (2022)[J]. Food Mach, 2022, 38(6): 22-29. DOI:10.13652/j.spjx.1003.5788.2022.60050 |
| [9] |
Zhang XY, Lu JP, Wu CQ, et al. Healthy lifestyle behaviours and all-cause and cardiovascular mortality among 0.9 million Chinese adults[J]. Int J Behav Nutr Phys Act, 2021, 18(1): 162. DOI:10.1186/s12966-021-01234-4 |
| [10] |
Ainsworth BE, Haskell WL, Whitt MC, et al. Compendium of physical activities: an update of activity codes and MET intensities[J]. Med Sci Sports Exerc, 2000, 32(9 Suppl): S498-516. DOI:10.1097/00005768-200009001-00009 |
| [11] |
中华医学会糖尿病学会. 中国2型糖尿病防治指南(2010年版)[M]. 北京: 北京大学医学出版社, 2011. The Chinese Medical Association Diabetes Branch. China guideline for type 2 diabetes (2010 edition)[M]. Beijing: Peking University Medical Press, 2011. |
| [12] |
张凤梅, 王艳俊, 任玉宽, 等. 山东某高校大学生吸烟和被动吸烟现况调查[J]. 现代预防医学, 2013, 40(23): 4381-4384. Zhang FM, Wang YJ, Ren YK, et al. Investigation on the smoking and passive smoking of students in a university in Shandong[J]. Mod Prev Med, 2013, 40(23): 4381-4384. |
| [13] |
周敬, 季冬霞, 潘志刚, 等. 上海市外来务工人员饮酒状况分析[J]. 复旦学报: 医学版, 2015, 42(1): 18-23, 30. DOI:10.3969/j.issn.1672-8467.2015.01.004 Zhou J, Ji DX, Pan ZG, et al. The analysis of alcohol drinking behaviors of migrant workers from rural to urban in Shanghai, China[J]. Fudan Univ J: Med Sci, 2015, 42(1): 18-23, 30. DOI:10.3969/j.issn.1672-8467.2015.01.004 |
| [14] |
中国成人血脂异常防治指南修订联合委员会. 中国成人血脂异常防治指南(2016年修订版)[J]. 中华健康管理学杂志, 2017, 11(1): 7-28. DOI:10.3760/cma.j.issn.1674-0815.2017.01.003 Joint Committee Issued Chinese Guideline for the Management of Dyslipidemia in Adults. 2016 Chinese guideline for the management of dyslipidemia in adults[J]. Chin J Health Manage, 2017, 11(1): 7-28. DOI:10.3760/cma.j.issn.1674-0815.2017.01.003 |
| [15] |
中国高血压防治指南修订委员会, 高血压联盟(中国), 中华医学会心血管病学分会, 等. 中国高血压防治指南(2018年修订版)[J]. 中国心血管杂志, 2019, 24(1): 24-56. DOI:10.3969/j.issn.1007-5410.2019.01.002 Writing Group of 2018 Chinese Guidelines for the Management of Hypertension, Chinese Hypertension League, Chinese Society of Cardiology, et al. 2018 Chinese guidelines for the management of hypertension Writing Group of 2018[J]. Chin J Cardiovasc Med, 2019, 24(1): 24-56. DOI:10.3969/j.issn.1007-5410.2019.01.002 |
| [16] |
Liu SW, Wu XL, Lopez AD, et al. An integrated national mortality surveillance system for death registration and mortality surveillance, China[J]. Bull World Health Organ, 2016, 94(1): 46-57. DOI:10.2471/BLT.15.153148 |
| [17] |
World Health Organization. ICD-10 version: 2019[EB/OL]. [2023-03-20]. https://icd.who.int/browse10/2019/en.
|
| [18] |
Levy L, Tedstone A. UK dietary policy for the prevention of cardiovascular disease[J]. Healthcare, 2017, 5(1): 9. DOI:10.3390/healthcare5010009 |
| [19] |
GBD 2017 Diet Collaborators. Health effects of dietary risks in 195 countries, 1990-2017:a systematic analysis for the Global Burden of Disease Study 2017[J]. Lancet, 2019, 393(10184): 1958-1972. DOI:10.1016/S0140-6736(19)30041-8 |
| [20] |
Micha R, Peñalvo JL, Cudhea F, et al. Association between dietary factors and mortality from heart disease, stroke, and type 2 diabetes in the united states[J]. JAMA, 2017, 317(9): 912-924. DOI:10.1001/jama.2017.0947 |
| [21] |
Maruyama K, Iso H, Date C, et al. Dietary patterns and risk of cardiovascular deaths among middle-aged Japanese: JACC Study[J]. Nutr Metab Cardiovasc Dis, 2013, 23(6): 519-527. DOI:10.1016/j.numecd.2011.10.007 |
| [22] |
Scheelbeek P, Green R, Papier K, et al. Health impacts and environmental footprints of diets that meet the Eatwell Guide recommendations: analyses of multiple UK studies[J]. BMJ Open, 2020, 10(8): e037554. DOI:10.1136/bmjopen-2020-037554 |
| [23] |
Harmon BE, Boushey CJ, Shvetsov YB, et al. Associations of key diet-quality indexes with mortality in the Multiethnic Cohort: the Dietary Patterns Methods Project[J]. Am J Clin Nutr, 2015, 101(3): 587-597. DOI:10.3945/ajcn.114.090688 |
| [24] |
Jill R, Krebs-Smith SM, Miller PE, et al. Higher diet quality is associated with decreased risk of all-cause, cardiovascular disease, and cancer mortality among older adults[J]. J Nutr, 2014, 144(6): 881-889. DOI:10.3945/jn.113.189407 |
| [25] |
Maiorino MI, Bellastella G, Petrizzo M, et al. Mediterranean diet cools down the inflammatory milieu in type 2 diabetes: the MÉDITA randomized controlled trial[J]. Endocrine, 2016, 54(3): 634-641. DOI:10.1007/s12020-016-0881-1 |
| [26] |
Esposito K, Giugliano D. Diet and inflammation: a link to metabolic and cardiovascular diseases[J]. Eur Heart J, 2006, 27(1): 15-20. DOI:10.1093/eurheartj/ehi605 |
| [27] |
Huang JQ, Liao LM, Weinstein SJ, et al. Association between plant and animal protein intake and overall and cause-specific mortality[J]. JAMA Intern Med, 2020, 180(9): 1173-1184. DOI:10.1001/jamainternmed.2020.2790 |
| [28] |
Holmes MD, Pollak MN, Willett WC, et al. Dietary correlates of plasma insulin-like growth factor I and insulin-like growth factor binding protein 3 concentrations[J]. Cancer Epidemiol Biomarkers Prev, 2002, 11(9): 852-861. |
| [29] |
Allen NE, Appleby PN, Davey GK, et al. The associations of diet with serum insulin-like growth factor I and its main binding proteins in 292 women meat-eaters, vegetarians, and vegans[J]. Cancer Epidemiol Biomarkers Prev, 2002, 11(11): 1441-1448. |
| [30] |
Sone H, Tanaka S, Tanaka S, et al. Leisure-time physical activity is a significant predictor of stroke and total mortality in Japanese patients with type 2 diabetes: analysis from the Japan Diabetes Complications Study (JDCS)[J]. Diabetologia, 2013, 56(5): 1021-1030. DOI:10.1007/s00125-012-2810-z |
| [31] |
Tanasescu M, Leitzmann MF, Rimm EB, et al. Physical activity in relation to cardiovascular disease and total mortality among men with type 2 diabetes[J]. Circulation, 2003, 107(19): 2435-2439. DOI:10.1161/01.CIR.0000066906.11109.1F |
| [32] |
Liu G, Li YP, Hu Y, et al. Influence of lifestyle on incident cardiovascular disease and mortality in patients with diabetes mellitus[J]. J Am Coll Cardiol, 2018, 71(25): 2867-2876. DOI:10.1016/j.jacc.2018.04.027 |
| [33] |
Boulé NG, Kenny GP, Haddad E, et al. Meta-analysis of the effect of structured exercise training on cardiorespiratory fitness in Type 2 diabetes mellitus[J]. Diabetologia, 2003, 46(8): 1071-1081. DOI:10.1007/s00125-003-1160-2 |
| [34] |
Malin SK, Gerber R, Chipkin SR, et al. Independent and combined effects of exercise training and metformin on insulin sensitivity in individuals with prediabetes[J]. Diabetes Care, 2012, 35(1): 131-136. DOI:10.2337/dc11-0925 |
| [35] |
Slentz CA, Tanner CJ, Bateman LA, et al. Effects of exercise training intensity on pancreatic β-cell function[J]. Diabetes Care, 2009, 32(10): 1807-1811. DOI:10.2337/dc09-0032 |
| [36] |
Moore SC, Lee IM, Weiderpass E, et al. Association of leisure-time physical activity with risk of 26 types of cancer in 1.44 million adults[J]. JAMA Intern Med, 2016, 176(6): 816-825. DOI:10.1001/jamainternmed.2016.1548 |
| [37] |
Orsini N, Mantzoros CS, Wolk A. Association of physical activity with cancer incidence, mortality, and survival: a population-based study of men[J]. Br J Cancer, 2008, 98(11): 1864-1869. DOI:10.1038/sj.bjc.6604354 |
| [38] |
Li QG, Pan XQ, Li X, et al. Association of physical activity intensity with all-cause mortality in cancer survivors: a national prospective cohort study[J]. Cancers, 2022, 14(23): 5760. DOI:10.3390/cancers14235760 |
| [39] |
Wang QY, Zhou WL. Roles and molecular mechanisms of physical exercise in cancer prevention and treatment[J]. J Sport Health Sci, 2021, 10(2): 201-210. DOI:10.1016/j.jshs.2020.07.008 |
| [40] |
Edwards MK, Shivappa N, Mann JR, et al. The association between physical activity and dietary inflammatory index on mortality risk in U.S. adults[J]. Phys Sportsmed, 2018, 46(2): 249-254. DOI:10.1080/00913847.2018.1443665 |
| [41] |
Ding D, van Buskirk J, Nguyen B, et al. Physical activity, diet quality and all-cause cardiovascular disease and cancer mortality: a prospective study of 346627 UK Biobank participants[J/OL]. [2023-03-20]. Br J Sports Med, 2022. https://doi.org/10.1136/bjsports-2021-105195.
|
| [42] |
Patnode CD, Evans CV, Senger CA, et al. Behavioral counseling to promote a healthful diet and physical activity for cardiovascular disease prevention in adults without known cardiovascular disease risk factors: updated evidence report and systematic review for the us preventive services task force[J]. JAMA, 2017, 318(2): 175-193. DOI:10.1001/jama.2017.3303 |
| [43] |
Alvarez-Alvarez I, de Rojas JP, Fernandez-Montero A, et al. Strong inverse associations of Mediterranean diet, physical activity and their combination with cardiovascular disease: the Seguimiento Universidad de Navarra (SUN) cohort[J]. Eur J Prev Cardiol, 2018, 25(11): 1186-1197. DOI:10.1177/2047487318783263 |
| [44] |
Kazemi A, Sasani N, Mokhtari Z, et al. Comparing the risk of cardiovascular diseases and all-cause mortality in four lifestyles with a combination of high/low physical activity and healthy/unhealthy diet: a prospective cohort study[J]. Int J Behav Nutr Phys Act, 2022, 19(1): 138. DOI:10.1186/s12966-022-01374-1 |
| [45] |
Harbaugh MP, Manuck SB, Jennings JR, et al. Long-chain, n-3 fatty acids and physical activity-independent and interactive associations with cardiac autonomic control[J]. Int J Cardiol, 2013, 167(5): 2102-2107. DOI:10.1016/j.ijcard.2012.05.110 |
| [46] |
Baranowski T. Why combine diet and physical activity in the same international research society?[J]. Int J Behav Nutr Phys Act, 2004, 1(1): 2. DOI:10.1186/1479-5868-1-2 |
 2023, Vol. 44
2023, Vol. 44