文章信息
- 庄雅丽, 卢捷, 吴树凯, 张展辉, 魏志梅, 李依红, 胡婷, 康敏, 邓爱萍.
- Zhuang Yali, Lu Jie, Wu Shukai, Zhang Zhanhui, Wei Zhimei, Li Yihong, Hu Ting, Kang Min, Deng Aiping
- 广东省2015-2022年流感暴发疫情特征分析
- Epidemiologic characteristics and influencing factors of influenza outbreaks in Guangdong Province, 2015-2022
- 中华流行病学杂志, 2023, 44(6): 942-948
- Chinese Journal of Epidemiology, 2023, 44(6): 942-948
- http://dx.doi.org/10.3760/cma.j.cn112338-20221010-00867
-
文章历史
收稿日期: 2022-10-10
2. 广东省疾病预防控制中心, 广东省现场流行病学培训项目, 广州 511400;
3. 佛山市禅城区疾病预防控制中心, 佛山 528000;
4. 广州市增城区疾病预防控制中心, 广州 511300;
5. 广东省生物制品与药物研究所, 广州 511000
2. Guangdong Provincial Field Epidemiology Training Program, Guangdong Provincial Center for Disease Control and Prevention, Guangzhou 511400, China;
3. Chancheng District of Foshan Center for Disease Control and Prevention, Foshan 528000, China;
4. Zengcheng District of Guangzhou Center for Disease Control and Prevention, Guangzhou 511300, China;
5. Guangdong Provincial Institute of Biological Products and Materia Medica, Guangzhou 511000, China
流行性感冒(流感)常年流行,每年全球可出现300万~500万重症病例,并导致29万~65万例死亡[1-2]。在学校、托幼机构、养老院等人群聚集场所易发生流感暴发疫情[3],导致学校停课、企业停产及医院就诊人数骤增等,进一步增加流感疾病负担。全球流感监测网络于1948年建立,我国于19世纪80年代开始加入。2006年起全国启动流感样病例暴发疫情的报告工作,近年来广东省流感疫情暴发呈现增高趋势。广东省共21个地级市,其中珠江三角洲地区包括广州市、深圳市、珠海市、佛山市、江门市、中山市、东莞市、惠州市和肇庆市,其他12个城市为非珠江三角洲地区,流感疫情在两个地区的分布可能存在差异。为了解广东省流感疫情流行特征与规律,探索影响校园内流感疫情的主要因素,对2015-2022年广东省报告的流感样病例暴发疫情进行分析,为进一步制订流感暴发防控策略提供参考。
资料与方法1. 资料来源:对2015年1月至2022年8月31日广东省流感暴发疫情进行监测,在中国疾病预防控制中心突发公共卫生事件管理信息系统和中国流感监测信息系统上报信息。根据方案要求完成病例诊断、调查,同时完成疫情初次报告、进展报告与结案报告。对所有报告进行审阅质控,核实首末例病例报告时间、病例数、地区、单位、基本情况、处置措施等暴发疫情关键信息,在分析时剔除部分信息字段缺失的疫情。
2. 相关定义:①流感样病例:根据流感监测方案规定,发热(体温≥38 ℃),伴咳嗽或咽痛之一者。出现发热的时间应在本次急性发热病程内,体温认定包括患者自测体温和医疗机构检测体温。②流感暴发疫情:同一地区或单位内在1周内出现≥10例流感样病例,经县(区)级疾病预防控制机构核实确认并报告的疫情,同时经实验室采样和检测确认为流感病毒阳性的暴发疫情,统计为流感暴发疫情。
3. 实验室检测和病原谱定义:
(1)标本采集:每起流感样病例暴发疫情应采集≥10例病例的鼻咽拭子标本,在4 ℃条件下,于24 h内运送至该辖区的流感监测网络实验室。
(2)实验室检测:网络实验室收到暴发疫情标本后,在24 h内采用流感病毒(H1/H3/Bv/By)四重实时荧光PCR检测试剂盒(中国深圳澳东检验检测科技有限公司)和cfx96实时荧光定量PCR仪(美国伯乐公司)进行流感病毒核酸检测和亚型鉴定,具备流感病毒分离能力的实验室对流感病毒核酸检测阳性标本进行病毒分离。
(3)流感暴发疫情病原谱:实验室检测的病毒型别包括甲型H1N1、A(H3N2)、B(Victoria)系、B(Yamagata)系流感病毒。对每起疫情的样本进行实验室检测后,综合标本检测信息进行分析,流感病毒导致的暴发疫情类别:①单一型别导致的流感暴发疫情,采集的标本中仅检出某一型别流感病毒,则判定为由此型别流感病毒导致的暴发疫情;②混合型流感病毒导致的流感暴发疫情,采集的标本中检出≥2种流感病毒,则判定为由混合流感病毒导致的暴发疫情。
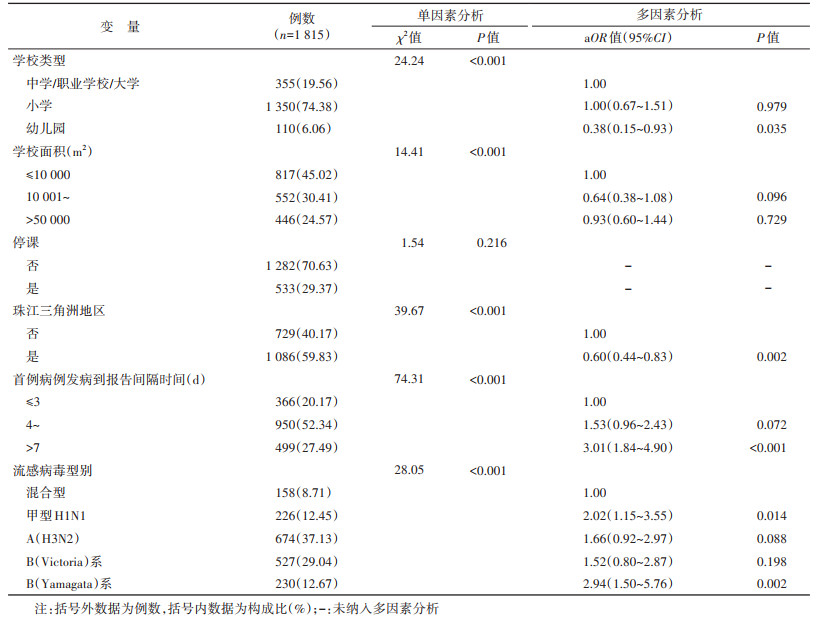
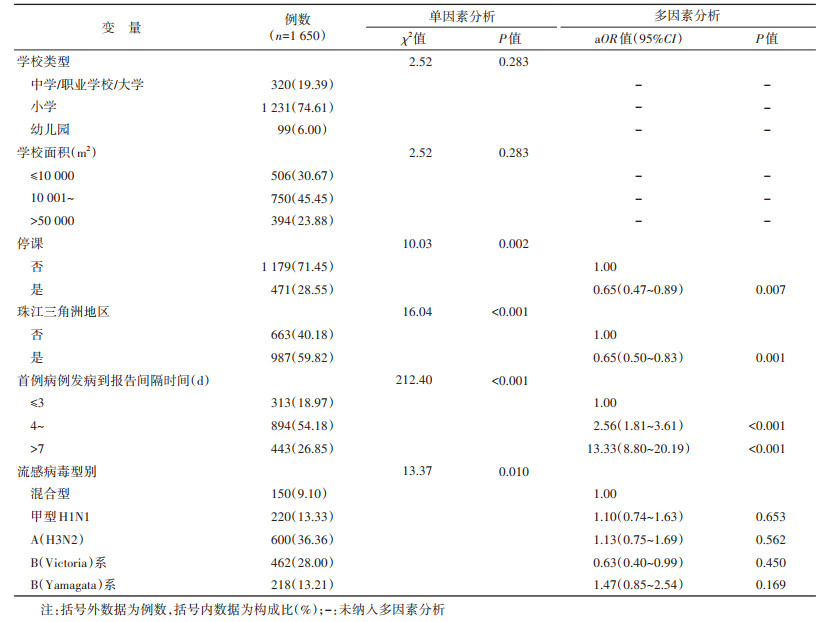
4. 统计学分析:采用Excel 2016软件建立数据库,采用ArcMap 10.2软件进行地图绘制,采用SPSS 21.0软件进行统计学分析。流感疫情发病人数和持续时间的影响因素采用χ2检验进行单因素分析,采用logistic回归模型进行多因素分析,将发病人数和持续时间分别作为因变量,将学校面积、学校类型、地区、实验室检测结果、是否停课、报告时间距离首例病例发病时间作为自变量,单因素分析筛选自变量后进行多因素分析,自变量纳入标准为0.20。双侧检验,检验水准α=0.05。
结果1. 基本情况:截至2022年8月31日,累计报告流感样病例暴发疫情1 958起,其中经采样检测确认由流感病毒引起暴发疫情1 901起,发病60 532例,波及295万人,每起疫情罹患率为0.09%~57.14%,总罹患率为2.05%。
2. 流行病学特征:
(1)时间分布:2015-2019年报告流感暴发疫情整体呈逐年上升趋势,分别为114、196、305、265和526起,2018年报告疫情略有下降。2020- 2021年由于新型冠状病毒感染疫情影响,报告疫情均处较低水平,分别报告55、186起。2022年截至8月31日,报告暴发疫情254起。暴发疫情存在冬春季和夏季高峰,暴发疫情主要在11月至次年1月[占50.24%(955/1 901)]、4-6月[占29.88%(568/1 901)]。不同年份冬春季和夏季暴发高峰存在隔年交替规律:2015年、2016年暴发疫情存在夏季高峰,2018年和2021年出现冬春季高峰,2017年和2019年同时出现冬春季和夏季高峰,2020年均处于较低水平,2022年出现夏季暴发高峰。
(2)病原谱变化:2015年夏季峰值6月以A(H3N2)为主(82.05%,32/39)。2016年冬春季峰值3月以B(Victoria)系为主(63.82%,97/152)。2017年同时出现夏季与冬春季高峰,6月以A(H3N2)为主(79.41%,27/34),12月以B(Yamagata)系为主(62.64%,114/182)。2018年出现冬春季高峰,12月以甲型H1N1为主(83.20%,104/125)。2019年同时出现夏季与冬春季高峰,夏季高峰值4月以B(Victoria)系为主(55.84%,43/77),冬春季高峰值12月以A(H3N2)为主(97.67%,210/215)。2020年全年报告流感暴发处于低水平。2021年出现冬春季高峰,12月报告均为B(Victoria)系(100.00%,99/99)。2022年出现夏季高峰,6月报告以A(H3N2)为主(99.39%,164/165)。见图 1。

|
| 图 1 2015年至2022年7月广东省流感暴发疫情病原谱变化 |
(3)地区分布:2015-2022年,21个地市均报告流感暴发疫情,报告疫情起数居前5位的分别为广州市(550,28.93%)、韶关市(209,10.99%)、深圳市(167,8.78%)、清远市(162,8.52%)、珠海市(143,7.52%)。珠江三角洲地区和非珠江三角洲地区的报告疫情分别占59.23%(1 126/1 901)和40.77%(775/1 901)。珠江三角洲地区在2015-2016年报告疫情中占比较高(80.32%,249/310),2017年开始下降,2017-2019年占59.67%(654/1 096)。2020年以后,非珠江三角洲地区占比(54.95%,272/495)高于珠江三角洲地区(45.05%,223/495)。见图 2。

|
| 注:审图号:粤S(2019)064号 图 2 2015-2022年广东省流感暴发地区分布 |
(4)流感暴发场所:在1 901起流感暴发疫情中,各种类型学校共报告暴发疫情起数为1 815起(95.48%),监管场所报告35起(1.84%),医院报告28起(1.47%),其他场所报告18起(0.95%),福利机构报告5起(0.26%)。在学校报告疫情中,中、小学校为暴发疫情报告的主要场所,共报告1 673起,占总数的88.01%(1 673/1 901),幼儿园报告110起,大学/职业技术学校报告25起,培训/特殊教育学校报告7起。
3. 流感暴发病例情况:以报告发病数10~29例的疫情为主,占暴发疫情总数的66.18%(1 258/1 901),报告发病数30~、50~和≥100例的暴发疫情分别占19.67%(374/1 901)、10.99%(209/1 901)和3.16%(60/1 901),4类不同发病数的暴发疫情罹患率分别为1.51%(23 783/1 579 886)、2.20%(14 099/639 675)、2.91%(14 202/487 619)和3.40%(8 448/248 778),差异无统计学意义(χ2=6 455.35,P < 0.001)。另外,针对资料完整的1 779起疫情进行持续时间分析的结果显示,疫情持续时间以7 d内为主(50.93%,906/1 779),8~和 > 14 d分别占29.34%(522/1 779)和19.73%(351/1 779)。
4. 影响因素:
(1)流感暴发疫情发病数的影响因素:多因素logistic回归分析结果显示,幼儿园(aOR=0.38,95%CI:0.15~0.93)、珠江三角洲地区(aOR=0.60,95%CI:0.44~0.83)、报告时间距离首例病例发病时间(与≤3 d相比,> 7 d的aOR=3.01,95%CI:1.84~4.90)、甲型H1N1(aOR=2.02,95%CI:1.15~3.55)、B(Yamagata)系(aOR=2.94,95%CI:1.50~5.76)引起的暴发疫情,与疫情发病数相关。见表 1。
(2)流感暴发疫情持续时间的影响因素:多因素logistic回归分析结果显示,停课(aOR=0.65,95%CI:0.47~0.89)、珠江三角洲地区(aOR=0.65,95%CI:0.50~0.83)、报告时间距离首例病例发病时间(与≤3 d相比,> 7 d的aOR=13.33,95%CI:8.80~20.19;4~7 d的aOR=2.56,95%CI:1.81~3.61),与疫情持续时间相关。见表 2。
广东省2015-2022年流感暴发疫情监测数据显示,2015-2019年暴发疫情报告起数呈逐步上升趋势。2020年暴发疫情起数下降明显,这可能与2020年新型冠状病毒感染疫情所采取的非药物干预措施的协同作用有关[4]。2021年出现冬春季高峰,相比于往年,峰值较低。2022年暴发疫情夏季高峰明显,结合国家流感监测数据显示,2022年南方地区夏季流感流行水平较高,广东省与南方地区其他省份的流行趋势一致。广东省流感暴发主要存在夏季和冬季高峰,主要集中在4-6月和11月至次年1月,在全国流感活动的冬季(1-2月)和夏季(7-8月)未出现明显高峰。从地区分布来看,随着时间的推移,流感暴发疫情逐步从高发的珠江三角洲地区发生到广东省内发生趋向较为均衡。从整体上看,流感暴发疫情发病数较少和持续时间较短,与全国流感样病例暴发疫情特征相似[5-6]。根据广东省流感监测结果[7],流感暴发疫情与广东省流感高峰时间段相吻合,且病毒亚型与流行高峰监测亚型一致性好。在流感流行强度上,普遍认为甲型流感流行强度总体上高于乙型流感[8-9],但在流感暴发疫情上未明显发现此特点。具体表现为流感病毒4个型别均可导致流感暴发高峰并出现共同流行的现象,整体上的流感暴发疫情流行强度,冬季高于夏季。
流感暴发的季节性特征与流感发生的主要场所存在相关性,学校、托幼机构和养老院等人群聚集的场所容易发生流感暴发[10],其中学校是流感暴发的主要场所[11-12]。广东省流感暴发主要发生在中、小学校,这进一步解释了在寒暑假期间流感暴发较少的现象。本研究中,在幼儿园内的疫情发病数较少,这可能是幼儿园本身人数较少的原因。本研究还发现,在学校暴发疫情中甲型H1N1、B(Yamagata)系流感病毒引起的暴发疫情发病数较多。
研究表明在学校流感疫情暴发中,接触传播是学校疫情进一步蔓延扩散的重要方式[13-14],但有研究指出采取改变班级人数、错峰出勤等措施对学校疫情控制效果有限,结合佩戴口罩、勤洗手等综合性措施有利于降低学生易感性[15]。本研究结果提示,学校流感暴发疫情的发病数、持续时间均与疫情发现时间有关,即报告时间越早,疫情发病数越少、疫情持续蔓延时间越短,与其他文献报道一致[16-17]。Chen等[18]研究发现,病例早期隔离是学校暴发疫情中最有效的控制措施。本研究发现,早期停课的疫情持续时间较短。因此,在流感高发季节,学校应主动采取晨检等制度,及时发现病例、早报告和及时采取隔离措施,防止疫情进一步扩散。
在广东省流感暴发疫情中,相比于珠江三角洲地区,非珠江三角洲地区的学校疫情发病数较多和持续时间较长,可能是该地区的流感监测能力较弱和疫情发现时间较晚有关。另外,珠江三角洲地区城市发展水平较高,疫情处置能力较强。因此,应重视非珠江三角洲地区流感监测网络的建设,争取暴发疫情的早发现和早处置,控制较大规模疫情。
本研究存在局限性。一是超过30例暴发疫情较少,影响部分分类的样本量;二是流感存在一定隐性感染率[19],在疫情处置中并未进行全部人群采样,存在病例数偏少的问题。
利益冲突 所有作者声明无利益冲突
作者贡献声明 庄雅丽:分析/解释数据、起草文章、统计分析;卢捷:实施研究、采集数据;吴树凯、张展辉、魏志梅、李依红:采集/整理分析数据;胡婷:酝酿和设计实验、实施研究;康敏:批评性审阅、指导、支持性贡献;邓爱萍:分析/解释数据、批评性审阅、指导、支持性贡献
| [1] |
Lee VJ, Ho Z, Goh EH, et al. Advances in measuring influenza burden of disease[J]. Influenza Other Respir Viruses, 2018, 12(1): 3-9. DOI:10.1111/irv.12533 |
| [2] |
Reina J, Fraile P, Murillas J. Analysis of the disease burden of influenza in the last five seasons (2013-2018)[J]. Rev Clin Esp, 2019, 219(6): 348-349. DOI:10.1016/j.rce.2019.04.003 |
| [3] |
Kumar V. Influenza in children[J]. Indian J Pediatr, 2017, 84(2): 139-143. DOI:10.1007/s12098-016-2232-x |
| [4] |
Xiao JP, Dai JY, Hu JX, et al. Co-benefits of nonpharmaceutical intervention against COVID-19 on infectious diseases in China: a large population-based observational study[J]. Lancet Reg Health West Pac, 2021, 17: 100282. DOI:10.1016/j.lanwpc.2021.100282 |
| [5] |
刘丽军, 杨静, 祝菲, 等. 2017-2018年中国流感样病例暴发疫情分析[J]. 中华预防医学杂志, 2019, 53(10): 982-986. DOI:10.3760/cma.j.issn.0253-9624.2019.10.006 Liu LJ, Yang J, Zhu F, et al. Influenza-like illness outbreaks in China during 2017-2018 surveillance season[J]. Chin J Prev Med, 2019, 53(10): 982-986. DOI:10.3760/cma.j.issn.0253-9624.2019.10.006 |
| [6] |
张静, 杨维中, 郭元吉, 等. 中国2001-2003年流行性感冒流行特征分析[J]. 中华流行病学杂志, 2004, 25(6): 461-465. Zhang J, Yang WZ, Guo YJ, et al. Epidemiologic characteristics of influenza in China, from 2001 to 2003[J]. Chin J Epidemiol, 2004, 25(6): 461-465. |
| [7] |
谭小华, 叶美云, 庄雅丽, 等. 2014-2020年广东省不同型别流感病毒季节性流行特征及变化趋势[J]. 疾病监测, 2022, 37(1): 108-114. DOI:10.3784/jbjc.202104210222 Tan XH, Ye MY, Zhuang YL, et al. Seasonal epidemiological characteristics and dynamic changes of influenza viruses subtypes/lineages in Guangdong, 2014-2020[J]. Dis Surveill, 2022, 37(1): 108-114. DOI:10.3784/jbjc.202104210222 |
| [8] |
Jennings L, Huang QS, Barr I, et al. Literature review of the epidemiology of influenza B disease in 15 countries in the Asia-Pacific region[J]. Influenza Other Respir Viruses, 2018, 12(3): 383-411. DOI:10.1111/irv.12522 |
| [9] |
Ang LW, Tien WS, Lin RTP, et al. Characterization of influenza activity based on virological surveillance of influenza-like illness in tropical Singapore, 2010-2014[J]. J Med Virol, 2016, 88(12): 2069-2077. DOI:10.1002/jmv.24566 |
| [10] |
Pleschka S. Overview of influenza viruses[M]//Richt JA, Webby RJ. Swine Influenza. Berlin: Springer, 2013: 1-20. DOI: 10.1007/82_2012_272.
|
| [11] |
黄婷, 程秀伟, 周丽君, 等. 2004-2016年四川省流感暴发疫情流行病学分析[J]. 现代预防医学, 2018, 45(4): 591-595, 599. Huang T, Cheng XW, Zhou LJ, et al. Epidemiological analysis of influenza outbreaks in Sichuan province from 2004-2016[J]. Mod Prev Med, 2018, 45(4): 591-595, 599. |
| [12] |
段红英, 刘富强, 陈长, 等. 2011-2013年湖南省流行性感冒暴发疫情流行特征分析[J]. 实用预防医学, 2014, 21(12): 1438-1441. DOI:10.3969/j.issn.1006-3110.2014.012.009 Duan HY, Liu FQ, Chen C, et al. Epidemiological characteristics of influenza outbreaks in Hunan province in 2011-2013[J]. Pract Prev Med, 2014, 21(12): 1438-1441. DOI:10.3969/j.issn.1006-3110.2014.012.009 |
| [13] |
Wang LG, Chu CY, Yang G, et al. Transmission characteristics of different students during a school outbreak of (H1N1) pdm09 influenza in China, 2009[J]. Sci Rep, 2014, 4: 5982. DOI:10.1038/srep05982 |
| [14] |
Eames KTD, Tilston NL, Brooks-Pollock E, et al. Measured dynamic social contact patterns explain the spread of H1N1v influenza[J]. PLoS Comput Biol, 2012, 8(3): e1002425. DOI:10.1371/journal.pcbi.1002425 |
| [15] |
Endo A, Uchida M, Hayashi N, et al. Within and between classroom transmission patterns of seasonal influenza among primary school students in Matsumoto City, Japan[J]. Proc Natl Acad Sci USA, 2021, 118(46): e2112605118. DOI:10.1073/pnas.2112605118 |
| [16] |
温雯, 黄立勇, 王海滨, 等. 2014-2016年北京市朝阳区流感聚集性疫情流行特征及影响因素分析[J]. 现代预防医学, 2017, 44(14): 2507-2511. Wen W, Huang LY, Wang HB, et al. Analysis of the epidemiological characteristics and influencing factors of the aggregation of influenzaoutbreaksin Chaoyang District of Beijing City between 2014 and 2016[J]. Mod Prev Med, 2017, 44(14): 2507-2511. |
| [17] |
李琳, 董晓春, 徐文体, 等. 学校流感暴发中影响其罹患率的相关因素分析[J]. 中国病毒病杂志, 2017, 7(6): 436-439. DOI:10.16505/j.2095-0136.2017.06.008 Li L, Dong XC, Xu WT, et al. Influence factors on the attack rates of influenza outbreaks in schools[J]. Chin J Viral Dis, 2017, 7(6): 436-439. DOI:10.16505/j.2095-0136.2017.06.008 |
| [18] |
Chen TM, Zhao B, Liu RC, et al. Simulation of key interventions for seasonal influenza outbreak control at school in Changsha, China[J]. J Int Med Res, 2020, 48(1): 300060518764268. DOI:10.1177/0300060518764268 |
| [19] |
Somes MP, Turner RM, Dwyer LJ, et al. Estimating the annual attack rate of seasonal influenza among unvaccinated individuals: a systematic review and meta-analysis[J]. Vaccine, 2018, 36(23): 3199-3207. DOI:10.1016/j.vaccine.2018.04.063 |
 2023, Vol. 44
2023, Vol. 44