文章信息
- 耿子悦, 许雪丹, 王秋红, 蒋芹, 林雨慧, 贾成勇, 邬堂春, 何美安.
- Geng Ziyue, Xu Xuedan, Wang Qiuhong, Jiang Qin, Lin Yuhui, Jia Chengyong, Wu Tangchun, He Mei'an
- 不同血压水平人群中血小板参数与新发脑卒中发生风险的关联性研究
- Association between platelet parameters and risk for stroke in people with different blood pressure levels: Dongfeng-Tongji cohort
- 中华流行病学杂志, 2021, 42(9): 1580-1585
- Chinese Journal of Epidemiology, 2021, 42(9): 1580-1585
- http://dx.doi.org/10.3760/cma.j.cn112338-20210320-00235
-
文章历史
收稿日期: 2021-03-20
血栓形成(如心脏病发作和脑卒中)是高血压的主要并发症之一[1-2],血小板活化是高血压患者血栓形成风险增加的重要原因[3]。血压升高时内皮细胞损伤,损伤程度与血压升高的严重程度呈正相关[4],血小板黏附和聚集在暴露的内皮下,出现脱颗粒、肿胀和体积变化,黏附和聚集的增加可激活血小板,进一步加重高血压患者的血栓形成,进而引起血栓栓塞和动脉粥样硬化,导致靶器官损伤。流行病学研究显示,血小板参数与高血压水平和脑卒中发生风险相关[3, 5-6],本课题组前期发现低水平血小板计数(platelet count,PLT)和平均血小板体积(mean platelet volume,MPV)可降低脑卒中发生风险,同时有研究表明血小板可能在高血压相关的心脑血管疾病的发生发展中起着重要作用[7-11],有横断面研究发现MPV可作为高血压并发靶器官损伤的预测因子[8-9],且可作为有卒中史或短暂缺血性发作的个体发生脑卒中的独立预测因子[12],但血小板参数在高血压人群发生脑卒中的作用尚不明确。本研究选取成本低的血小板参数作为反映血小板活性的指标,旨在基于前瞻性的东风-同济队列,在中老年人群中探讨不同血压水平人群中血小板参数与脑卒中发生风险的关联性。
对象与方法1. 研究对象:本研究选取东风-同济队列第1次随访时纳入的38 295名东风汽车公司(Dongfeng Motor Corporation,DMC)离、退休职工,有关该队列的描述详见之前发表的文献[13-14]。参加东风-同济队列第1次随访调查并完成问卷调查、体格检查、生化指标检查和血液样本采集的参与者均纳入研究。排除基线患有冠心病、脑卒中或癌症的人群(共6 379例),进一步排除有抗血小板用药史以及血小板参数和血压缺失的人群,最终纳入21 294名研究对象。
2. 研究方法:
(1) 问卷调查:经过培训的调查员采用统一的流行病学问卷对研究对象进行面对面调查收集社会人口学信息、生活方式、既往病史和疾病家族史等。
(2) 体格检查:由DMC附属医院体检中心具有从业资格的医师统一进行,主要测量身高、体重、血压等指标;对禁食8 h以上的研究对象进行空腹血液样本采集及生化指标测定。血小板参数由DMC附属医院检验科应用CELL-DYN 3700全自动血细胞分析仪测定,包括PLT、MPV、血小板分布宽度(platelet distribution width,PDW),并计算血小板压积(plateletcrit,PCT)(PCT=PLT×MPV)。血脂、血糖等采用ARCHITECT ci8200全自动生化分析仪测定。
3. 结局定义:新发脑卒中的定义为自基线调查完成后,动态追踪随访至2018年12月31日间首次发生的脑卒中病例(ICD-10:I60~I61,I63~I64,I69.0~I69.1和I69.3~I69.4)。根据WHO标准,将急性起病、迅速出现局限性的神经功能缺损症状,且症状持续时间超过24小时或直至死亡者定义为脑卒中[15]。脑卒中亚型由医生根据计算机断层扫描和/或磁共振成像等影像学检查结果分为2大类:缺血性脑卒中(ischemic stroke,IS)和出血性脑卒中(hemorrhagic stroke,HS)[16]。
4. 变量定义:按照《中国高血压防治指南(2018年修订版)》[17]定义高血压:SBP≥140 mmHg(1 mmHg=0.133 kPa)和(或)DBP≥90 mmHg和(或)降压药物服用史。文化程度分为小学及以下、初中、高中及以上。过去6个月内每天抽≥1支烟为现在吸烟。过去6个月内每周饮酒≥1次为现在饮酒。锻炼定义为每周锻炼5次以上,每次≥30 min,且持续半年以上。BMI的计算方法是体重(kg)除以身高(m)的平方。血脂异常定义为体检时TC≥6.22 mmol/L或TG≥2.26 mmol/L或HDL-C < 1.04 mmol/L或LDL-C≥4.14 mmol/L,或自报被医生诊断为血脂异常,或目前使用降脂药物。糖尿病定义为FPG≥7.0 mmol/L,或自报被医生诊断为糖尿病,或正在使用胰岛素或口服降糖药。
5. 统计学分析:本研究中的分类变量用数量(百分比)表示;服从正态分布的连续性变量用x±s表示,非正态分布的连续性变量用中位数(四分位间距)表示。分类变量采用χ2检验,连续变量采用单因素方差分析(ANOVA)来比较组间差异。将研究对象按各血小板参数水平的中位数进行分组,采用Cox比例风险回归模型计算各血小板参数在不同血压水平分类人群中与新发脑卒中的发生风险,并评估血小板参数和血压水平的联合作用。所有模型均对年龄、性别、队列批次、吸烟状况、饮酒状况、BMI、锻炼情况、文化程度、糖尿病、血脂异常、脑卒中家族史进行校正。
本研究采用EpiData 3.1软件录入数据并建立数据库,应用SPSS 21.0软件对数据进行整理和分析。所有统计学检验均为双侧检验,以P < 0.05为差异有统计学意义。
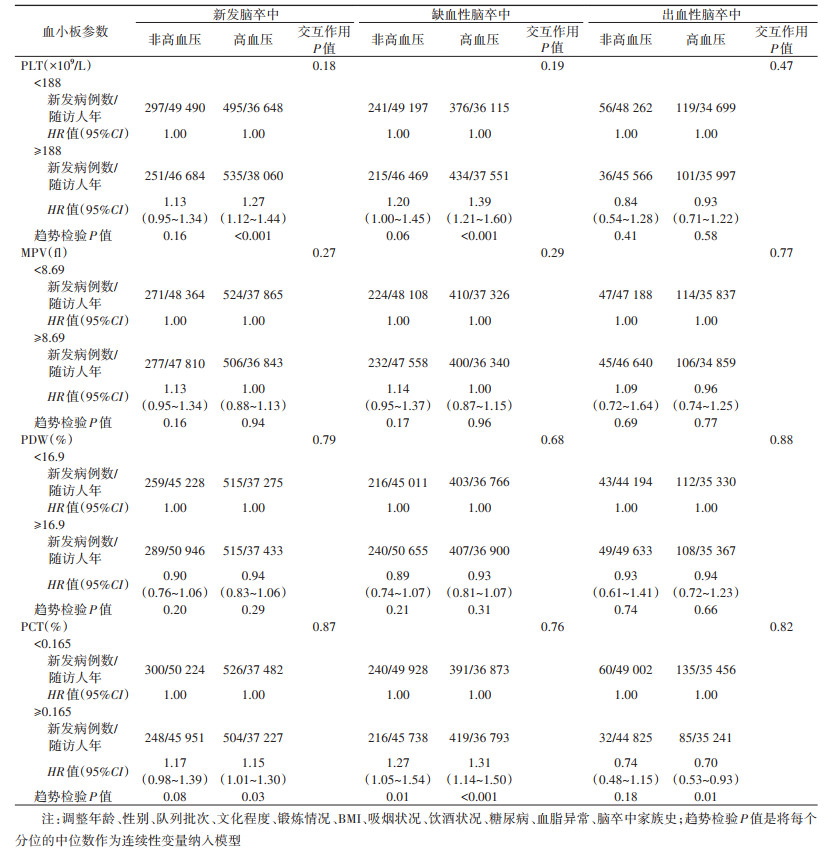
结果1. 基本情况:将研究对象按血压水平分类分为非高血压组(11 665人)、高血压组(9 629人)。不同血压水平分类间的年龄、性别、文化程度、锻炼情况、BMI、现在饮酒者、SBP、DBP和脑卒中家族史均有统计学差异;与非高血压组相比,高血压组有较多的糖尿病、血脂异常者(P < 0.001)。见表 1。
2. 不同血压水平分类人群中血小板参数与新发脑卒中的关联:研究对象在平均随访8.0年后,共确诊1 578例新发脑卒中病例,包括1 266例新发IS和312例HS。对潜在的混杂因素进行调整后,在高血压人群中,与PLT < 188×109/L者相比,PLT≥188×109/L者显著增加脑卒中及IS的发生风险,HR值(95%CI)分别为1.27(1.12~1.44)和1.39(1.21~1.60)。在高血压人群中,与PCT < 0.165%者相比,PCT≥0.165%与脑卒中(HR=1.15,95%CI:1.01~1.30)发生风险增加显著相关,与HS(HR=0.70,95%CI:0.53~0.93)发生风险降低显著相关;在非高血压和高血压人群中,PCT≥0.165%者均显著增加IS的发生风险,HR值(95%CI)分别为1.27(1.05~1.54)和1.31(1.14~1.50)。在各血压分类人群中均未发现MPV、PDW与脑卒中及其亚型的关联。见表 2。
3. 血小板参数与血压水平分类的联合作用:与各血小板参数水平较低的非高血压人群相比,在各血小板参数水平下,高血压人群的脑卒中及其亚型的发生风险明显升高。然而与低PCT水平的非高血压人群相比,非高血压人群的高PCT水平与IS发生风险增加有显著性意义。见图 1。

|
| 注:以正常血压和血小板参数低水平组为参照组;调整的变量包括年龄、性别、队列批次、文化程度、锻炼情况、BMI、吸烟状况、饮酒状况、糖尿病、血脂异常、脑卒中家族史;aP < 0.05 图 1 血压水平分类和血小板参数水平对新发脑卒中及其亚型中的联合作用 |
本研究结果显示,高PLT水平在高血压人群中与脑卒中及IS发生风险增加显著相关;高PCT水平在非高血压和高血压人群中与IS发生风险升高显著相关,在高血压人群中与HS发生风险降低显著相关。
虽然目前有较多研究探索血小板参数和脑卒中发生风险的关联,但研究血小板参数和脑卒中发生风险之间的关系是否随血压水平变化的文献很少。血小板参数是医院常规检测项目,可作为血小板活性的检测指标,高PLT水平与血小板聚集性增加之间存在关联[18],我们之前的研究发现,低PLT水平与脑卒中和IS发生风险降低显著相关[5],本研究进一步通过对血压进行分类,发现在高血压人群中高PLT水平显著增加脑卒中和IS发生风险。目前关于MPV与高血压相关靶器官损伤的相关性尚有争议[8-10, 19-20],本研究未发现MPV、PDW与脑卒中发生风险之间的关联,因此尚需更多的研究去验证。有研究发现PCT升高与脑卒中显著相关[21],本研究在非高血压和高血压人群中均发现高PCT水平人群的IS发生风险增加,在高血压人群中发现高PCT水平与HS发生风险降低相关。高血压患者由于血压升高,血液呈湍流状态,且应力发生改变,造成血管内皮细胞损伤,引起凝血和纤溶系统激活[22],血小板发生黏附和聚集,活化的血小板发生形态变化并释放细胞内颗粒内容物,是凝血、炎症、血栓形成和动脉粥样硬化的关键介质[23-24],加重高血压的血栓形成趋势[3],从而促进高血压患者脑卒中的发生。
此外,在本研究中发现,与血小板参数水平较低的非高血压人群相比,高血压人群的脑卒中发生风险显著升高;在非高血压人群中,高PCT水平显著增加IS的发生风险,其他血小板参数与脑卒中之间的关联均无显著差异。与本研究一致,以往的研究表明,基线血压水平较高的人群发生心脑血管疾病的风险显著增加[6, 25]。
研究结果为脑卒中发生提供科学依据。血小板参数的检测简单、成本低,适宜于高血压人群脑卒中事件的日常预测。同时,对高血压人群的管理和血小板参数水平的监测为降低脑卒中发生风险提供有效的干预措施。但本研究不足的是:尽管对多种潜在混杂因素进行了严格调整,但不能完全消除残余和未测量的混杂因素;尽管是由严格培训的医护人员对研究对象进行血压的测量,但只进行一次测量;本研究对象是中老年人群,并排除了基线患有冠心病、脑卒中和癌症的人群,所以将研究结果外推至不同年龄或不同健康状况的人群时需谨慎。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Lip GYH. Target organ damage and the prothrombotic state in hypertension[J]. Hypertension, 2000, 36(6): 975-977. DOI:10.1161/01.hyp.36.6.975 |
| [2] |
Lip GYH. Hypertension, platelets, and the endothelium: the "thrombotic paradox" of hypertension (or "Birmingham paradox") revisited[J]. Hypertension, 2003, 41(2): 199-200. DOI:10.1161/01.hyp.0000049761.98155.7b |
| [3] |
Gkaliagkousi E, Passacquale G, Douma S, et al. Platelet activation in essential hypertension: implications for antiplatelet treatment[J]. Am J Hypertens, 2010, 23(3): 229-236. DOI:10.1038/ajh.2009.247 |
| [4] |
张娟娟, 周黎明. 高血压与内皮细胞功能障碍研究进展[J]. 四川生理科学杂志, 2011, 33(1): 31-34. Zhang JJ, Zhou LM. Progress on hypertension and endothelial cell dysfunction[J]. Sichuan J Physiol Sci, 2011, 33(1): 31-34. DOI:10.3969/j.issn.1671-3885.2011.01.015 |
| [5] |
He SQ, Lei WH, Li J, et al. Relation of platelet parameters with incident cardiovascular disease (The Dongfeng-Tongji cohort study)[J]. Am J Cardiol, 2019, 123(2): 239-248. DOI:10.1016/j.amjcard.2018.10.016 |
| [6] |
Ma L, Guo WT, Yang LL, et al. Associations of blood pressure categories according to the 2017 American College of Cardiology/American Heart Association hypertension guideline and long-term blood pressure change with incident cardiovascular disease in middle-aged and elderly Chinese[J]. J Hypertens, 2019, 37(10): 2007-2014. DOI:10.1097/HJH.0000000000002137 |
| [7] |
Cerecedo D, Martínez-Vieyra I, Sosa-Peinado A, et al. Alterations in plasma membrane promote overexpression and increase of sodium influx through epithelial sodium channel in hypertensive platelets[J]. Biochim Biophys Acta, 2016, 1858(8): 1891-1903. DOI:10.1016/j.bbamem.2016.04.015 |
| [8] |
Yarlioglues M, Kaya MG, Ardic I, et al. Relationship between mean platelet volume levels and subclinical target organ damage in newly diagnosed hypertensive patients[J]. Blood Press, 2011, 20(2): 92-97. DOI:10.3109/08037051.2010.532317 |
| [9] |
Nadar SK, Blann AD, Kamath S, et al. Platelet indexes in relation to target organ damage in high-risk hypertensive patients: a substudy of the Anglo-Scandinavian Cardiac Outcomes Trial (ASCOT)[J]. J Am College Cardiol, 2004, 44(2): 415-422. DOI:10.1016/j.jacc.2004.03.067 |
| [10] |
Pusuroglu H, Cakmak HA, Erturk M, et al. Assessment of the relation between mean platelet volume, non-dipping blood pressure pattern, and left ventricular mass index in sustained hypertension[J]. Med Sci Monit, 2014, 20: 2020-2026. DOI:10.12659/MSM.891040 |
| [11] |
Ruf A, Patscheke H. Flow cytometric detection of activated platelets: comparison of determining shape change, fibrinogen binding, and P-selectin expression[J]. Semin Thromb Hemost, 1995, 21(2): 146-151. DOI:10.1055/s-2007-1000389 |
| [12] |
Bath P, Algert C, Chapman N, et al. Association of mean platelet volume with risk of stroke among 3134 individuals with history of cerebrovascular disease[J]. Stroke, 2004, 35(3): 622-626. DOI:10.1161/01.Str.0000116105.26237.Ec |
| [13] |
Wang F, Zhu J, Yao P, et al. Cohort profile: the Dongfeng-Tongji cohort study of retired workers[J]. Int J Epidemiol, 2013, 42(3): 731-740. DOI:10.1093/ije/dys053 |
| [14] |
何美安, 张策, 朱江, 等. 东风-同济队列研究: 研究方法及调查对象基线和第一次随访特征[J]. 中华流行病学杂志, 2016, 37(4): 480-485. He MA, Zhang C, Zhu J, et al. Dongfeng-Tongji cohort: methodology of the survey and the characteristics of baseline and initial population of follow-up program[J]. Chin J Epidemiol, 2016, 37(4): 480-485. DOI:10.3760/cma.j.issn.0254-6450.2016.04.008 |
| [15] |
Walker AE, Robins M, Weinfeld FD. The national survey of stroke. Clinical findings[J]. Stroke, 1981, 12(2 Pt 2 Suppl 1): l13-44. DOI:10.1016/S0378-7788(02)00061-0 |
| [16] |
Sacco RL, Kasner SE, Broderick JP, et al. An updated definition of stroke for the 21st century: a statement for healthcare professionals from the American Heart Association/American Stroke Association[J]. Stroke, 2013, 44(7): 2064-2089. DOI:10.1161/STR.0b013e318296aeca |
| [17] |
《中国高血压防治指南》修订委员会. 中国高血压防治指南2018年修订版[J]. 心脑血管病防治, 2019, 19(1): 1-44. Writing Group of 2018 Chinese Guidelines for the Management of Hypertension. 2018 Chinese guidelines for the management of hypertension[J]. Cardio-Cerebrovasc Dis Prev Treat, 2019, 19(1): 1-44. DOI:10.3969/j.issn.1009-816X.2019.01.001 |
| [18] |
Choi SY, Kim MH. Comparison of factors affecting platelet reactivity in various platelet function tests[J]. Platelets, 2019, 30(5): 631-636. DOI:10.1080/09537104.2018.1499887 |
| [19] |
Bulur S, Önder HI, Aslantas Y, et al. Relation between indices of end-organ damage and mean platelet volume in hypertensive patients[J]. Blood Coagul Fibrinolysis, 2012, 23(5): 367-369. DOI:10.1097/MBC.0b013e32835291b1 |
| [20] |
Yavuzkir MF, Kurtoğlu E, Yilmaz M, et al. Relationship between mean platelet volume elevation and left ventricular mass index in hypertensive patients[J]. J Int Med Res, 2014, 42(3): 781-787. DOI:10.1177/0300060513517486 |
| [21] |
Harshfield EL, Sims MC, Traylor M, et al. The role of haematological traits in risk of ischaemic stroke and its subtypes[J]. Brain, 2020, 143(1): 210-221. DOI:10.1093/brain/awz362 |
| [22] |
Lee KW, Blann AD, Lip GYH. High pulse pressure and nondipping circadian blood pressure in patients with coronary artery disease: Relationship to thrombogenesis and endothelial damage/dysfunction[J]. Am J Hypertens, 2005, 18(1): 104-115. DOI:10.1016/j.amjhyper.2004.09.003 |
| [23] |
Gawaz M, Langer H, May AE. Platelets in inflammation and atherogenesis[J]. J Clin Invest, 2005, 115(12): 3378-3384. DOI:10.1172/JCI27196 |
| [24] |
Davì G, Patrono C. Platelet activation and atherothrombosis[J]. N Engl J Med, 2007, 357(24): 2482-2494. DOI:10.1056/NEJMra071014 |
| [25] |
Qi Y, Han XY, Zhao D, et al. Long-term cardiovascular risk associated with stage 1 hypertension defined by the 2017 ACC/AHA hypertension guideline[J]. J Am Coll Cardiol, 2018, 72(11): 1201-1210. DOI:10.1016/j.jacc.2018.06.056 |
 2021, Vol. 42
2021, Vol. 42