文章信息
- 杨飞飞, 韩天碧, 杜文琼, 赵枫, 王颖, 冯永亮, 杨海澜, 王素萍, 邬惟为, 张亚玮.
- Yang Feifei, Han Tianbi, Du Wenqiong, Zhao Feng, Wang Ying, Feng Yongliang, Yang Hailan, Wang Suping, Wu Weiwei, Zhang Yawei
- 肥胖相关基因多态性与妊娠期糖尿病发病风险的关系
- Association of fat mass and obesity associated gene polymorphism with the risk of gestational diabetes
- 中华流行病学杂志, 2020, 41(7): 1097-1102
- Chinese Journal of Epidemiology, 2020, 41(7): 1097-1102
- http://dx.doi.org/10.3760/cma.j.cn112338-20200305-00263
-
文章历史
收稿日期: 2020-03-05
2. 山西医科大学第一医院妇产科, 太原 030001;
3. 耶鲁大学公共卫生学院环境健康科学系, 美国康涅狄格州纽黑文市 06520
2. Obstetrics and Gynecology, First Hospital of Shanxi Medical University, Taiyuan 030001, China;
3. Division of Environmental Health Science, School of Public Health, Yale University, New Haven, Connecticut 06520, USA
妊娠期糖尿病(gestational diabetes mellitus,GDM)是妊娠期首次出现不同程度的糖耐量异常,是1种常见的妊娠并发症[1]。不同国家GDM发病率因诊断标准、种族等因素而存在差异,据报道,欧洲地区GDM的发病率约为5.4%[2],而我国高达14.8%,且近年来,由于超重或肥胖孕妇、高龄产妇的增多而呈现上升趋势[3]。GDM不仅使孕妇患2型糖尿病(T2DM)、心血管疾病的风险增加[4-5],也会增加其子代患肥胖、T2DM等慢性疾病的风险[6-7],严重危害孕妇及其新生儿的健康。GDM的病因尚不完全明确,目前普遍认为,GDM与T2DM具有相似的病理机制及遗传特性[8],提示,与T2DM有关的遗传易感基因可能也参与了GDM的发生发展。已有研究发现,肥胖相关(fat mass and obesity associated,FTO)基因与T2DM的发生风险有关[9],而有关FTO基因及其单核苷酸多态性(single nucleotide polymorphism,SNP)位点与GDM的关联性研究较少。目前国外关于FTO基因与GDM的关联研究仅局限于FTO基因的某个SNP位点,结论尚不一致[10-14],且缺乏FTO基因多态性对GDM影响的系统性研究。在我国尚未见有关FTO基因SNP位点与GDM之间的关联性研究。因此,本研究以山西医科大学第一医院产科住院分娩的324例GDM孕妇与318例非GDM孕妇为研究对象,探讨FTO基因及SNP位点与GDM发生风险的关系,为GDM的致病机制研究提供线索。
对象与方法1.研究对象:选自2012年3月1日至2014年7月30日在山西医科大学第一医院产科住院分娩的孕妇,纳入标准:孕妇年龄≥18岁;孕周>20周;妊娠前无糖尿病、心血管及其他脏器疾患。排除标准:问卷信息不全及未献血样者。诊断标准:采用IADPSG标准诊断GDM[15],孕妇在妊娠24~28周进行75 g口服葡萄糖耐量试验(OGTT),分别测量空腹、口服葡萄糖后1 h、2 h的血糖。满足下列标准中任意一项:①FPG≥5.1 mmol/L;②口服葡萄糖后1 h血糖≥10.0 mmol/L;③口服葡萄糖后2 h血糖≥8.5 mmol/L,且排除妊娠前已患糖尿病,即可诊断为GDM。最终,334例孕妇被诊断为GDM,将其作为病例组,并按照年龄(±2岁)、妊娠时间(相差不超3个月)以及居住地信息,在正常孕妇中按1:1频数匹配334例非GDM孕妇作为对照组。10例病例与16例对照孕妇因基因分型缺失率超过10%而被剔除,剩余324例病例和318例对照纳入本研究。本研究经山西医科大学伦理委员会审查批准(2014092),所有研究对象均签署知情同意书。
2.问卷调查:采用统一的孕期妇女健康调查问卷,由经过培训的调查人员在孕妇分娩后进行面对面问卷调查,调查内容包括孕妇一般人口学特征、行为生活方式等,相关病历信息(疾病史、妊娠并发症)及新生儿出生结局等信息通过查阅病历获取。
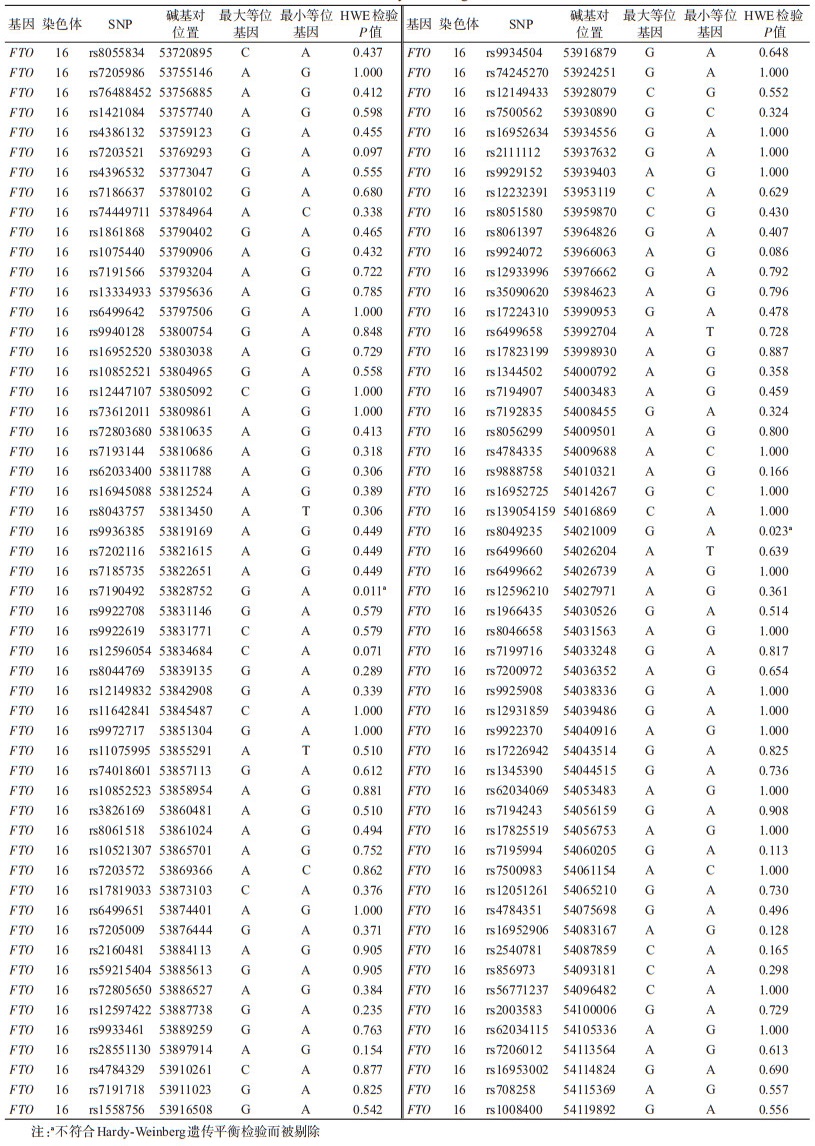
3.基因分型:采用OMEGA Blood DNA Mini Kit(Omega Bio-tek,美国)试剂盒,对孕妇的外周血样进行提取、分离和纯化DNA。用Illumina Goldengate Platform进行SNP位点分型。每个96孔板上选取5%的样品做重复样检测,以进行质量控制。本研究检测了FTO基因的108个SNP。所有SNP的完成检测率超过99%。
4.统计学分析:采用EpiData 3.1软件建立数据库,应用R 3.5.1和Plink 1.7软件进行统计学分析。符合正态分布的计量资料以x±s表示,计数资料以百分比(%)表示,单因素分析采用χ2检验。采用min P检验分析基因与GDM发生风险的关系,采用非条件logistic回归分析各SNP与GDM发生风险的关系。多重比较采用错误发现率(false discovery rate)法(q=0.05)。以P<0.05为差异有统计学意义。
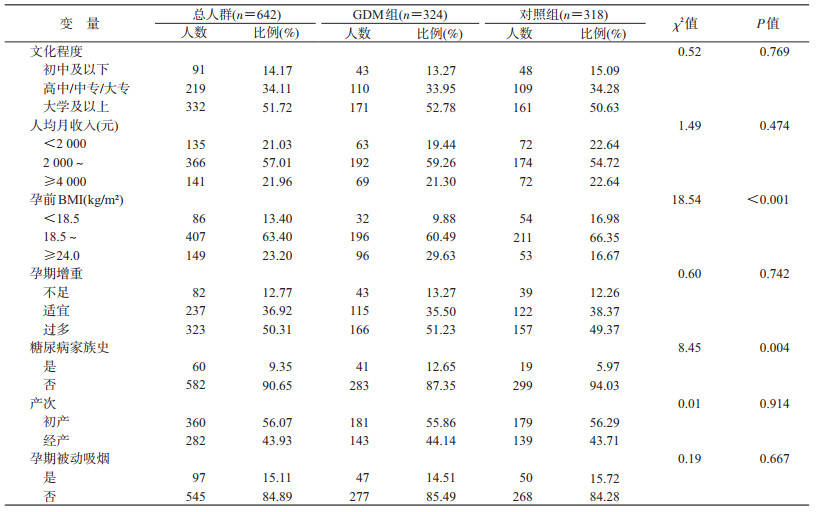
结果1.孕妇一般情况及影响因素的单因素分析:孕妇年龄(29.78±4.35)岁;文化程度以大学及以上为主(51.27%,332/642),其次是高中/中专/大专(34.11%,219/642);家庭人均月收入集中在2 000~元(57.01%,366/642);初产妇较多,占56.07%(360/642)。单因素分析结果显示,孕前BMI、糖尿病家族史在GDM组与对照组孕妇间的差异有统计学意义(P<0.05),文化程度、人均月收入、孕期增重、产次、孕期被动吸烟在GDM组与对照组孕妇之间分布均衡,差异无统计学意义(P>0.05)。见表 1。
2. Hardy-Weinberg遗传平衡检验:剔除不符合Hardy-Weinberg遗传平衡检验要求的rs7190492、rs8049235位点,其余106个SNP位点均符合Hardy-Weinberg遗传平衡检验(P>0.05),可被纳入基因关联性分析。见表 2。
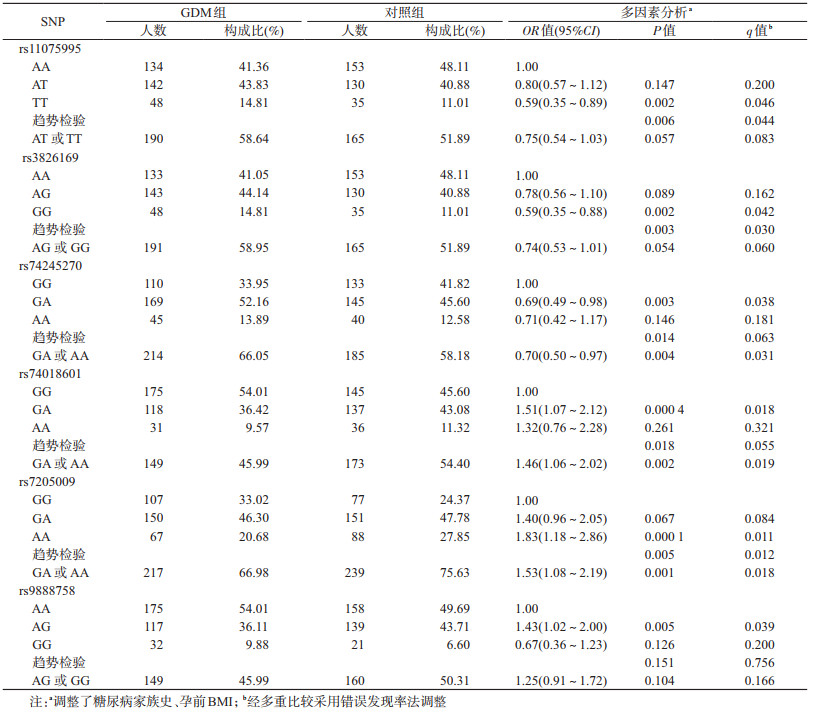
3. FTO基因及其SNP位点与GDM发病风险的关系:经min P法分析,且调整多重比较后结果显示,FTO基因与GDM发生风险无关(P>0.05)。在调整糖尿病家族史、孕前BMI且调整多重比较后,非条件logistic回归分析结果显示,在FTO基因的SNP位点中,发现有6个SNP位点与GDM的发生风险有关,其中,携带rs11075995位点TT基因型、rs3826169位点GG基因型以及rs74245270位点GA基因型和GA或AA基因型均是GDM的保护因素;携带rs74018601位点GA基因型和GA或AA基因型、rs7205009位点AA基因型以及GA或AA基因型以及rs9888758位点AG基因型均是GDM的危险因素。见表 3。
GDM是1种常见的妊娠并发症,影响全球7%~25%的孕妇,已成为重要的公共卫生问题[16-17]。研究表明,GDM可能与T2DM有相似的遗传易感性,是多基因遗传性疾病[18],FTO基因rs9939609位点突变可使欧洲地区人群患T2DM的风险增高[19]。近期研究发现与T2DM有关的FTO基因rs8050136、rs9939609 SNP位点与GDM的发生有关,但结论不一致[10-14]。现有研究缺乏FTO基因多态性对GDM影响的系统性研究,仅局限于FTO基因的某个SNP位点,且在我国孕妇中尚未见有关FTO基因SNP位点与GDM的研究。
本研究非条件logistic回归分析结果发现,6个FTO基因SNP位点与GDM的发生风险有关,其中rs11075995、rs3826169和rs74245270位点突变与降低GDM发生风险有关,而rs74018601、rs7205009和rs9888758位点突变与GDM发病风险增加有关。FTO基因是位于16号染色体(16q12.2)的蛋白编码基因,与控制能量平衡有关,可通过影响饱腹感、食物摄入量等引起肥胖[20],而肥胖是GDM的主要危险因素,提示,FTO基因可通过影响肥胖间接导致GDM的发生。此外,FTO基因与血清脂联素水平显著相关,而脂联素可参与血糖调节,改善胰岛素抵抗[21]。动物实验研究也表明,大鼠胰腺细胞中FTO基因的过表达促进了葡萄糖诱导的胰岛素分泌[22]。而胰岛素分泌不足、胰岛素抵抗增加是GDM发生的主要致病机制[23]。
国内外关于FTO基因与GDM的关联性研究较少,仅涉及FTO基因中的3个SNP(rs9939609、rs8050136和rs1421085),且研究结论并不一致。芬兰孕妇研究发现rs9939609位点A等位基因与GDM风险增加有关[13],西班牙人群小样本量研究发现rs9939609位点T等位基因与GDM风险增加有关[11],而其他研究未发现FTO基因的rs9939609位点多态性与GDM的发生有关[10, 12, 14]。Lauenborg等[8]在未调整混杂因素的模型中观察到FTO基因rs8050136位点多态性与GDM的关联,但调整孕妇年龄及孕前BMI后未发现两者的关联,而巴西孕妇的研究同样未发现rs8050136位点多态性与GDM的发病风险有关[10]。既往研究仅在巴西和墨西哥孕妇中探讨了FTO基因rs1421085位点多态性与GDM发病风险间的关联,且均未发现二者之间的相关性[12, 24]。各研究结论不一致可能与种族差异、基因分型方法不同及样本量大小等有关。于成华和宋薇薇[25]检测了GDM组和对照组孕妇胎盘组织的FTO基因表达量,结果显示,与对照组相比,GDM孕妇FTO基因表达量增加。洪琳凤等[26]也发现GDM患者外周血淋巴细胞FTO基因mRNA和血清蛋白的表达量较高。这两项研究均提示了FTO基因与GDM的发生有关。
现有关于FTO基因多态性与GDM的研究仅局限于既往研究报道与T2DM有关的3个位点(rs9939609、rs8050136、rs1421085)[14, 19],缺乏FTO基因全部SNP位点与GDM关联的系统性研究,并不够全面。此外,有关rs9939609、rs8050136与rs1421085位点与GDM的研究主要见于芬兰、西班牙、巴西、墨西哥、丹麦5个国家[8, 10-14, 24],尚无针对我国孕妇的相关性研究,本研究未发现这3个FTO基因SNP位点,可能与种族差异有关。
综上所述,本研究在我国孕妇中发现6个FTO基因SNP位点与GDM的发生风险有关,将为今后GDM的机制研究提供线索与依据。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Standards of Medical Care in Diabetes-2018. Classification and diagnosis of diabetes[J]. Diabetes care, 2018, 41: S13-27. DOI:10.2337/dc20-S002 |
| [2] |
Eades CE, Cameron DM, Evans JMM. Prevalence of gestational diabetes mellitus in Europe:a Meta-analysis[J]. Diabetes Res Clin Pract, 2017, 129: 173-181. DOI:10.1016/j.diabres.2017.03.030 |
| [3] |
Gao C, Sun X, Lu L, et al. Prevalence of gestational diabetes mellitus in mainland China:a systematic review and Meta-analysis[J]. J Diabetes Invest, 2019, 10(1): 154-162. DOI:10.1111/jdi.12854 |
| [4] |
Daly Barbara, Toulis Konstantinos A, Thomas Neil, et al. Increased risk of ischemic heart disease, hypertension, and type 2 diabetes in women with previous gestational diabetes mellitus, a target group in general practice for preventive interventions:a population-based cohort study[J]. PLoS Med, 2018, 15(1): e1002488. DOI:10.1371/journal.pmed.1002488 |
| [5] |
Li J, Song CH, Li CP, et al. Increased risk of cardiovascular disease in women with prior gestational diabetes:A systematic review and Meta-analysis[J]. Diabetes Res Clin Pract, 2018, 140: 324-338. DOI:10.1016/j.diabres.2018.03.054 |
| [6] |
Damm P. Future risk of diabetes in mother and child after gestational diabetes mellitus[J]. Int J Gynaecol Obstet, 2009, 104: S25-26. DOI:10.1016/j.ijgo.2008.11.025 |
| [7] |
Zhao P, Liu E, Qiao Y, et al. Maternal gestational diabetes and childhood obesity at age 9-11:results of a multinational study[J]. Diabetologia, 2016, 59(11): 2339-2348. DOI:10.1007/s00125-016-4062-9 |
| [8] |
Lauenborg J, Grarup N, Damm P, et al. Common type 2 diabetes risk gene variants associate with gestational diabetes[J]. J Clin Endocrinol Metab, 2009, 94(1): 145-150. DOI:10.1210/jc.2008-1336 |
| [9] |
Yang Y, Liu BY, Xia W, et al. FTO genotype and type 2 diabetes mellitus:spatial analysis and Meta-analysis of 62 case-control studies from different regions[J]. Genes, 2017, 8(2): 70. DOI:10.3390/genes8020070 |
| [10] |
de Melo SF, Frigeri HR, dos Santos-Weiss IC, et al. Polymorphisms in FTO and TCF7L2 genes of Euro-Brazilian women with gestational diabetes[J]. Clin Biochem, 2015, 48: 1064-1067. DOI:10.1016/j.clinbiochem.2015.06.013 |
| [11] |
Pagán A, Sabater-Molina M, Olza J, et al. A gene variant in the transcription factor 7-like 2(TCF7L2) is associated with an increased risk of gestational diabetes mellitus[J]. Eur J Obstet Gynecol Reprod Biol, 2014, 180: 77-82. DOI:10.1016/j.ejogrb.2014.06.024 |
| [12] |
Saucedo R, Valencia J, Gutierrez C, et al. Gene variants in the FTO gene are associated with adiponectin and TNF-alpha levels in gestational diabetes mellitus[J]. Diabetol Metab Syndr, 2017, 9: 32. DOI:10.1186/s13098-017-0234-0 |
| [13] |
Huopio H, Cederberg H, Vangipurapu J, et al. Association of risk variants for type 2 diabetes and hyperglycemia with gestational diabetes[J]. Eur J Endocrinol, 2013, 169(3): 291-297. DOI:10.1530/EJE-13-0286 |
| [14] |
Guo F, Long W, Zhou W, et al. FTO, GCKR, CDKAL1 and CDKN2A/B gene polymorphisms and the risk of gestational diabetes mellitus:a Meta-analysis[J]. Arch Gynecol Obstet, 2018, 298(4): 705-715. DOI:10.1007/s00404-018-4857-7 |
| [15] |
Shang M, Lin L. IADPSG criteria for diagnosing gestational diabetes mellitus and predicting adverse pregnancy outcomes[J]. J Perinatol, 2014, 34(2): 100-104. DOI:10.1038/jp.2013.143 |
| [16] |
Guariguata L, Linnenkamp U, Beagley J, et al. Global estimates of the prevalence of hyperglycaemia in pregnancy[J]. Diabetes Res Clin Pract, 2014, 103(2): 176-185. DOI:10.1016/j.diabres.2013.11.003 |
| [17] |
Zhu Y, Zhang C. Prevalence of gestational diabetes and risk of progression to type 2 diabetes:a global perspective[J]. Curr Diab Rep, 2016, 16(1): 7. DOI:10.1007/s11892-015-0699-x |
| [18] |
Zhang C, Bao W, Rong Y, et al. Genetic variants and the risk of gestational diabetes mellitus:a systematic review[J]. Hum Reprod Update, 2013, 19(4): 376-390. DOI:10.1093/humupd/dmt013 |
| [19] |
Frayling TM, Timpson NJ, Weedon MN, et al. A common variant in the FTO gene is associated with body mass index and predisposes to childhood and adult obesity[J]. Science, 2007, 316(5826): 889-894. DOI:10.1126/science.1141634 |
| [20] |
Dina C, Meyre D, Gallina S, et al. Variation in FTO contributes to childhood obesity and severe adult obesity[J]. Nat Genet, 2007, 39(6): 724-726. DOI:10.1038/ng2048 |
| [21] |
de Luis DA, Aller R, Izaola O, et al. Association of the rs9939609 gene variant in FTO with insulin resistance, cardiovascular risk factor and serum adipokine levels in obese patients[J]. Nutr Hosp, 2016, 33(5): 573. DOI:10.20960/nh.573 |
| [22] |
Russell MA, Morgan NG. Conditional expression of the FTO gene product in rat INS-1 cells reveals its rapid turnover and a role in the profile of glucose-induced insulin secretion[J]. Clin Sci, 2011, 120(9): 403-413. DOI:10.1042/CS20100416 |
| [23] |
Plows JF, Stanley JL, Baker PN, et al. The pathophysiology of gestational diabetes mellitus[J]. Int J Mol Sci, 2018, 19(11). DOI:10.3390/ijms19113342 |
| [24] |
Anghebem-Oliveira MI, Martins BR, Alberton D, et al. Type 2 diabetes-associated genetic variants of FTO, LEPR, PPARg, and TCF7L2 in gestational diabetes in a Brazilian population[J]. Arch Endocrinol Metab, 2017, 61(3): 238-248. DOI:10.1590/2359-3997000000258 |
| [25] |
于成华, 宋薇薇. 胎盘FTO基因表达与出生体重及妊娠期糖尿病的关系[J]. 中国生育健康杂志, 2016, 27(4): 4. Yu CH, Song WW. Relationship between placental FTO gene expression and birth weight and gestational diabetes[J]. Chin J Reprod Health, 2016, 27(4): 4. DOI:10.3969/j.issn.1671-878X.2016.04.023 |
| [26] |
洪琳凤, 杜少韵, 姜莹, 等. 脂肪与肥胖相关基因(FTO)表达与妊娠期糖尿病的相关性[J]. 牡丹江医学院学报, 2017(3): 32-33, 53. Hong LF, Du SY, Jiang Y, et al. Association between expression of fat and obesity-related genes (FTO) and gestational diabetes[J]. J Mudanjiang Med Univ, 2017(3): 32-33, 53. |
 2020, Vol. 41
2020, Vol. 41