文章信息
- 范春丽, 罗家有, 龚雯洁, 刘小群, 周书进, 张芬芳, 曾洁, 李辉霞, 冯娜.
- Fan Chunli, Luo Jiayou, Gong Wenjie, Liu Xiaoqun, Zhou Shujin, Zhang Fenfang, Zeng Jie, Li Huixia, Feng Na.
- 妊娠期并发贫血影响因素的巢式病例对照研究
- Nested case-control study on associated factors for anemia during pregnancy
- 中华流行病学杂志, 2017, 38(9): 1269-1273
- Chinese journal of Epidemiology, 2017, 38(9): 1269-1273
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.09.025
-
文章历史
收稿日期: 2017-01-13
2. 410300 湖南省浏阳市妇幼保健院;
3. 410078 长沙, 湖南省妇幼保健院
2. Liuyang County Women and Children Health Center, Liuyang 410300, China;
3. Women and Children Health Center of Hunan Province, Changsha 410078, China
妊娠期贫血是一种常见的妊娠期并发症/合并症。目前对妊娠期贫血的影响因素的研究较多。Anorlu等[1]在对374例孕妇妊娠期贫血影响因素的研究发现,怀孕≥3次、距上次怀孕间隔≤1年与妊娠期贫血相关。Alemu和Umeta[2]在对2011年埃塞俄比亚孕妇贫血情况研究发现孕龄40~44岁、居住农村、文化程度低等因素与妊娠期贫血的发生有关。Palma等[3]的一项研究还表明有产科疾病史的孕妇较易发生贫血。此外,种族差异[4],较少的社会支持、社会福利低[5]也是妊娠期贫血的重要影响因素。我国也有较多类似的现况及病例对照研究[6-9],除年龄、文化程度、收入、职业等与贫血有关外,孕期饮食、生活习惯等也是妊娠期发生贫血的重要影响因素。本研究基于孕妇人群队列,采用巢式病例对照方法,探讨妊娠期并发贫血的影响因素,为有效预防和控制妊娠期并发贫血提供科学依据。
对象与方法1.研究对象:选择2013年6月至2014年11月在湖南省浏阳市医疗机构接受首次孕期保健的10 372名孕妇(怀孕≤12周)作为观察对象,其中剔除已有贫血者,共10 201名孕早期妇女进入观察队列。追踪随访期间,失访200人(中途外出务工71人,因各种原因流产39人,不明原因失访90人),失访率为2.0%,至随访结束时共随访10 001人。以本次队列新发生贫血孕妇380例作为病例组,其中发生贫血≤12孕周者131例(34.5%),13~20孕周101例(26.6%),21~24孕周38例(10.0%),25~28孕周23例(6.0%),29~32孕周52例(13.7%),33~34孕周11例(2.9%),≥35孕周24例(6.3%);轻度贫血221例(58.2%),中度贫血142例(37.4%),重度贫血17例(4.5%)。按照1 : 2频数匹配,随机抽取年龄、孕期常住地基本相同的760例正常孕产妇作为对照组。病例与对照组排除标准:① 未在当地妇幼保健机构建档的分娩者;② 孕前有贫血、心脑血管疾病、肾功能损害、代谢性及免疫性等疾病;③ 因精神症状、思维或记忆障碍而不能准确回答问题者;④ 不愿意合作配合者。
2.研究方法:包括问卷调查、体格检查、实验室检查[血液血红蛋白水平(采用血红蛋白仪NIHON KOHDEN MEK-7222K测定)]完成基线资料的收集。分别于产检的孕20、24、28、32、38周(或分娩前)共连续追踪随访5次,并按孕产妇保健手册记录各次产检信息,随访至分娩结束,期间任何一次产检诊断为贫血即判定为病例组。问卷调查包括孕妇基本情况和贫血影响因素两部分,其中贫血影响因素选择的依据,主要参考国内外相关文献报道中已涉及的一些因素,同时考虑研究对象所处的生活环境。孕妇基本情况包括年龄、民族、孕期常住地、家庭人均年收入、文化程度、职业;可能与贫血发生有关的因素包括既往孕产史、既往流产次数、既往妊娠合并症/并发症、孕妇孕前半年或孕早期情况、职业有毒有害物质接触、从事烟花爆竹生产加工、X线接触、住房装修、居住地环境污染、早孕反应情况、孕期服用药物情况、孕期饮食肉鱼虾蛋摄入、蔬菜水果摄入、豆类奶类摄入、孕前烫发/染发情况等。本研究经过中南大学临床药理研究所伦理委员会审查,且被调查者均获得知情同意,并签订知情同意书。
3.诊断标准:参照中华医学会围产医学分会《妊娠期铁缺乏和缺铁性贫血诊治指南》,血红蛋白浓度<110 g/L,即诊断为妊娠期并发贫血,其中100~110 g/L为轻度贫血,70~100 g/L为中度贫血,40~70 g/L为重度贫血[10]。
4.统计学分析:使用EpiData 3.02软件建立数据库,数据录入采用双盲双录入。所有数据均采用SPSS 18.0统计软件进行整理分析。其中人口学特征采用χ2或t检验,单因素及多因素采用条件logistic回归分析。采用生存分析中Cox回归模型进行拟合。P<0.05为差异有统计学意义。
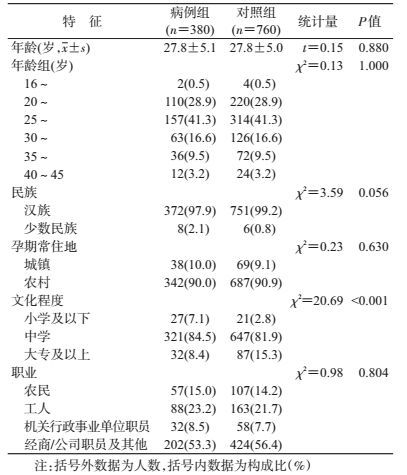
结果1.一般特征:病例组年龄为(27.8±5.1)岁,对照组为(27.8±5.0)岁,两组除文化程度外,年龄、民族、孕期常住地、职业分布状况的差异均无统计学意义(均P>0.05),两组资料均衡性较好,具有可比性(表 1)。
2.妊娠期并发贫血影响因素分析:
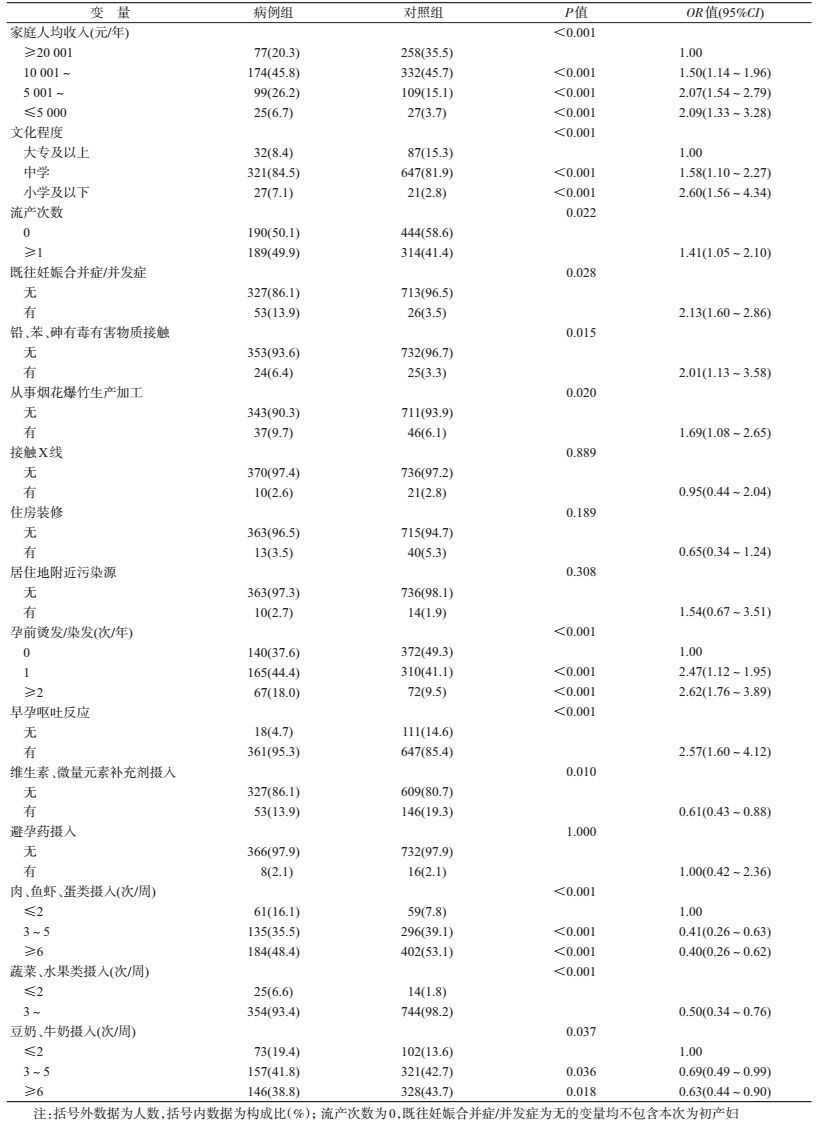
(1)单因素分析:以妊娠期是否并发贫血为因变量,16个可能影响妊娠并发贫血的因素为自变量,分别进行单因素logistic回归分析,共筛选出12个有意义的变量:家庭人均年收入,文化程度,既往流产次数,既往妊娠合并症/并发症,接触铅、苯、砷有毒有害物质,从事烟花爆竹生产加工,早孕呕吐反应,孕前烫发/染发,维生素、微量元素补充剂摄入,肉、鱼虾、蛋类摄入,蔬菜、水果类摄入及豆奶、牛奶摄入(表 2)。
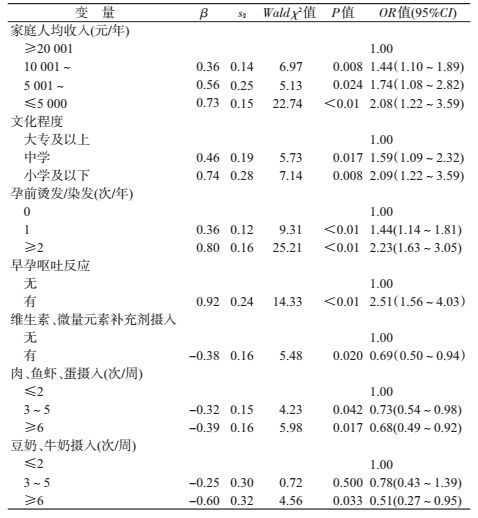
(2)多因素分析:将单因素分析有统计学意义的12个变量(同时纳入单因素分析中差异无统计学意义的变量,如接触X线、住房装修等)采用逐步向后最大似然法引入多因素logistic回归。最终进入的变量有家庭人均年收入,文化程度,孕前烫发/染发,早孕呕吐反应,维生素、微量元素补充剂摄入,肉、鱼虾、蛋类摄入及豆奶、牛奶摄入共7个变量。其中家庭人均年收入低(OR=2.08)、文化程度低(OR=2.09)、孕前烫发/染发(OR=2.23)、早孕呕吐反应(OR=2.51)是妊娠期并发贫血的危险因素。摄入维生素、微量元素补充剂(OR=0.69),肉、鱼虾、蛋类摄入频率高(OR=0.68),豆奶、牛奶摄入频率高(OR=0.51)是妊娠期并发贫血的保护因素(表 3)。
妊娠期贫血是妊娠期较常见的合并症和并发症,贫血的发生不仅由妊娠期特殊的生理机制变化所致,更可能与生活方式、社会因素等多种因素综合作用相关[11]。以往研究显示[1, 4, 8, 12],家庭收入低、文化程度低是妊娠期贫血的独立危险因素。本研究结果与此相同。
孕前频繁烫发/染发是否为妊娠期贫血的危险因素,目前仅见国内类似的研究报道[13],只发现烫发/染发会使唐氏综合征出生结局风险增加。本研究发现烫发/染发≥2次/年的孕妇发生贫血的风险是无烫发/染发者的2.23倍。Mendelsohn等[14]分析染发剂、烫发剂中化学成分,其中对苯二胺等化学成分会对机体产生不同程度的危害,染发剂中氨水(含对苯二胺)经头皮毛囊进入体内,除对孕妇有致癌作用外,还影响造血功能。提示孕前频繁烫发/染发可能是妊娠期并发贫血的高危因素,但还需进一步研究论证。
本文未发现住房装修与贫血的发生有显著关系,而国内另项研究显示[9],住房新装修的孕妇发生贫血的危险是未新装修者的3.7倍。装修材料中释放甲醛、苯、甲苯、二甲苯等有毒有害物质浓度较高,其中苯的浓度与红细胞计数呈负相关,很容易对孕妇身体造成隐匿危害[15]。
国内外相关研究均表明孕早期频繁呕吐与妊娠期贫血的发生显著相关。Kim等[16]发现过度呕吐孕妇是无症状者发生贫血风险的1.3倍;长沙市713例孕妇队列调查中孕早期有呕吐症状发生贫血风险是无呕吐症状者的1.7倍[9]。本文结果同样显示,早孕呕吐是妊娠期贫血发生的重要危险因素。
Gaillard等[17]报道饮食摄入量<1 599 kcal/d的孕妇患贫血的风险为≥2 400 kcal/d的1.2倍;Alemu和Umeta[2]也发现食物供给充足的孕妇孕期并发贫血的风险降低0.64倍;Low等[18]的定性研究还发现能按时服用维生素补充剂的孕妇不易发生贫血。本研究同样发现孕早期频繁摄入肉、鱼虾、蛋类,豆奶、牛奶,注意维生素、微量元素的补充可明显降低发生贫血的风险。在《中国居民膳食指南(2016)》[19]中对孕妇膳食搭配特别强调:一日三餐中应该有瘦畜肉50~100 g,每周1次动物血或畜禽肝肾25~50 g,摄入含维生素C较多的蔬菜水果,同时应该补充食物以外的叶酸400 μg/d,以满足孕期身体需求。
本文存在局限性。首先,研究人群的纳入起始时间约为12周,可能会遗漏0~12周间已出现贫血而未被发现的孕妇,从而低估妊娠期新发贫血的数量;其次,不同孕周贫血的影响因素可能有差别,研究中未对不同孕周贫血的影响因素做单独探究;未对孕妇开展专项膳食调查,未能区分妊娠期并发贫血是否因为含铁食物缺乏所致。
尽管如此,本研究发现“较低的家庭收入和文化程度、孕前频繁烫发/染发、早孕呕吐等均可能使妊娠期并发贫血风险增加”,为妊娠期并发贫血高危人群的识别提供依据,对妊娠期贫血预防具有重要的现实意义。
利益冲突: 无
| [1] | Anorlu RI, Oluwole AA, Abudu OO, et al. Sociodemographic factors in anaemia in pregnancy at booking in Lagos, Nigeria[J]. J Obstet Gynaecol, 2006, 26(8): 773–776. DOI:10.1080/01443610600963846 |
| [2] | Alemu T, Umeta M. Reproductive and obstetric factors are key predictors of maternal anemia during pregnancy in Ethiopia:evidence from demographic and health survey (2011)[J]. Anemia, 2015, 2015: 649815. DOI:10.1155/2015/649815 |
| [3] | Palma S, Perez-lglesias R, Prieto D, et al. Iron but not folic acid supplementation reduces the risk of low birthweight in pregnant women without anaemia:a case-control study[J]. J Epidemiol Community Health, 2008, 62(2): 120–124. DOI:10.1136/jech.2006.052985 |
| [4] | Whitehead NS, Callaghan W, Johnson C, et al. Racial, ethnic, and economic disparities in the prevalence of pregnancy complications[J]. Matern Child Health J, 2009, 13(2): 198–205. DOI:10.1007/s10995-008-0344-2 |
| [5] | Ezugwu EC, Mbah BO, Chigbu CO, et al. Anaemia in pregnancy:a public health problem in Enugu, southeast Nigeria[J]. J Obstet Gynaecol, 2013, 33(5): 451–454. DOI:10.3109/01443615.2013.771158 |
| [6] |
孟玉翠, 张雨寒, 侯丽艳, 等.
我国三省妇女妊娠合并贫血的调查[J]. 中国计划生育学杂志, 2011, 19(5): 288–290.
Meng YC, Zhang YH, Hou LY, et al. Survey on maternal anemia during pregnancy in three provinces of China[J]. Chin J Fam Plann, 2011, 19(5): 288–290. DOI:10.3969/j.issn.1004-8189.2011.5 |
| [7] |
芮东升, 靳蕾, 叶荣伟, 等.
中国南方10个县级市妇女妊娠合并贫血患病状况[J]. 中国生育健康杂志, 2006, 16(3): 142–146.
Rui DS, Jin L, Ye RW, et al. Prevalence of anemia in pregnant women in southern China, 1993-2000[J]. Chin J Reproduct Health, 2006, 16(3): 142–146. DOI:10.3969/j.issn.1671-878X.2006.03.003 |
| [8] |
王临虹, 赵更力, 陈丽君, 等.
育龄妇女贫血状况调查及影响因素分析[J]. 中华流行病学杂志, 1999, 20(3): 158–161.
Wang LH, Zhao GL, Chen LJ, et al. Investigation on the prevalence and influencing factors to anemia in women at reproductive age[J]. Chin J Epidemiol, 1999, 20(3): 158–161. DOI:10.3760/j.issn.0254-6450.1999.03.009 |
| [9] |
谭珊, 李洪艳, 高晓, 等.
长沙市妇女妊娠期贫血影响因素的巢式病例对照研究[J]. 中南大学学报:医学版, 2016, 41(6): 619–624.
Tan S, Li HY, Gao X, et al. Influential factors for anemia in pregnancy based on a nested case-control study in Changsha[J]. J Cent South Univ:Med Sci, 2016, 41(6): 619–624. DOI:10.11817/j.issn.1672-7347.2016.06.011 |
| [10] |
齐薇薇, 邵宗鸿.
《妊娠期铁缺乏和缺铁性贫血诊治指南》解读[J]. 中国实用内科杂志, 2015, 35(2): 136–138.
Qi WW, Shao ZH. Interpretation of "Guidelines for the Diagnosis and Treatment of Iron Deficiency and Iron Deficiency Anemia during Pregnancy"[J]. Chin J Pract Intern Med, 2015, 35(2): 136–138. |
| [11] | Bedwell RM, Spielvogel H, Bellido D, et al. Factors influencing the use of biomedical health care by rural Bolivian anemic women:structural barriers, reproductive status, gender roles, and concepts of anemia[J]. PLoS One, 2017, 12(1): e0170475. DOI:10.1371/journal.pone.0170475 |
| [12] |
刘小青, 李其.
孕妇缺铁性贫血现状及相关因素分析[J]. 中国妇幼保健, 2008, 23(8): 1053–1054.
Liu XQ, Li Q. Prevalence and related factors of iron deficiency anemia in pregnant women[J]. Matern Child Health Care China, 2008, 23(8): 1053–1054. DOI:10.3969/j.issn.1001-4411.2008.08.014 |
| [13] |
韩茜, 韩阳, 李秀荣.
Down's综合征患儿父母孕前三个月生活环境因素分析[J]. 中国优生与遗传杂志, 2005, 13(6): 44, 95.
Han Q, Han Y, Li XR. Effects of living environment on parents of children with Down's syndrome in the first three months of pregnancy[J]. Chin J Birth Health Hered, 2005, 13(6): 44, 95. DOI:10.13404/j.cnki.cjbhh.2005.06.023 |
| [14] | Mendelsohn JB, Li QZ, Ji BT, et al. Personal use of hair dye and cancer risk in a prospective cohort of Chinese women[J]. Cancer Sci, 2009, 100(6): 1088–1091. DOI:10.1111/j.1349-7006.2009.01149.x |
| [15] | Xu X, Wiencke JK, Niu T, et al. Benzene exposure, glutathione S-transferase theta homozygous deletion, and sister chromatid exchanges[J]. Am J Ind Med, 1998, 33(2): 157–163. DOI:10.1002/(SICI)1097-0274(199802)33:2<157::AID-AJIM7>3.0.CO;2-V |
| [16] | Kim JM, Labrique A, West KP, et al. Maternal morbidity in early pregnancy in rural northern Bangladesh[J]. Int J Gynaecol Obstet, 2012, 119(3): 227–233. DOI:10.1016/j.ijgo.2012.06.022 |
| [17] | Gaillard R, Eilers PHC, Yassine S, et al. Risk factors and consequences of maternal anaemia and elevated haemoglobin levels during pregnancy:a population-based prospective cohort study[J]. Paediatr Perinat Epidemiol, 2014, 28(3): 213–226. DOI:10.1111/ppe.12112 |
| [18] | Low MS, Speedy J, Styles CE, et al. Daily iron supplementation for improving anaemia, iron status and health in menstruating women[J]. Cochrane Database Syst Rev, 2016, 4: CD009747. DOI:10.1002/14651858.CD009747.pub2 |
| [19] |
中国营养学会.中国居民膳食指南(2016)[M]. 北京: 人民卫生出版社, 2016: 174–180.
Chinese Society of Nutrition.Chinese Dietary Guidelines for Residents (2016)[M]. Beijing: People's Medical Publishing House, 2016: 174–180. |
 2017, Vol. 38
2017, Vol. 38