文章信息
- 金莹莹, 徐杰, 江震, 吴尊友.
- Jin Yingying, Xu Jie, Jiang Zhen, Wu Zunyou.
- 应用交友软件调查大学生男男性行为者HIV检测现状及相关因素
- Mobile internet based survey of current status of HIV test and related factors in men who have sex with men in college students in China
- 中华流行病学杂志, 2017, 38(5): 629-633
- Chinese Journal of Epidemiology, 2017, 38(5): 629-633
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.05.014
-
文章历史
收稿日期: 2016-11-07
2. 102206 北京, 中国疾病预防控制中心性病艾滋病预防控制中心健康教育和行为干预室
2. Division of Health Education and Behavior Intervention, National Center for AIDS/STD Control and Prevention, Chinese Center for Disease Control and Prevention, Beijing 102206, China
近年来,中国15~24岁青年学生HIV/AIDS感染人数呈显著上升趋势[1]。大学生MSM群体新发感染率由2003-2006年的3.0%增长到2009-2010年的6.8%[2]。因此,减缓该人群HIV疫情上升速度是当前艾滋病防治工作的重点。国内目前针对大学生MSM人群的研究内容主要包括HIV检测利用情况和HIV新发感染率以及相关高危性行为等[3-4],国外文献则主要对普通大学生人群或男性大学生HIV检测水平的报道,没有专门对于大学生MSM人群HIV检测水平的研究[5-7]。本研究以国内男同性恋用户较多的主流社交软件Blued的用户为调查对象,了解男同社交网络中大学生MSM人群最近1年的HIV检测水平及其相关因素。
对象与方法1.调查对象:纳入条件为在Blued男同社交软件上注册的用户、调查期间为教育部认可的全日制在校大学生(包括大专生)、18~25岁、最近1年有同性肛交性行为。
2.调查方法:于2016年9月通过Blued软件进行横断面调查。Blued发布招募信息,调查对象可通过移动客户端进行阅读和填写问卷;内容包括一般人口学信息、最近1年肛交性行为情况和HIV检测等信息。考虑网络问卷损失及亚组分析需求,最终选取样本量500人(估算样本量为384人,按照18~25岁大学生MSM HIV检测率50%推算)。
3.相关定义:HIV检测定义为最近1年内,即2015年8月至2016年8月接受过HIV检测,包括自我检测。性行为指最近1年有同性肛交性行为。固定性伴为1个月内发生≥3次性行为者。
4.质量控制:问卷编制过程中,参考国内外相关研究及专家建议进行修改,每道题的提问方式在线下做预调查,进行修改。电子问卷采取分页设置和逻辑设计,每个账户IP只能回答一份问卷从而避免重复作答;对于漏答或者不符合逻辑的作答,则有提示框出现,并定位到确定的题目中,有效避免错答、乱答及缺失值的出现。
5.统计学分析:清理和筛选采用Excel 2010软件,统计学分析采用SPSS 18.0软件。计量资料通过正态性检验以x±s表示,计数资料以相对数形式表示。描述一般人口学信息,按照最近1年有无HIV检测进行分组,并对其行为特征进行描述和比较。单因素分析采用χ2检验,多因素分析采用非条件logistics回归,结合人口学特征和单因素分析结果,纳入相应变量作为自变量,纳入标准α=0.05,剔除标准为α=0.10,运用逐步回归法,所有检验均为双侧检验,P<0.05为差异有统计学意义。
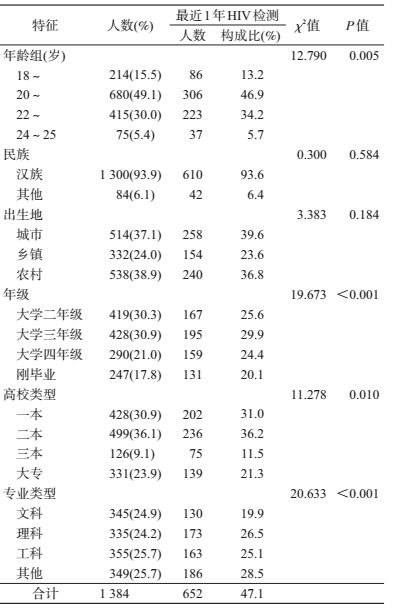
结果1.一般情况:共回收问卷7 553份,按照纳入标准及问卷逻辑筛选出有效问卷1 384份(拒答145份,拒答率为1.9%)。调查对象年龄范围18~25岁,服从正态分布,平均年龄(20.99±0.04)岁,等间距分组,20~21岁占49.1%(680/1 384);大学二年级和大学三年级各约占30.0%(以2016年9月新学期为准);二本院校占36.1%(499/1 384),三本院校占9.1%(126/1 384);文理工专业分布均衡,约25%。在1 384名调查对象中,HIV既往检测比例为32.2%(445/1 384),最近1年HIV检测比例为47.1%(652/1 384)。见表 1。
2.最近1年HIV检测的一般人口学比较:单因素分析有意义的变量中最近1年HIV检测的比例随年龄段变化由低到高,分别为40.2%(86/214)、45.0%(306/680)、53.7%(223/415)、49.3%(37/75);三本院校的最近1年HIV检测比例最高为59.5%(75/126),大专类最低,为42.0%(139/331);文科类最近1年HIV检测比例最低,为37.7%(130/345)。经χ2检验,上述差异均有统计学意义(P<0.05)(表 1)。
3.最近1年性行为特征:最近1年HIV检测比例随固定性伴数和临时性伴数增多而升高,固定性伴≥3个者最高,为57.3%(319/557)和临时性伴≥6个者最高,为60.8%(93/153);最近1年固定性伴类型中既有在校学生又有社会人士者,HIV检测比例最高,为56.1%(284/506),在临时性伴中两者皆有者为56.5%(222/393);固定性伴间肛交时每次使用安全套者HIV检测的比例[51.5%(336/653)]是从未使用者[23.5%(35/149)]的2倍,在临时性伴中约4倍[50.4%(285/565),14.4%(13/90)];对于全部了解固定性伴HIV感染状况的HIV检测比例[60.8%(178/293)]是完全不了解者[34.7%(213/614)]的2倍;同时,在临时性伴中也近2倍[57.1%(64/112),38.8%(193/329)]。
4. HIV检测状况:在HIV检测信息方面,听说过HIV检测信息[54.3%(633/1 165)]的HIV检测比例是未听说过[8.7%(19/219)]的7倍之多;认识感染HIV男同性恋者HIV检测的比例为71.0%(176/248)。
5. HIV检测的影响多因素分析:将大学生的年级、专业及学院类型等自变量,结合单因素分析有意义的变量纳入非条件logistic回归模型,采用逐步回归法,结果显示:听说过HIV检测(OR=6.37,95%CI:3.592~11.300)、愿意定期接受HIV检测者(OR=2.64,95%CI:1.191~3.631)、部分了解(OR=3.58,95%CI:2.138~5.996)和完全不了解(OR=2.25,95%CI:1.479~3.422)固定性伴HIV感染状况皆使大学生MSM HIV检测可能性增加;信任固定性伴无感染HIV风险(OR=0.65,95%CI:0.445~0.938)、固定性伴数唯一(OR=0.37,95%CI:0.232~0.589)使大学生MSM HIV检测可能性降低(表 2)。
此次调查结果显示大学生MSM人群最近1年的HIV检测率为47.1%,且随着年级的上升而增加,但与专业和高等院校类型没有关联。有文献报道,随着大学年级的上升,大学生MSM人群接受HIV检测意愿也逐渐升高[8]。
此次网络调查大学生MSM人群最近1年的HIV检测率比国内外文献报道大学生MSM人群的HIV检测率低。这可能是因为本次对HIV检测定义样本来源不同所致:国内文献报道的样本主要来源于主动检测人群中的大学生MSM[2-3];国外研究因为性文化背景不同,大学生作为性活跃的群体,对HIV检测都有需求,故国外研究主要是针对大学生人群或大学生MSM人群的横断面调查,获取最近1年的HIV检测比例[9-11]。
既往研究表明,发生同性高危性行为(如无套肛交)与HIV检测比例呈强正相关[12-14]。本研究结果提示,大学生MSM中最近1年的HIV检测比例随着发生肛交的固定或临时性伴数的增加而升高。可能是因性伴数越多感染HIV的风险增大而增加对HIV检测的需求[15]。本次研究结果还显示,固定性伴间最近1次肛交未使用安全套者最近1年HIV检测率偏低,且固定性伴稳定1人时主动寻求HIV检测比例更低,可能解释是当固定性伴间关系长期稳定,有感情基础,选择信任其无感染HIV的风险,导致与固定性伴间安全套使用率低且HIV检测比例低;另外结果还显示大学生MSM群体的固定性伴(包括男朋友)类型主要是在校大学生,临时性伴主要为社会人士。有研究曾报道,青年MSM对性伴的未感染状态的信任是接受HIV定期检测的障碍[13]。
本研究结果提示,听说过HIV检测政策者,做HIV检测的可能性是未听说过的6.37倍;愿意定期接受HIV检测者,使其近1年主动需求HIV检测可能性增加2.64倍。有研究认为,应激事件使人心理和行为发生变化,能促使积极主动寻求HIV检测[16]。
本研究存在不足:① 通过社交软件平台收集检测及性行为都是自我报告,只能说明网络上大学生MSM的最近1年的HIV检测现状及相关因素,不能通过横断面调查来解释不接受检测的原因;② 问卷过程中会问及敏感信息等,在网络调查中无法对这些敏感问题进行非敏感方式处理。
综上所述,中国MSM社交软件上大学生MSM最近1年的HIV检测比例不高;大学生MSM群体性行为活跃且性伴多样化,因信任固定性伴无感染HIV风险导致肛交时安全套使用率较低,且当固定性伴是唯一时,HIV检测比例更低,导致大学生MSM与固定性伴间的性关系成为校园HIV二次传播的主要危险途径。故需要加强对大学生MSM人群以网络为主要宣传教育渠道,大力宣传HIV检测相关信息和政策,开展针对性宣传教育。
利益冲突: 无
| [1] |
王岚, 丁正伟, 阎瑞雪, 等.
中国2006-2009年青年学生艾滋病疫情状况分析[J]. 中华流行病学杂志, 2010, 31(9): 1017–1021.
Wang L, Ding ZW, Yan RX, et al. HIV/AIDS epidemic situation and data analysis among young students from 2006-2009 in China[J]. Chin J Epidemiol, 2010, 31(9): 1017–1021. DOI:10.3760/cma.j.issn.0254-6450.2010.09.014 |
| [2] | Li YZ, Xu JJ, Reilly KH, et al. Prevalence of HIV and syphilis infection among high school and college student MSM in China:a systematic review and Meta-analysis[J]. PLoS One, 2013, 8(7): e69137. DOI:10.1371/journal.pone.0069137 |
| [3] |
郑建东, 庞琳, 徐杰, 等.
北京市大学在校生男男性行为者HIV感染状况及其相关危险性行为调查[J]. 中华流行病学杂志, 2011, 32(4): 337–340.
Zheng JD, Pang L, Xu J, et al. Study on the prevalence of HIV and AIDS-related risky sexual behaviors among male university students who have sex with men in Beijing, China[J]. Chin J Epidemiol, 2011, 32(4): 337–340. DOI:10.3760/cma.j.issn.0254-6450.2011.04.004 |
| [4] |
黄才苡, 罗丹, 刘博, 等.
大学生男男性行为者自愿咨询检测服务利用情况及影响因素调查研究[J]. 中国全科医学, 2014, 17(35): 4220–4224.
Huang CY, Luo D, Liu B, et al. Utilization status of HIV voluntary counseling for MSM and its influencing factors[J]. Chin General Prac, 2014, 17(35): 4220–4224. DOI:10.3969/j.issn.1007-9572.2014.35.018 |
| [5] | Washington TA, Wang Y, Browne D. Difference in condom use among sexually active males at historically black colleges and universities[J]. J Am Coll Health, 2009, 57(4): 411–418. DOI:10.3200/JACH.57.4.411-418 |
| [6] | van Handel M, Kann L, Olsen EO, et al. HIV Testing Among US High School Students and Young Adults[J]. Pediatrics, 2016, 137(2): e20152700. DOI:10.1542/peds.2015-2700 |
| [7] | Hoyos J, de la Fuente L, Fernández S, et al. Street outreach rapid HIV testing in university settings:a priority strategy?[J]. Gaceta Sanitaria, 2012, 26(2): 131–137. DOI:10.1016/j.gaceta.2011.07.009 |
| [8] |
李艳, 林鹏, 聂少萍, 等.
广东省在校高中生及大学生艾滋病知识的知晓情况及其影响因素分析[J]. 华南预防医学, 2009, 35(3): 13–16.
Li Y, Lin P, Nie SP, et al. Study on HIV/AIDS related knowledge among high school and college students in Guangdong province[J]. South China J Prev Med, 2009, 35(3): 13–16. |
| [9] | Noble M, Jones AM, Bowles K, et al. HIV testing among internet-using MSM in the United States:systematic review[J]. AIDS Behav, 2017, 21(2): 561–575. DOI:10.1007/s10461-016-1506-7 |
| [10] | Whitmore SK, Kann L, Prejean J, et al. Vital signs:HIV infection, testing, and risk behaviors among youths-United States[J]. Am J Transplant, 2013, 13(2): 510–515. DOI:10.1111/ajt.12172 |
| [11] | Mitchell JW, Horvath KJ. Factors associated with regular HIV testing among a sample of US MSM with HIV-negative main partners[J]. J Acquir Immune Defic Syndr, 2013, 64(4): 417–423. DOI:10.1097/QAI.0b013e3182a6c8d9 |
| [12] | Ngatu NR, Hirota R, Eitoku M, et al. Perception of the risk of sexual transmission of HIV among Congolese and Japanese university students[J]. Environ Health Prev Med, 2012, 17(2): 139–146. DOI:10.1007/s12199-011-0232-z |
| [13] | Xu JJ, Reilly KH, Lu CM, et al. A cross-sectional study of HIV and syphilis infections among male students who have sex with men (MSM) in northeast China:implications for implementing HIV screening and intervention programs[J]. BMC Public Health, 2011, 11: 287. DOI:10.1186/1471-2458-11-287 |
| [14] | Yang ZR, Huang ZH, Dong ZQ, et al. Prevalence of high-risky behaviors in transmission of HIV among high school and college student MSM in China:a Meta-analysis[J]. BMC Public Health, 2015, 15: 1272. DOI:10.1186/s12889-015-2614-4 |
| [15] | Han L, Candidate BSPH, Bien CH, et al. HIV self-testing among online MSM in China:implications for expanding HIV testing among key populations[J]. J Acquir Immune Defic Syndr, 2014, 67(2): 216–221. DOI:10.1097/QAI.zhlxbxzz-38-5-62900278 |
| [16] | Siegel K, Schrimshaw EW. Perceiving benefits in adversity:stress-related growth in women living with HIV/AIDS[J]. Soc Sci Med, 2000, 51(10): 1543–1554. DOI:10.1016/S0277-9536(00)00144-1 |
 2017, Vol. 38
2017, Vol. 38