文章信息
- 何宇纳, 赵文华, 赵丽云, 于冬梅, 张坚, 杨晓光, 丁钢强 .
- He Yuna, Zhao Wenhua, Zhao Liyun, Yu Dongmei, Zhang Jian, Yang Xiaoguang, Ding Gangqiang .
- 中国2010-2012年成年人代谢综合征流行特征
- Prevalence of metabolic syndrome in Chinese adults in 2010-2012
- 中华流行病学杂志, 2017, 38(2): 212-215
- CHINESE JOURNAL OF EPIDEMIOLOGY, 2017, 38(2): 212-215
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.02.015
-
文章历史
收稿日期: 2016-08-01
代谢综合征(MS)对心血管疾病的危害性已引起广泛关注。2002年中国居民营养与健康状况调查结果显示,按照中华医学会糖尿病分会(CDS)标准,中国男性成年人MS患病率为6.8%,女性患病率为6.4%。2002-2012年10年间,中国人群MS的主要组分的患病率均有所上升,《中国居民营养与慢性病状况报告(2015)》指出,我国≥18岁居民超重率和肥胖率分别从2002年的22.8%和7.1%增至2012年的30.1%和11.9%,糖尿病患病率从4.2%上升到9.7%,高血压患病率从18.8%上升到22.8%,血脂异常患病率从18.6%上升到40.4%。同时MS的相关因素膳食结构、生活方式等也在发生变化[1]。本研究利用2010-2012年中国居民营养与健康状况监测数据,采用CDS诊断标准[2],分析我国≥18岁人群MS的流行特征。
资料与方法1. 样本来源:选择2010-2012年中国居民营养与健康状况监测中≥18岁人群。该调查采用多阶段分层与人口成比例的整群随机抽样方法,将全国所有县级行政单位分为4类,即大城市、中小城市、普通农村、贫困农村。第一阶段从4类地区共抽取150个县(区)作为监测点;第二阶段采用与人口成比例的方法,每个县级单位等距抽取6个村(居)委会;第三阶段在每个抽中的村(居)委会中随机抽取75户,抽中户中所有家庭成员作为调查对象。选择具有身高、体重、血脂、FPG和血压数据者作为本研究样本人群。所有调查对象均签订知情同意书。项目已通过中国CDC营养与食品安全所伦理审查[3]。
2. 调查方法:采用问卷调查方法,由培训合格的调查员入户开展面对面询问调查。收集个人基本信息及健康相关信息;身高利用金属立柱式身高计测定,精确度为0.1 cm;体重利用双标尺杠杆体重秤测定,精确度为0.1 kg。利用软尺测量腰围,精确到0.1 cm,重复测量2次,取平均值。采用标准汞柱式血压计(刻度范围0~300 mmHg,1 mmHg=0.133 kPa),精确度为2 mmHg,测量3次,每次间隔30 s,取均值。采集静脉血测定FPG(葡萄糖氧化酶法),所有调查对象进行糖耐量检测(OGTT-2h)(测量早晨空腹口服75 g葡萄糖后2 h的血糖)。采用全自动生化仪,以磷酸甘油氧化酶 4-氯酸法和直接法分别测定血清TG和HDL-C。
3. 诊断标准:采用CDS诊断标准[2],符合以下4项组成成分中3项或全部者诊断为MS:①BMI≥25.0 kg/m2(超重/肥胖);②TG≥1.7 mmol/L;或HDL-C<0.9 mmol/L(男),HDL-C<1.0 mmol/L(女)(血脂异常);③SBP≥140 mmHg或DBP≥90 mmHg或已被诊断为高血压而接受治疗(高血压);④FPG≥6.1 mmol/L或OGTT-2h≥7.8 mmol/L,或已被诊断为2型糖尿病并治疗者(血糖升高)。
4. 统计学分析:MS及各组分患病率的计算均进行复杂抽样加权处理,使用2009年国家统计局公布人口数据,按地区计算事后年龄性别结构调整权重。标化患病率和95%CI的计算,采用SAS 9.4 SURVEYFREQ过程实现。标化均值和标准误的计算采用SURVEYMEAN过程实现。
结 果1. 基本特征:2010-2012年中国居民营养与健康状况监测数据中≥18岁人群共104 098人,其中男性44 500人(42.7%),女性59 598人(52.7%)。城市居民52 858人(50.7%),农村居民51 240(49.3%)。男性SBP、DBP、TG、FPG均高于女性(P<0.000 1);BMI、HDL-C、OGTT-2h低于女性(P<0.000 1);城市无论是男性还是女性SBP、DBP、OGTT-2h均低于农村居民,BMI、TG、FPG均高于农村居民(P<0.000 1)。城市男性居民的HDL-C低于农村男性居民(P<0.000 1),而城市女性居民的HDL-C高于农村女性居民(P<0.000 1)(表 1)。
2. MS各组分患病率:以BMI≥25.0 kg/m2为评价超重/肥胖指标,人群超重/肥胖率为32.3%,血糖升高率为16.2%,高血压率为22.4%,血脂异常率为33.7%,其中高TG血症率为23.7%,低HDL-C血症率为20.8%。各组分患病率均显示男性高于女性,城市人群高于农村(表 2)。调查对象中具有超重/肥胖、血糖升高、高血压、血脂异常1、2、3、4项MS异常项目的发生率分别为30.7%、22.3%、11.8%和3.6%。按照至少1项或2、3、4项的发生率分别为68.4%、37.7%、15.4%和3.6%。
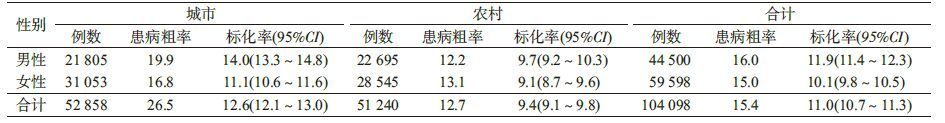
3. MS患病粗率及标化患病率:样本人群MS患病粗率为15.4%,标化率为11.0%(95%CI:10.7~11.3)。城市高于农村,分别为12.6%(95%CI:12.1~ 13.0)和9.4%(95%CI:9.1~9.8)。男性高于女性,分别为11.9%(95%CI:11.4~12.3)和10.1%(95%CI:9.8~10.5)(表 3)。无论男性还是女性,随着年龄增加呈递增的趋势,在50岁之前,男性的MS患病率高于女性,50~70岁女性MS的患病率继续增加,70岁以后有所下降,而男性MS患病率在50岁以后基本处于平稳的状态(图 1)。

|
| 图 1 样本人群中不同年龄组的MS标化患病率 |
本研究采用CDS诊断标准对2010-2012年中国居民营养与健康状况监测数据中≥18岁成年人MS患病率分析,结果显示MS患病率为11.0%,城市高于农村,男性高于女性。估算中国约1.1亿成年人患MS。从不同年龄人群MS患病率来看,在50岁以前男性高于女性,在50岁以后女性高于男性,这是由于中国成年女性的BMI从40岁开始高于男性,且在70岁以前随着年龄的增高差距有增加的趋势[4],使得女性人群在中年以后超重/肥胖率高于男性,MS也呈现女性高于男性的状况。MS各组分中超重/肥胖率为32.3%,血糖升高率为16.2%,高血压率为22.4%,血脂异常率为33.7%。人群中具有至少1种MS异常项目的发生达到68.4%。与2002年相比[5],>18岁成年人MS有显著性升高,男性增加了5.5个百分点,女性增加了3.3个百分点。10年间我国成年人MS患者增加了约5 000万人。MS已成为我国严重的公共卫生问题。
当前MS的诊断标准主要包括成年人高胆固醇血症查出、评估和治疗专家委员会第三次报告(ATP Ⅲ)标准[6]、国际糖尿病联盟(IDF)标准[7]和CDS标准,有研究在比较3种标准诊断中国成年人MS患病率的结果显示差异较大[8]。主要是由于各诊断标准所选取的组成成分和切点的不同所致。有研究显示无论是IDF标准还是ATPⅢ(2005)标准对中国人群腰围切点的选择可能不恰当[9]。因此采用CDS标准能够更准确描述中国成年人群MS流行情况。
从MS的4项组分的患病率比较可见,中国成年人以超重/肥胖率和血脂异常率最高,特别是城市男性人群,超重/肥胖率和血脂异常率高达38%和38.6%。超重/肥胖已是全球的流行病[10-12]。2010年全球范围内超重/肥胖造成340万人死亡,4%的失能调整寿命年是由于超重/肥胖所致[13]。超重/肥胖也是糖尿病[14]、高血压[15]和血脂异常[16]的危险因素,因此应将控制体重,减少超重/肥胖的发生作为健康干预的首要措施。
志谢: 感谢全国31个省、自治区、直辖市相关部门的大力支持;感谢各省级及150个调查点项目工作队的调查队员利益冲突: 无
| [1] |
国家卫生和计划生育委员会疾病预防控制局.中国居民营养与慢性病状况报告(2015)[M]. 北京: 人民卫生出版社, 2015.
Bureau of Disease Prevention and Control,National Health and Family Planning Commission.Chinese residents' nutrition and chronic diseases report[M].Beijing: People's Medical Publishing House, 2015. |
| [2] |
中华医学会糖尿病学分会代谢综合征研究协作组.
中华医学会糖尿病学分会关于代谢综合征的建议[J]. 中华糖尿病杂志, 2004, 12(3): 156–161.
The Metabolic Syndrome Research Consortium of Chinese Diabetes Society. Suggestions about metabolic syndrome by Chinese Diabetes Society[J]. Chin J Diabetes, 2004, 12(3): 156–161. DOI:10.3321/j.issn.1006-6187.2004.03.002 |
| [3] |
赵丽云, 马冠生, 朴建华, 等.
2010-2012中国居民营养与健康状况监测总体方案[J]. 中华预防医学杂志, 2016, 50(3): 204–207.
Zhao LY, Ma GS, Piao JH, et al. Scheme of the 2010-2012 Chinese nutrition and health surveillance[J]. Chin J Prev Med, 2016, 50(3): 204–207. DOI:10.3760/cma.j.issn.0253-9624.2016.03.002 |
| [4] |
杨晓光, 翟凤英.中国居民营养与健康状况调查报告之三:2002居民体质与营养状况[M]. 北京: 人民卫生出版社, 2006: 84–85.
Yang XG, Zhai FY.Report of China nationwide nutrition and health survey 2002(3):physical and nutritional status[M].Beijing: People's Medical Publishing House, 2006: 84–85. |
| [5] |
姚崇华, 胡以松, 翟凤英, 等.
我国2002年代谢综合征的流行情况[J]. 中国糖尿病杂志, 2007, 15(6): 332–335.
Yao CH, Hu YS, Zhai FY, et al. Adults prevalence of metabolic syndrome in China in 2002[J]. Chin J Diabetes, 2007, 15(6): 332–335. DOI:10.3321/j.issn.1006-6187.2007.06.005 |
| [6] | National Cholesterol Education Program (NCEP) Expert Panel on Detection,Evaluation,and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel Ⅲ). Third report of the national cholesterol education program (NCEP) expert panel on detection,evaluation,and treatment of high blood cholesterol in adults (Adult treatment panel Ⅲ) final report[J]. Circulation, 2002, 106(25): 3143–3421. DOI:10.1161/01.CIR.0000048067.86569.E1 |
| [7] |
宋秀霞.
国际糖尿病联盟代谢综合征全球共识定义[J]. 中华糖尿病杂志, 2005, 13(3): 178–180.
Song XX. Global consensus definition of metabolic syndrome by International Diabetes Federation[J]. Chin J Diabetes, 2005, 13(3): 178–180. DOI:10.3321/j.issn.1006-6187.2005.03.010 |
| [8] |
卢伟, 刘美霞, 李锐, 等.
上海15~74岁居民代谢综合征的流行特征[J]. 中华预防医学杂志, 2006, 40(4): 262–268.
Lu W, Liu MX, Li R, et al. Epidemiological feature of metabolic syndrome in Shanghai residents aged 15-74 years[J]. Chin J Prev Med, 2006, 40(4): 262–268. DOI:10.3760/j.issn.0253-9624.2006.04.012 |
| [9] |
周慧, 胡晓抒, 郭志荣, 等.
三种适合中国人群代谢综合征诊断标准在江苏省社区人群中应用的比较[J]. 中华流行病学杂志, 2006, 27(12): 1043–1047.
Zhou H, Hu XS, Guo ZR, et al. Study on the comparison of three diagnostic criteria of metabolic syndrome in Jiangsu population[J]. Chin J Epidemiol, 2006, 27(12): 1043–1047. DOI:10.3760/j.issn.0254-6450.2006.12.010 |
| [10] | Roth J, Qiang XL, Marbán SL, et al. The obesity pandemic:where have we been and where are we going?[J]. Obes Res, 2004, 12(Suppl 2): S88–101. DOI:10.1038/oby.2004.273 |
| [11] | Popkin BM, Adair LS, Ng SW. Global nutrition transition and the pandemic of obesity in developing countries[J]. Nutr Rev, 2012, 70(1): 3–21. DOI:10.1111/j.1753-4887.2011.00456.x |
| [12] | Swinburn BA, Sacks G, Hall KD, et al. The global obesity pandemic:shaped by global drivers and local environments[J]. Lancet, 2011, 378(9793): 804–814. DOI:10.1016/S0140-6736(11)60813-1 |
| [13] | Lim SS, Vos T, Flaxman AD, et al. A comparative risk assessment of burden of disease and injury attributable to 67 risk factors and risk factor clusters in 21 regions,1990-2010:a systematic analysis for the Global Burden of Disease Study 2010[J]. Lancet, 2012, 380(9859): 2224–2260. DOI:10.1016/S0140-6736(12)61766-8 |
| [14] | Dandona P, Aljada A, Chaudhuri A, et al. Metabolic syndrome:a comprehensive perspective based on interactions between obesity,diabetes,and inflammation[J]. Circulation, 2005, 111(11): 1448–1454. DOI:10.1161/01.CIR.0000158483.13093.9D |
| [15] | Rahmouni K, Correia MLG, Haynes WG, et al. Obesity-associated hypertension:new insights into mechanisms[J]. Hypertension, 2005, 45(1): 9–14. DOI:10.1161/01.HYP.0000151325.83008.b4 |
| [16] | Bays HE, Toth PP, Kris-Etherton PM, et al. Obesity,adiposity,and dyslipidemia:a consensus statement from the National Lipid Association[J]. J Clin Lipidol, 2013, 7(4): 304–383. DOI:10.1016/j.jacl.2013.04.001 |
 2017, Vol. 38
2017, Vol. 38