文章信息
- 黄玉, 钟节鸣, 张钰, 陈松华, 王晓萌. 2015.
- Huang Yu, Zhong Jieming, Zhang Yu, Chen Songhua, Wang Xiaomeng. 2015.
- 浙江省一起校内肺结核聚集性疫情暴发原因及影响因素调查
- Outbreak of tuberculosis in a high school in Zhejiang,China
- 中华流行病学杂志, 2015, 36(2): 172-175
- Chinese Journal of Epidemiology, 2015, 36(2): 172-175
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2015.02.016
-
文章历史
- 投稿日期:2014-10-09
结核病疫情目前在我国仍十分严重。学校是肺结核聚集性疫情暴发的最主要场所[1,2,3,4,5,6,7,8,9]。即使在结核病低流行的发达国家,肺结核聚集性疫情也经常在学校发生[1,2,3,4,5,6,7]。浙江省肺结核疫情在全国虽然位于中下水平,但仍远远高于发达国家,学校肺结核病疫情在近年来时常发生[10]。据文献报道,居住拥挤、通风不足、持续与病例接触和首发病例延误诊断是引发高中学生肺结核聚集性疫情的主要因素[1,2,7]。2010年8月浙江省某地一所私立高中短时间内出现多例学生肺结核病例报告,为此本研究调查分析引发该起疫情最终暴发的主要因素。 对象与方法
1. 样本确定及调查方法:将发生该起疫情的浙江某私立高中学校作为调查地点,疫情累及的高二年级所有学生以及疫情前期控制负责人均作为调查对象。2010年8月由2名流行病学专业人员、1名临床专家以及1名实验室工作人员组成调查组,在当地人员的协助下开展相关调查和检查。调查内容主要包括核实病例的实验室和临床资料以及首发病例出现后当地的疫情控制措施,例如密切接触者筛查、预防性服药、后期随访、健康教育等综合性措施的实施情况;首发病例的发病和传播时间以及当时的临床特征;该起疫情总体的流行病学调查;学校日常的肺结核感染控制措施。检查包括密切接触者结核菌素(PPD)试验和胸部X线检查。
2. 定义和标准:按照国家肺结核诊断标准(WS 288-2008)[11]判定肺结核确诊病例、临床诊断病例和疑似病例。PPD试验阴性为反应硬结<5 mm,阳性为反应硬结≥5 mm,强阳性为反应硬结≥20 mm,或者有水泡坏死、淋巴管发炎。与结核病患者同处一个班级或者宿舍的学生或者本班级的授课老师确定为密切接触者筛查对象。
3. 统计学分析:调查表经审核后使用EpiData 3.0软件两次录入。采用SPSS 13.0软件进行统计学分析,率和构成比的比较使用χ2检验。以P<0.05为差异有统计学意义。 结 果
1. 疫情回顾:2009年3月至2010年8月,该私立高中陆续发现学生肺结核病例共计25例,其中男生20例和女生5例,涂阳4例(均来源于首发病例同一班级),涂阴21例。疫情从高一学年持续到高二学年暑假。经调查发现,首发病例是19岁高一(1)班学生,2009年3月31日被诊断为涂阴空洞肺结核,确诊前症状已经持续有1个多月。4月10日对其密切接触者筛查,未发现新病例。高二学年入学前,学校曾对高一年级学生重新分班。2010年5月12日另一例原高一(1)班现高二(9)班的涂阳学生被确诊,密切接触者筛查发现1例涂阴肺结核病例。2010年7月底高二年级学生暑假补课阶段,2例分别来自高二(7)班和高二(6)班的学生被确诊为肺结核病例,且均来自原高一(1)班学生。于是8月4日在全年级开展了密切接触者筛查,又发现18例新病例(图 1)。按照WHO结核病治疗管理指南,该25例肺结核患者应在被确诊后立即接受了6个月规范化的抗结核治疗,且应隔离在家治疗直到连续3次痰涂片检查为阴性方可复学。
 |
| 图 1 浙江省某私立高中学生肺结核聚集性疫情病例发生情况 |
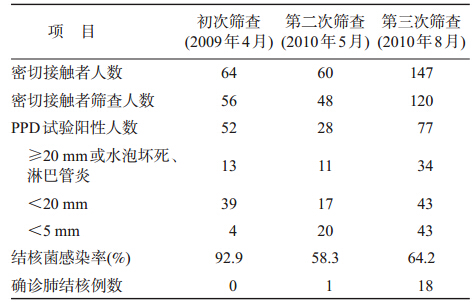
2. 密切接触者筛查:首发病例于2009年3月31日被确诊后,随即在4月展开密切接触者筛查。64名密切接触者中有56人(87.5%)参加检查,52人PPD阳性,其中13名强阳性,阳性率达92.9%。检查者中仅4人为PPD阴性。调查表明首发病例在同年2月底开始有症状,传播时间仅约40 d,密切接触者中尚未发现症状病例。密切接触者第二次筛查是在高二(9)班的一名学生被确诊为涂阳肺结核后于2010年5月12日展开。60名密切接触者中48人(80.0%)参加检查,其中58.3%PPD试验阳性,22.9%为强阳性,1名密切接触者被诊断为肺结核。2010年8月展开第三次密切接触者筛查,147名接触者中120人(81.6%)参加检查,64.2%PPD试验阳性,28.3%为强阳性,有18名学生在这次筛查中被确诊肺结核患者(表 1)。
3. 传染源分析:
(1)首发病例:为高一(1)班19岁男生,在发病初期有典型的咳嗽、咳痰等肺结核症状,40 d后才被确诊为活动性肺结核,X线检查显示肺部伴有空洞。而该学生此段时间仍坚持上课。
(2)首发病例班级与患病风险的关系:原高一(1)班57名学生中共有14人陆续发病,其他班级共374名学生中有11人发病[其中7人是在高二学年入学分班时与原高一(1)班的后续病例分到同一班级]。高一学年时来自(1)班的学生患肺结核的风险是来自其他班级的10.74倍(χ2=42.31,P<0.001)。
4. 肺结核疫情促成因素分析:
(1)密切接触者病例未落实预防性服药措施:调查发现17例曾经初次PPD试验筛查的肺结核病例,88.2%(15/17)当时被发现感染结核,其中8例为PPD试验阳性,7例为强阳性,但均未采取预防性治疗措施。
(2)密切接触者筛查缺乏后续监测和随访等措施:首发病例出现后于2009年4月进行首次密切接触者筛查,但其后未对新发病例进行主动监测以及未对被感染的密切接触者进行随访。回顾性调查发现,同年7月出现了本起疫情的第2例病例,2010年3月又出现了第3例,但这些信息均未被监测到。之后直到出现涂阳病例,才开展大范围筛查,但足足延后了近5个月。
(3)首发病例延误诊断:首发病例发病后约40 d才被确诊。此期间内该病例已有严重的咳嗽、咳痰等肺结核症状,但仍坚持上学。聚集性疫情中56.0%(14/25)的病例是在高一学年时来自首发病例同一个班级的学生。
(4)疫情阶段分班促成感染扩散:高一学年结束时,原高一各班级的学生被重新分配到高二年级各班。13名来自与首发病例同一班的已被感染学生分到不同班级,与这些被感染并最终发病的学生(其中4例为涂阳患者)分配到一个班级的另7名同学也相继被感染并发病(图 2)。
 |
| 图 2 2009年3月至2010年8月浙江某私立高中肺结核疫情中高二学年入学时分班情况 |
在我国高中学期阶段学生学习压力大、缺乏体育锻炼、来自贫困地区学生营养不足及缺乏有效的学校结核病防控措施为肺结核在学生中广泛传播提供了机会。居室拥挤、通风不足、持续接触病例以及诊断延误又是此阶段学生肺结核疫情暴发的常见因素[1,2,7]。
本次调查显示,促成该次疫情关键的因素包括首发病例延误诊断、密切接触者病例未预防性服药及病例监测、随访等疫情控制措施不足。回顾调查发现,当地卫生部门在前期也相继进行过两次密切接触者筛查,但是对筛查的目地仅限于发现病例,缺乏后期病例监测和控制措施,也未对被感染者预防性服药。可见,在一起疫情中病例监测、随访以及疫情控制措施的重要性远远超过筛查本身,筛查并不能阻止和预防疫情的发展。
学生、教师甚至部分医务人员对结核病的知晓差导致肺结核延误诊断是引起该起疫情的初始因素。首发病例在被确诊为肺结核前症状持续近40 d,先后在当地医院就诊4次,但均被诊断为“感冒”或者“支气管炎”。此期间首发病例仍坚持上学,造成结核菌传播。然而此时恰在潜伏期内,致使初次筛查时,在首发病例的密切接触者中尚无人发病。但在同班的57名学生密切接触者中,一年后有14人(24.6%)发病,是其他班级学生发病风险的10.74倍。充分证明首发病例延误诊断,导致其患病期间与同班同学密切接触是致使疫情进一步扩大的重要因素。调查还发现该次疫情中年级分班是促发肺结核疫情扩大的一个关键因素。本次调查存在局限性,由于未对痰标本进一步处理,未能获得结核分枝杆菌间的同源性鉴定结果。然而该疫情发生在一所全封闭式的中学,通过现场流行病学调查在一定程度上也较能反映疫情的传播情况。
| [1] Phillips L,Carlile J,Smith D. Epidemiology of a tuberculosis outbreak in a rural missouri high school[J]. Pediatrics,2004,113:514-519. |
| [2] Raffalli J,Sepkowitz KA,Armstrong D. Community-based outbreaks of tuberculosis[J]. Arch Intern Med,1996,156:1053-1060. |
| [3] Howard J,Paranjothy S,Thomas S,et al. Outbreak of tuberculosis in a junior school in south-eastern England[J]. Euro Surveill,2007,12(26):pii3224. |
| [4] Hoge CW,Fisher L,Donnell JH,et al. Risk factors for transmission of Mycobacterium tuberculosis in a primary school outbreak:lack of racial difference in susceptibility to infection[J]. Am J Epidemiol,1994,139(5):520-530. |
| [5] Muecke C,Isler M,Menzies D,et al. The use of environmental factors as adjuncts to traditional tuberculosis contact investigation[J]. Int J Tuberc Lung Dis,2006,10(5):530-535. |
| [6] Sacks JJ, Brenner ER,Breeden DC,et al. Epidemiology of a tuberculosis outbreak in a South Carolina junior high school[J]. Am J Public Health,1985,75(4):361-365. |
| [7] Toyota M, Morioka S. Tuberculosis outbreak in a junior high school in Kochi city-studies on factors relating to extent of tuberculosis infection and the efficacy of isolazed chemoprophylaxis[J]. Kekkaku,2001,76(9):625-634. |
| [8] Wu LM,Luo J,Lu M,et al. Analysis of an outbreak of TB in a university in Hangzhou[J]. J Med Res,2006(6):61-63. (in Chinese) 吴琍敏,罗军,陆敏,等.杭州市某高校一起结核病暴发疫情调查分析[J]. 医学研究杂志,2006(6):61-63. |
| [9] Fang YR. Investigation on an school outbreak of tuberculosis[R].Chin Field Epidemiol Rep,2010(11):41-44. (in Chinese) 方益荣. 一起学校聚集性肺结核疫情调查[R]. 中国现场流行病学报告,2010(11):41-44. |
| [10] Huang Y,Zhong JM,Qiu X,et al. Analysis on the epidemiological trend and characteristics of tuberculosis among students from 2005-2012 in Zhejiang province,China[J]. Chin J Dis Control Prev,2014,18(1):36-39. (in Chinese) 黄玉,钟节鸣,邱晓,等.浙江省2005-2012年学生结核病发病趋势及特征分析[J]. 中华疾病控制杂志,2014,18(1):36-39. |
| [11] Editorial Board of Guidelines for Implementing the National Tuberculosis Control Program. WS 288-2008 Guidelines for implementing the national tuberculosis control program[S]. Beijing:Peking Union Medical College Press,2009. (in Chinese) 中国结核病防治规划实施工作指南编委会.WS 288-2008 中国结核病防治规划实施工作指南[S]. 北京:中国协和医科大学出版社,2009. |
 2015, Vol. 36
2015, Vol. 36