文章信息
- 黄爱本, 刘德纯
- 腹腔甲状腺滤泡型乳头状癌一例
- 实用肿瘤杂志, 2021, 36(2): 181-183
-
通信作者
- 刘德纯, E-mail: ahbbldc@sina.com
-
文章历史
- 收稿日期:2020-02-22
甲状腺乳头状癌(papillary thyroid carcinoma,PTC)是甲状腺中最常见的恶性肿瘤,其中滤泡亚型是除了经典型乳头状癌外较常见的PTC亚型,约占9%~22.5%,其特点为具有乳头状癌的典型细胞核特征和免疫表型,而形态学上以滤泡结构为主[1]。异位甲状腺(ectopic thyroid)即发生在正常甲状腺位置以外的甲状腺组织,也可以发生各种肿瘤。一般将正常位置甲状腺未见癌而在其他位置的异位甲状腺所发生的原发性甲状腺癌称为异位甲状腺癌。异位甲状腺癌临床中较为少见,有报道发生在颅骨[2]、胸骨下[3]、纵隔[4-5]、支气管[6]及心室内的异位甲状腺癌[7]。本文对1例腹腔甲状腺癌病例作相关探讨分析。
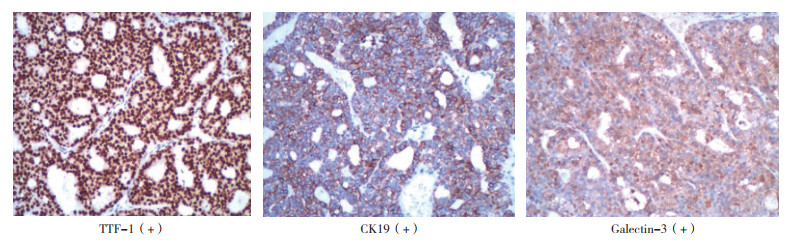
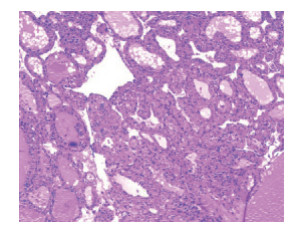
1 病例资料患者女性,41岁,于2017年12月1日无明显诱因出现右侧腹部疼痛就诊于中国人民解放军陆军第七十三集团军医院(本病例资料经该院授权使用)。行上腹部增强CT扫描检查提示右侧腹腔占位。于2018年1月11日在全麻下行腹腔肿物手术切除。术中探查所见:盆腔少量腹腔积液(约200 mL),右肾后方见大小约10.0 cm×9.0 cm肿物,包膜完整;右下腹壁见大小约2.5 cm×2 cm肿物,向腔内突出,包膜完整;左下腹壁见大小约1.5 cm×1.0 cm肿物,包膜完整,向腔内突出;结肠壁见多个大小不等肿物,包膜完整,其中最大的1枚直径约2.0 cm,肝脏、脾、胰、胃、十二指肠和空肠均未见异常,腹腔未见肿大淋巴结。左侧卵巢缺如,右侧卵巢未见异常。取右下腹壁组织1块送冷冻切片检查。冰冻送检灰白暗紫色组织1块,大小3 cm×3 cm×2.5 cm,切面灰白,可见小灶出血,质地中等偏软,界清。镜下示送检组织内有腺样结构,大部分拟似甲状腺,以滤泡增生为主,滤泡大小不一,内含胶质及吸收空泡(图 1);细胞核排列拥挤、重叠,可见核沟和核内假包涵体,并见多灶性坏死。术中病理报告提示转移性腺癌伴坏死。术后送检右腹膜后及腹壁肿物,大小11 cm×7 cm×4.5 cm,切面暗褐色,可见多个囊腔,内含血性液体,囊腔最大径2 cm,质中;镜下表现同术中所见一致。腹壁肿块免疫组织化学检测:滤泡上皮细胞角蛋白19(+),thyroglobulin(+),甲状腺转录因子-1(+),Galectin-3(灶+),而Villin、CK20、CDX-2、Mucin-2、甲胎蛋白(alpha-1-fetoprotein,AFP)、胎盘碱性磷酸酶(placental alkaline phosphatase,PLAP)、CD117、Inhibin-α、雌激素受体(estrogen receptor,ER)和孕激素受体(progesterone receptor,PR)均为阴性(图 2)。结合组织学图像及免疫组织化学结果,考虑为腹腔转移性甲状腺滤泡型乳头状癌,建议实验室检查甲状腺或卵巢。此病例送北京协和医院会诊,会诊结果与病理科诊断结果一致。

|
| 图 1 腹腔肿物见甲状腺滤泡细胞核排列拥挤和重叠等特征(HE×40) |
|
| 图 2 腹腔肿物免疫组织化学检查结果(EnVision×40) |
鉴于第1次诊断结果,为明确肿瘤来源,患者于2018年2月16日再次住院于中国人民解放军陆军第七十三集团军医院。B型超声检查示,甲状腺左侧叶下极可见一混合回声区,大小约1.92 cm×1.25 cm,边界清晰,形态规则;甲状腺右侧叶中下极可见一混合回声区,大小约0.37 cm×0.30 cm,边界清晰,形态规则。左卵巢未显示。追问病史,获知患者于2015年5月在外院行左侧卵巢切除,病理诊断为成熟性囊性畸胎瘤;右卵巢大小约3.50 cm×3.06 cm,未见明显异常回声。患者于2018年2月20日到中国人民解放军陆军第七十三集团军医院行双侧甲状腺切除术。术中送检双侧甲状腺组织病理检查示,左侧甲状腺下极见一结节样肿物,大小约1.8 cm×1.2 cm,切面实性、灰褐色,与周边组织界限尚清,质地中等;右侧甲状腺中下极见一半透明结节样肿物,直径约0.3 cm,边界清晰。镜下所见如下述。术中病理报告示,左侧甲状腺肿物初步诊断甲状腺腺瘤,局部滤泡上皮增生较明显;右侧甲状腺肿物初步考虑为结节性甲状腺肿。术后病理检查左侧甲状腺肿物切除标本,镜下见局灶性滤泡上皮增生,呈实体性、小滤泡状或假乳头状,细胞轻度异型,胞质嗜酸性,局部可见嗜酸性包涵体样小球(periodic acid Schiff,PAS;+),挤压细胞核;经细致连续切片,镜下未发现包膜及血管侵犯;考虑为嗜酸细胞性腺瘤。右侧甲状腺肿物标本镜下见甲状腺滤泡增生,滤泡大小不一,周围纤细的纤维组织增生,符合结节性甲状腺肿。免疫组织化学检测示,左侧甲状腺滤泡上皮TTF-1(+),Galectin-3(+), thyroglobulin(+), 细胞角蛋白19(散在+)。鉴于本例形态结构及病史特殊,再次送北京协和医院会诊,会诊结果:左侧甲状腺为嗜酸细胞性腺瘤(图 3);右侧甲状腺为结节性甲状腺肿。
|
| 图 3 左侧甲状腺病理检查示嗜酸细胞性腺瘤(HE×40) |
本例患者是以腹腔及腹壁肿物为首诊,结合病理组织学形态及免疫组织化学结果[CK19(+),Thyroidglubin(+),TTF-1(+),Galectin-3(灶+)],首先考虑甲状腺源性肿瘤;为明确肿瘤来源,对患者甲状腺进行全面检查,结果为左侧甲状腺为嗜酸细胞性腺瘤,右侧甲状腺为结节性甲状腺肿,排除甲状腺原发性肿瘤转移的可能。因患者为女性,考虑到女性可能会因卵巢成熟性囊性畸胎瘤或者卵巢甲状腺肿而继发甲状腺癌,追踪患者双侧卵巢的详细情况,经全面检查分析,追问患者病史,获知在2年前因成熟性囊性畸胎瘤在外院切除,而CT检查左卵巢区未显示;右卵巢大小形态正常。在全面分析临床病史、影像学检查结果及病理诊断后,最终诊断为腹腔异位甲状腺滤泡亚型乳头状癌。
2 讨论异位甲状腺组织可能是胚胎发育时下降缓慢,滞留在甲状腺下降沿线的任何部位(即从舌根到正常位置的甲状腺之间),约 > 90%的异位甲状腺组织位于舌根,其次为舌下、舌骨前后、纵隔和颈血管鞘周围等。如下降过快,也可能到达肺、气管、胆囊、心包、肝脏、胰腺、腹腔、肠壁和小肠肠系膜等罕见部位形成异位甲状腺[8]。异位甲状腺可能会发生正常甲状腺所能发生的所有病变。
异位甲状腺癌是发生在异位甲状腺组织的原发性癌变,首先要与甲状腺癌转移相鉴别,特别是隐匿性甲状腺癌,也可能发生远处血道转移[9]。尤其是在正常位置甲状腺组织病理诊断未明确之前,应首先排除有无转移之可能。本例以腹部疼痛就诊,影像学提示右腹腔占位,冷冻切片时就看到滤泡样结构和胶质成分,经石蜡切片和免疫组织化学检查,证实为腹腔甲状腺滤泡型乳头状癌,首先考虑为甲状腺癌转移,并建议实验室检查甲状腺及卵巢。因甲状腺癌罕见腹腔转移,临床质疑,故送北京协和医院会诊,进一步明确诊断。临床根据病理科建议,对患者行颈部B型超声检查,发现双侧甲状腺均有混合结节,进而行双侧甲状腺全切及颈部淋巴结清扫,将送检甲状腺组织全部取材,经细致连续病理切片后,左侧证实为甲状腺嗜酸细胞性腺瘤;右侧证实为结节性甲状腺肿;颈部淋巴结中亦未见甲状腺组织。北京协和医院再次会诊亦确立此诊断。因此,排除甲状腺癌转移之可能。
鉴于患者为女性,腹腔甲状腺癌也可能起源于卵巢成熟性囊性畸胎瘤,或者卵巢甲状腺肿经腹腔播散转移至腹膜、肠系膜和对侧卵巢等处。进一步调查患者双侧卵巢情况,发现患者于2015年行左侧卵巢切除,术后病理诊断为成熟性囊性畸胎瘤,借阅病理切片,未发现畸胎瘤中存在甲状腺成分;右侧卵巢经2次B型超声探查未见异常,第1次腹部手术亦未发现异常。由此,排除卵巢畸胎瘤/甲状腺肿来源。
综上所述,临床中异位甲状腺病变较为少见,且恶性癌变更为罕见。探讨该肿瘤的病理诊断策略,对患者治疗方案和预后有着重要的临床意义。异位甲状腺癌的病理确诊需要结合组织学病理、免疫组织化学、临床以及影像学资料,在完全排除甲状腺原发癌和卵巢原发性甲状腺癌,才能最终考虑为异位甲状腺癌。
| [1] |
王成晨, 向大鹏, 李志宇. 甲状腺乳头状癌相关基因突变与其临床病理特征的关系[J]. 实用肿瘤杂志, 2019, 34(3): 239-244. |
| [2] |
Cao L, Wang Z, Ma J, et al. Clinical characteristics and molecular pathology of skull ectopic thyroid cancer[J]. Ann Transl Med, 2016, 4(23): 462. DOI:10.21037/atm.2016.12.19 |
| [3] |
Ma RM, Lv L, Zheng SR, et al. Primary ectopic substernal thyroid cancer with trachea relapse: a case report and opinions of management[J]. World J Surg Oncol, 2016, 31(14): 94. |
| [4] |
Hardy J, Jeyabalan AR, Bhatt N, et al. An unusual mediastinal mass[J]. J R Coll Physicians Edinb, 2016, 46(2): 93-95. DOI:10.4997/JRCPE.2016.205 |
| [5] |
Wang J, Fang J. Ectopic thyroid mass in the left lateral neck and anterior mediastinum: a case report[J]. J Med Case Rep, 2014, 21(8): 351. |
| [6] |
Gollahalli PK, Chikkannaiah P, Annam V. Primary papillary carcinoma of the thyroid arising in a branchial cyst: case report and review of the literature[J]. Ear Nose Throat J, 2013, 92(2): E3-5. |
| [7] |
Tan Y, Yu W, Wang X, et al. Ectopic thyroid mass in the right ventricle: A case report[J]. Echocardiography, 2017, 34(7): 1096-1098. DOI:10.1111/echo.13551 |
| [8] |
刘彤华. 诊断病理学[M]. 2版. 北京: 人民卫生出版社, 2006: 346-347.
|
| [9] |
刘鹏杰, 唐铭, 邓智勇, 等. 分化型甲状腺癌患者131I治疗后功能性便秘与短期腹泻的关系[J]. 实用肿瘤杂志, 2018, 33(5): 425-428. |
 2021, Vol. 36
2021, Vol. 36


