文章信息
- 姚国荣, 赵峰, 周子洋, 徐嘉琪, 陆中杰, 严森祥
- Yao Guorong, Zhao Feng, Zhou Ziyang, Xu Jiaqi, Lu Zhongjie, Yan Senxiang
- 高流量预氧合技术在胸腹部恶性肿瘤放疗中的可行性研究
- Feasibility study of high-flow preoxygenation in radiotherapy for thoracic and abdominal malignancies
- 实用肿瘤杂志, 2023, 38(6): 537-542
- Journal of Practical Oncology, 2023, 38(6): 537-542
基金项目
- 浙江省重点研发计划(2021C03122);国家自然科学基金(82171890,81701683);浙江省教育厅科研项目(Y202148354)
-
通信作者
- 严森祥, E-mail: yansenxiang@zju.edu.cn
-
文章历史
- 收稿日期:2022-09-13
2. 浙江省脉冲电场技术医学转化重点实验室, 浙江 杭州 311100;
3. 浙江大学医学院, 浙江 杭州 310003
2. Key Laboratory of Pulsed Power Translational Medicine of Zhejiang Province, Hangzhou 311100, China;
3. School of Medicine, Zhejiang University, Hangzhou 310003, China
呼吸运动一直是胸腹部肿瘤放疗时需要克服的问题之一。实现精准放疗需要采用各种呼吸运动管理措施。其中一个解决方案是通过多次的深吸气屏气(deep inspiration breath-hold,DIBH)[1],如在左侧乳腺癌的放疗中[2]。DIBH技术也可以提高靶区的稳定性,减少心脏和肺等危及器官(organs at risk, OARs)的剂量[3-5],而且相较于基于自由呼吸的呼吸门控治疗可以节省治疗时间,提高效率。但是,目前,在DIBH方案的临床实践中患者的单次屏气时长约15~20 s,采用锥形束CT(cone-beam CT,CBCT)影像进行摆位误差验证[6];需要进行的频繁屏气影响影像质量和治疗精度,并增加治疗时间。如能有效延长单次屏气时间,就能克服这些问题。这对于一些繁忙而治疗精度要求较高的中心而言意义重大。目前国内尚无开展相关研究的报道。因此,本研究征集20名健康志愿者,采用非再吸入性面罩(储氧袋面罩)给予100%湿化氧气方式预氧合后,进行深吸气屏气的增加可持续时间的研究,并实时监测各项生命体征及外周皮下组织的氧分压变化,旨在开发一种应用于放疗的安全可靠的预氧合方案,并探究其临床应用价值。
1 资料与方法 1.1 研究对象2022年1月至2022年2月浙江大学医学院附属第一医院共招募20名健康志愿者参与本研究。纳入标准:> 18岁;无心脏和肺部疾病;既往没有屏气经验;经前期评估能实现单次屏气 > 20 s;没有对呼吸面罩存在幽闭恐惧的健康人群。本研究遵循《赫尔辛基宣言》[7]并得到浙江大学医学院附属第一医院伦理委员会的批准(浙一伦理2022595号)。所有志愿者均签署知情同意书。
1.2 训练与测试方法预期目标是寻找一个可延长屏气时间的合适预氧合时长,因此制定训练和测试的流程, 所有志愿者开始之前均须接受1名资深宣教护士的屏气基础练习培训,同时适应各项传感器数据采集训练。训练和测试过程中通过生命体征检测仪Mindray VS900(深圳迈瑞医疗)和经皮氧分压[trans-cutaneous (partial) pressure of oxygen,TcPO2]仪TCM4(Radiometer Medical,丹麦)监测实时氧饱和度、心率和屏气末血压,同时采集实时TcPO2曲线。整个训练和测试分为上午和下午2个部分,上午借助本研究团队自研的智能呼吸状态评估系统,进行基础数据采集和DIBH练习,练习过程中系统能提供视听觉反馈,志愿者能实时观察到自己的呼吸状态。训练完成后,测试分为2个部分。第1部分为基础测试和预吸氧测试:所有志愿者均须参加4组单次屏气测试,分别为适度DIBH组、最大限度DIBH组、预氧合吸氧5 min组和预氧合吸氧10 min组。在20名志愿者中采用随机数字表法选取10名志愿者,进行第2部分的测试。第2部分为10名志愿者进行预氧合吸氧5 min后最大限度DIBH恢复自由呼吸1 min后再行最大限度DIBH,以此连续6个循环测试。记录各组测试人员的屏气时长、屏气末氧饱和度、心率和血压,同时采集整个测试过程中的TcPO2曲线。
1.2.1 基础测试20名志愿者进行3个周期的适度DIBH组测试(由志愿者主观控制屏气时长,感觉不适即可停止屏气),每次屏气中间休息1 min。此测试用于评价个体的基础屏气能力。然后进行3个周期的最大限度DIBH组测试,此测试用于评价个体的最大屏气能力。
1.2.2 预吸氧测试进行充分休息后,20名志愿者进行预氧合吸氧5 min组测试。具体参数设置:面罩吸氧5 min,休息1 min后,进行3个周期的最大限度DIBH。预氧合采用中心管道供氧经减压阀后连接一次性湿化瓶再接入非再吸入性面罩给氧,氧流量约为15 L/min,氧浓度约为90%,志愿者采用坐姿或头高位躺姿。休息15 min后,20名志愿者进行预氧合吸氧10 min组测试,设置和测试条件同预氧合吸氧5 min组,区别为本次预吸氧时间为10 min。
1.2.3 多次屏气测试基于前期的测试结果,为验证多次屏气的可行性,对其中10名志愿者进行一项补充测试,参数设置同前,预吸氧时间为5 min,吸氧完成后进行连续6个循环的最大限度DIBH测试,每次屏气间隙休息30 s以完成血压监测。整个屏气测试过程中没有观察到明显的去饱和状态,但在屏气末,会出现血氧饱和度下降。
1.3 统计学分析采用SPSS 25.0软件进行数据分析。计量资料采用均数±标准差(x±s)表示,数据总体满足近正态分布,组间比较采用独立样本t检验。计数资料采用频数(百分比)表示,组间比较采用χ2检验。以P < 0.05为差异具有统计学意义。
2 结果 2.1 基线数据20名健康志愿者年龄21~48岁,体质量指数(body mass index,BMI)为15.6~27.1 kg/m2,基础TcPO2为61~80 mmHg(1 mmHg=0.133 kPa),屏气末TcPO2为39~60 mmHg(表 1)。
| 基线数据 | 所有志愿者 | 女性(n=9) | 男性(n=11) | P值 |
| 年龄(岁) | 29.5±9.0(21~48) | 29.4±9.1(21~44) | 29.6±9.4(20~48) | 0.941 |
| 体质量(kg) | 64.8±10.1(44~80) | 57.8±8.2(44~66) | 70.5±7.5(57~80) | 0.002 |
| 身高(cm) | 169.4±8.8(155~187) | 163.8±5.2(155~170) | 173.9±7.3(160~187) | 0.030 |
| BMI(kg/m2) | 22.4±3.1(15.6~27.1) | 21.5±3.7(15.6~25.8) | 23.2±2.4(19.4~27.1) | 0.503 |
| 心率(BPM) | 83.6±4.9(65~90) | 82.6±9.9(65~90) | 85.8±5.3(71~85) | 0.302 |
| 舒张压(mmHg) | 115.8±9.9(95~125) | 118.0±10.9(100~125) | 104.6±8.8(95~122) | 0.418 |
| 收缩压(mmHg) | 69.4±5.6(60~80) | 72.6±8.0(60~80) | 68.4±6.3(61~75) | 0.229 |
| 呼吸频率(RPM) | 15.2±4.2(12~18) | 16.5±3.2(12~18) | 14.6±3.8(12~17) | 0.135 |
| 基础TcPO2(mmHg) | 70.4±8.6(61~80) | 72.8±8.4(68~80) | 68.5±6.3(61~76) | 0.485 |
| 屏气末TcPO2(mmHg) | 50.7±8.2(39~60) | 47.8±9.6(39~58) | 51.4±8.4(41~60) | 0.552 |
| 注 BMI:体质量指数(body mass index);BPM:每分钟心率(beat per minute);RPM:每分钟呼吸频率(respiration per minute);TcPO2:经皮氧分压[transcutaneous (partial) pressure of oxygen];1 mmHg=0.133 kPa | ||||
2个部分的测试共得到315条结果。20名志愿者适度DIBH组、最大限度DIBH组(室内空气)、预氧合吸氧5 min组和预氧合吸氧10 min组屏气时长分别为(48.87±12.65)s、(59.10±13.88)s、(109.02±29.01)s和(113.85±31.25)s(图 1A)。预氧合吸氧5 min和10 min均可有效提升屏气时长,与最大限度DIBH比较,差异均具有统计学意义(t=-2.443,P=0.020;t=-6.944,P=0.001)。但是预氧合吸氧5 min组和预氧合吸氧10 min组比较,差异无统计学意义(t=-0.507,P=0.615)。
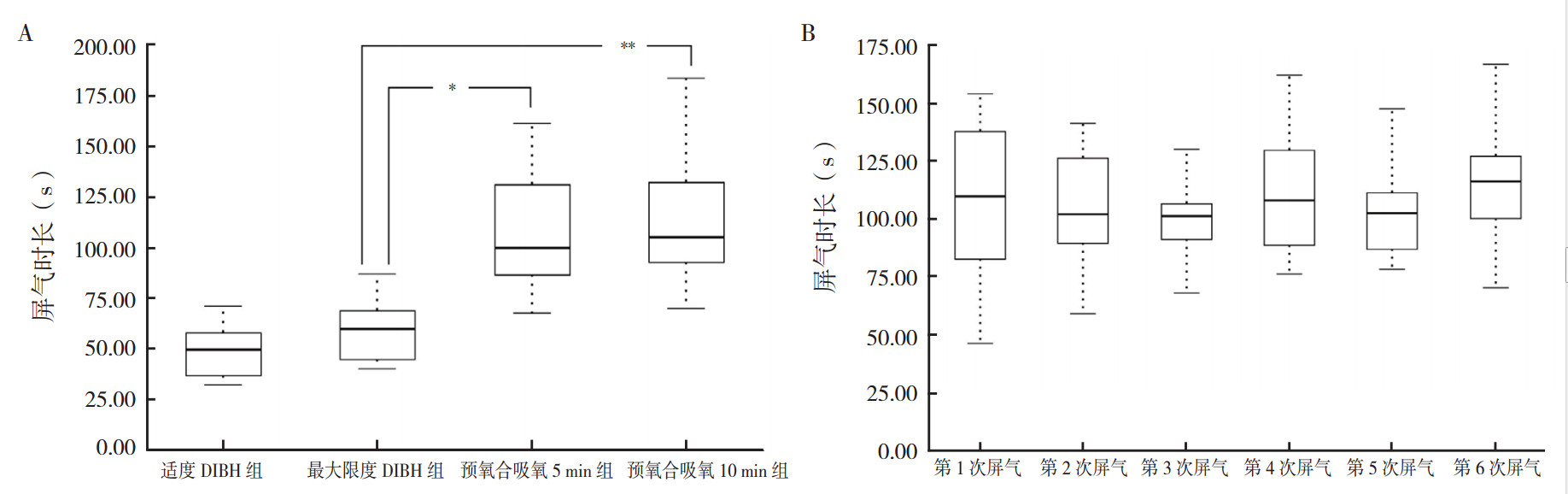
|
| 注 A:20名志愿者空气中适度DIBH组、最大限度DIBH组、预氧合吸氧5 min组和预氧合吸氧10 min组的屏气时长比较;B:10名志愿者预氧合吸氧5 min后连续6个循环屏气时长;DIBH:深吸气屏气(deep inspiration breath-hold);*P < 0.05;**P < 0.01 图 1 预氧合前后屏气时间和多次屏气时间的比较 Fig.1 Comparison of breath-holding duration and multiple breath-holding durations before and after preoxygenation |
10名志愿者预氧合吸氧5 min后进行连续6次屏气测试,屏气时长为(103.21±20.31)s。后3次与前3次的平均屏气时长偏差均在10%以内,差异无统计学意义(χ2=6.499,P=0.261;图 1B)。
2.4 生命体征及TcPO2数据监测20名志愿者在整个测试过程中,屏气末收缩压、舒张压和心率比较,差异均无统计学意义(χ2=3.824,P=0.281;χ2=6.164,P=0.105;χ2=0.307,P=0.959;图 2A~2C)。20名志愿者测试过程中血氧饱和度均≥98%。采集10名志愿者吸氧时0、1、2、5和10 min的TcPO2分别为(74.44±4.72)mmHg、(181.41±24.07)mmHg、(250.73±49.95)mmHg、(268.20±48.44)mmHg和(274.07±47.36)mmHg(图 2D)。
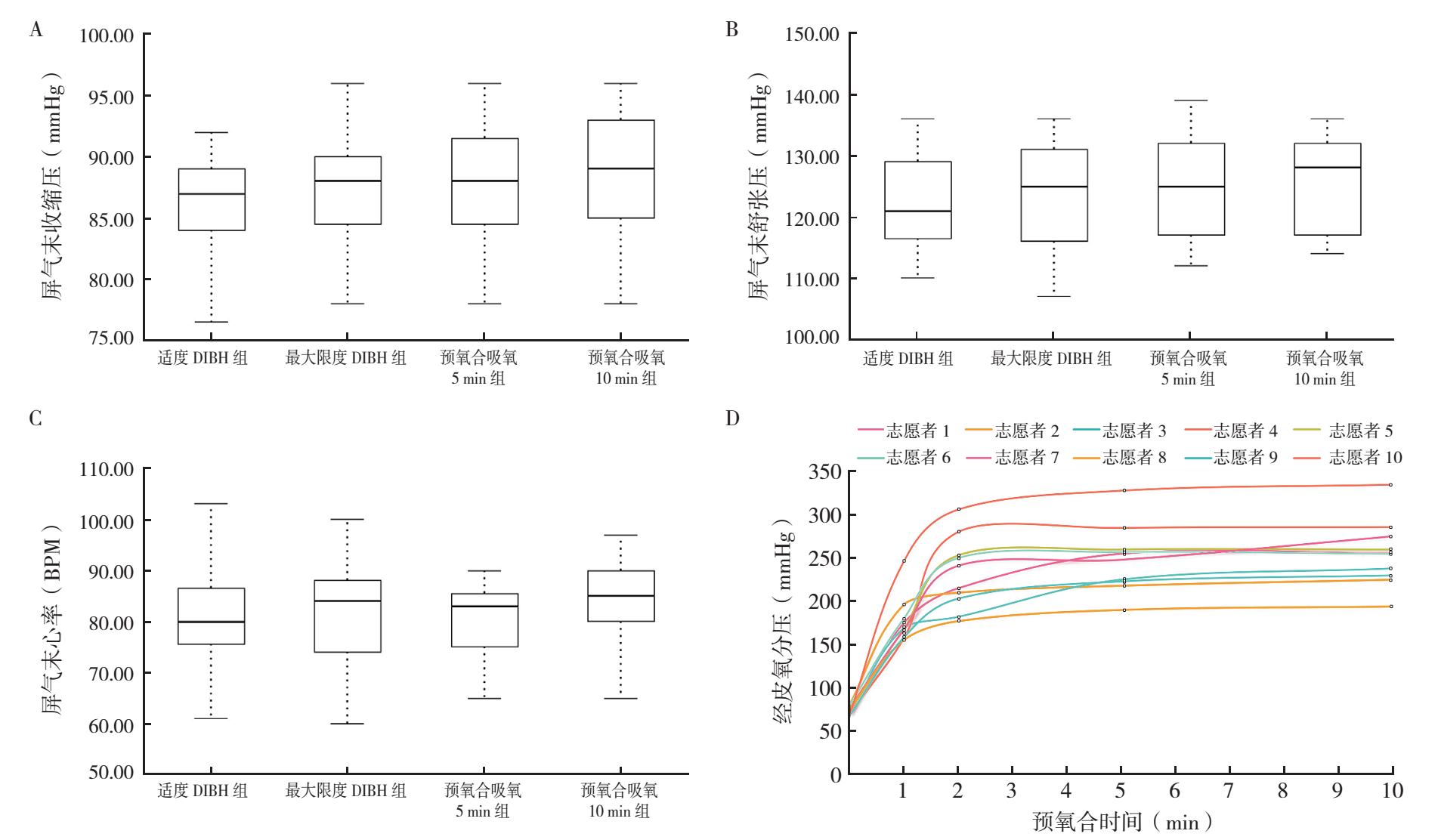
|
| 注 A: 空气中适度DIBH组、最大限度DIBH组、预氧合吸氧5 min组和预氧合吸氧10 min组屏气末收缩压比较;B:空气中适度DIBH组、最大限度DIBH组、预氧合吸氧5 min组和预氧合吸氧10 min组屏气末舒张压比较;C:空气中适度DIBH组、最大限度DIBH组、预氧合吸氧5 min组和预氧合吸氧10 min组屏气末心率比较;D:10名志愿者预氧合过程中0、1、2、5和10 min的经皮氧分压;BPM:每分钟心率(beat per minute) 图 2 屏气末的血压和心率以及预氧合过程中的经皮氧分压 Fig.2 Blood pressures and heart rates at the end of the breath-holding procedure and transcutaneous (partial) oxygen pressure during preoxygenation |
采用目前主流放疗技术, 无论是调强放疗(intensity-modulated radiation therapy,IMRT)还是容积调强放疗(volumetric modulated arc therapy,VMAT), 一次完整的DIBH放疗的出束时间仍需要3~5 min[8],期间患者需重复多次DIBH,每次持续时间约20 s。研究表明,频繁屏气会给患者带来压力和体位变化等问题[9-10],这在质子治疗时尤为明显。因此,有效延长单次DIBH的持续时间非常有价值。
预氧合技术是通过快速吸入高浓度氧气。使氧分子在肺泡中取代氮分子,同时转移到血液和肌肉等组织中,从而增加血液和肌肉组织中的氧分压。而当呼吸暂停时,机体可以通过释放这些存储来延长屏气时间[11]。预氧合一般应用于自由潜水和麻醉插管手术中,可以增加人体的氧储备和呼吸暂停时长,以方便更长时间的屏气和插管置入[12-14]。由此笔者设想可以将此项技术应用于放疗,以有效延长患者的屏气时间。一项基于健康志愿者的研究通过使用预吸氧面罩结合呼吸机辅助的过度通气诱导低碳酸血症的方法实现单次屏气 > 5 min[15]。但这项研究设置较为复杂,准备时间过长,使用呼吸机涉及耗材及人员配置,限制大规模临床的开展。本研究简化操作方案,通过监测吸氧时的TcPO2变化,发现高流量的预氧合可以快速提升人体血氧中的氧浓度:多数志愿者在吸氧5 min后氧分压将不再变化(图 2D),同时屏气测试(图 1A)和相关研究[16]的结果也表明5 min的预氧合时间是可行的。虽然本研究的方案损失部分屏气时长,但是人均109 s的单次屏气即可完整采集1幅CBCT图像,2~3次屏气可完成整体治疗,兼顾了可操作性。
有研究采用高流量经鼻通气(High-Flow Nasal Oxygen,HFNO)系统预氧合结合自愿过度通气的方法也实现了单次屏气时长 > 3 min;排除欧亚人种体型差异外,自愿过度通气会快速消耗患者体力,导致很多患者无法完成[17]。虽然这些方法均展现令人鼓舞的延长屏气的效果,但也有一些局限性,如超长的屏气时间带来显著的血压上升风险[18],过度通气出现呼吸性碱中毒和暂时性的意识丧失等风险[19]。本研究没有观察到明显的血压和心率升高现象,但分析数据也发现,个别屏气时长 > 2 min的志愿者舒张压和收缩压均有不同程度上升,其中收缩压上升可 > 20 mmHg,提示在未来的临床试验及临床应用中需注重合并高血压基础疾病的患者的血压监测。
本研究还探索了多次屏气的可行性,通过10名志愿者的多次屏气测试发现,单次预氧合吸氧5 min后行多个循环的屏气是可以实现的,多次屏气时长并不会缩短(图 1B),尤其第3和4次屏气,可持续较长时间。分析认为预氧合后血液储氧能力提高,相应的CO2驱动的呼吸欲望减弱,同时多次屏气后人体耐受低氧状态而提高屏气时间[20]。
随着低分割和立体定向放疗(stereotactic body radiation therapy,SBRT)越来越成为常规,高精度放疗将尤显重要。开展胸腹部肿瘤SBRT治疗时,呼吸运动管理是必不可少的一项要求[21-22],其中屏气技术是较常采用的一种方案[23-24]。这也为这一技术的扩展应用提供了极佳的场景。
本研究的不足之处在于只进行了健康志愿者的研究,并未对患者开展实际应用,考虑到多数患者在接收放疗时都会经过各种外科治疗或多个周期的化疗,屏气能力可能会受到影响,下一步拟开展相应的临床研究予以验证。
综上所述,预氧合技术应用于胸腹部需要运动管理的恶性肿瘤放疗,可以有效延长屏气时长,提高治疗的精准度,同时降低正常组织受量。使用过程中要关注生命体征监测,是一项风险可控值得临床应用的技术。
| [1] |
Loap P, Vu-Bezin J, Monceau V, et al. Dosimetric evaluation of the benefit of deep inspiration breath hold (DIBH) for locoregional irradiation of right breast cancer with volumetric modulated arctherapy (VMAT)[J]. Acta Oncol, 2023, 62(2): 150-158. DOI:10.1080/0284186X.2023.2177976 |
| [2] |
郑思悦, 陈楚莹, 陈佳艺, 等. 乳腺癌的术前放疗: 差异化人群, 差异化目标[J]. 实用肿瘤杂志, 2021, 36(2): 99-104. DOI:10.13267/j.cnki.syzlzz.2021.021 |
| [3] |
赵峰, 陆中杰, 姚国荣, 等. 深吸气屏气技术在左侧乳腺癌保乳术后放疗中的应用[J]. 中华放射医学与防护杂志, 2017, 37(11): 821-825. DOI:10.3760/cma.j.issn.0254-5098.2017.11.004 |
| [4] |
Knippen S, Schönherr S, Schwedas M, et al. Low doses to the heart in daily practice for treating left-sided breast cancer using accelerated partial-breast irradiation by multicatheter brachytherapy and deep-inspiration breathhold using a SIB[J]. Al, 2023, 199(4): 389-395. |
| [5] |
Nair S, Meena Devi VNM, Sharan K, et al. A dosimetric study comparing different radiotherapy planning techniques with and without deep inspiratory breath hold for breast cancer[J]. Cancer Manag Res, 2022, 14: 3581-3587. DOI:10.2147/CMAR.S381316 |
| [6] |
冯鑫, 郇福奎, 陈欢, 等. 光学体表监测系统在乳腺癌改良根治术后放疗中的应用研究[J]. 实用肿瘤杂志, 2023, 38(1): 59-65. DOI:10.13267/j.cnki.syzlzz.2023.010 |
| [7] |
World Medical Association. World Medical Association Declaration of Helsinki: ethical principles for medical research involving human subjects[J]. JAMA, 2013, 310(20): 2191-2194. DOI:10.1001/jama.2013.281053 |
| [8] |
Xu YJ, Wang JB, Hu ZH, et al. Locoregional irradiation including internal mammary nodal region for left-sided breast cancer after breast conserving surgery: Dosimetric evaluation of 4 techniques[J]. Med Dosim, 2019, 44(4): e13-18. DOI:10.1016/j.meddos.2018.09.004 |
| [9] |
Emert F, Missimer J, Eichenberger PA, et al. Enhanced deep-inspiration breath hold superior to high-frequency percussive ventilation for respiratory motion mitigation: a physiology-driven, MRI-guided assessment toward optimized lung cancer treatment with proton therapy[J]. Front Oncol, 2021, 11: 621350. DOI:10.3389/fonc.2021.621350 |
| [10] |
Kapanen M, Laaksomaa M, Pehkonen J, et al. Effects of multiple breath hold reproducibility on treatment localization and dosimetric accuracy in radiotherapy of left-sided breast cancer with voluntary deep inspiration breath hold technique[J]. Med Dosim, 2017, 42(3): 177-184. DOI:10.1016/j.meddos.2017.02.004 |
| [11] |
Meunier J, Guitton C. The role of HFNC oxygen in pre-oxygenation prior to intubation and the practice of invasive procedures[J]. Rev Mal Respir, 2023, 40(1): 47-60. DOI:10.1016/j.rmr.2022.11.002 |
| [12] |
Nimmagadda U, Salem MR, Crystal GJ. Preoxygenation: physiologic basis, benefits, and potential risks[J]. Anesth Analg, 2017, 124(2): 507-517. DOI:10.1213/ANE.0000000000001589 |
| [13] |
Sleth JC. Greening preoxygenation: the snorkel technique[J]. Minerva Anestesiol, 2021, 87(11): 1268. |
| [14] |
Russotto V, Myatra SN, Bellani G. Preoxygenation of critically ill patients with acute hypoxemic respiratory failure[J]. Chest, 2020, 157(6): 1684-1685. |
| [15] |
Parkes MJ, De Neve W, Vakaet V, et al. Safely achieving single prolonged breath-holds of >5 minutes for radiotherapy in the prone, front crawl position[J]. Br J Radiol, 2021, 94(1122): 20210079. DOI:10.1259/bjr.20210079 |
| [16] |
蔡清香, 马武华, 吴财能, 等. 经鼻高流量预充氧可保障老年患者全麻气管插管诱导期的安全[J]. 南方医科大学学报, 2022, 42(7): 1069-1074. |
| [17] |
Vakaet V, Van Hulle H, Schoepen M, et al. Prolonging deep inspiration breath-hold time to 3 min during radiotherapy, a simple solution[J]. Clin Transl Radiat Oncol, 2021, 28: 10-16. |
| [18] |
Fico BG, Alhalimi TA, Tanaka H. Vascular responses to simulated breath-hold diving involving multiple reflexes[J]. Am J Physiol Regul Integr Comp Physiol, 2022, 322(3): R153-160. DOI:10.1152/ajpregu.00202.2021 |
| [19] |
Kramer KEP, Anderson EE. Hyperventilation-induced hypocapnia in an aviator[J]. Aerosp Med Hum Perform, 2022, 93(5): 470-471. DOI:10.3357/AMHP.5975.2022 |
| [20] |
Parkes MJ, Green S, Kilby W, et al. The feasibility, safety and optimization of multiple prolonged breath-holds for radiotherapy[J]. Radiother Oncol, 2019, 141: 296-303. DOI:10.1016/j.radonc.2019.06.014 |
| [21] |
Darréon J, Bouilhol G, Aillières N, et al. Respiratory motion management for external radiotherapy treatment[J]. Radiothérapie, 2022, 26(1/2): 50-58. |
| [22] |
徐微. 乳腺癌放疗对乳腺畸形的影响及额外边界设置的必要性分析[J]. 实用肿瘤杂志, 2021, 36(2): 149-153. DOI:10.13267/j.cnki.syzlzz.2021.031 |
| [23] |
Stera S, Miebach G, Buergy D, et al. Liver SBRT with active motion-compensation results in excellent local control for liver oligometastases: an outcome analysis of a pooled multi-platform patient cohort[J]. Radiother Oncol, 2021, 158: 230-236. DOI:10.1016/j.radonc.2021.02.036 |
| [24] |
Mathew AS, Atenafu EG, Owen D, et al. Long term outcomes of stereotactic body radiation therapy for hepatocellular carcinoma without macrovascular invasion[J]. Eur J Cancer, 2020, 134: 41-51. DOI:10.1016/j.ejca.2020.04.024 |
 2023, Vol. 38
2023, Vol. 38


