文章信息
- 陈洪艳, 杨磊
- Chen Hongyan, Yang Lei
- 小儿睾丸卵黄囊瘤的超声表现特征及其诊断价值
- Ultrasonographic features and diagnostic value of pediatric testicular yolk sac tumor
- 实用肿瘤杂志, 2020, 35(2): 181-184
- Journal of Practical Oncology, 2020, 35(2): 181-184
-
作者简介
- 陈洪艳(1982-), 女, 云南香格里拉人, 主治医师, 硕士, 从事超声医学临床研究.
-
通信作者
- 杨磊, E-mail:yusulon69622@163.com
-
文章历史
- 收稿日期:2019-08-22
卵黄囊瘤(yolk sac tumor)是儿童期比较常见的高度恶性生殖细胞肿瘤, 约占儿童恶性肿瘤的1%~2%, 发病率约为0.05/10万~2.0/10万[1-3]。男性和女性均可见卵黄囊瘤, 累及部位为睾丸、卵巢和其他部位, 如纵隔和骶尾部等。这种类型的生殖肿瘤具有高度的侵袭性和转移性, 可通过淋巴系统快速扩散到邻近组织[4]。临床资料显示, 尽管儿童的卵黄囊瘤复发率高, 但早期发现并治疗, 能获得极好的预后效果[5]。因此, 早期诊断卵黄囊瘤至关重要。超声检查是目前临床诊断和鉴别卵黄囊瘤的首选方式[6]。然而, 描述儿童睾丸卵黄囊瘤超声特征的研究报道很少。本研究分析近年来本院收治的14例小儿睾丸卵黄囊瘤的超声表现, 旨在探讨其超声表现特征及其诊断价值。
1 资料与方法 1.1 一般资料2015年2月至2017年10月在昆明医科大学第一附属医院接受治疗的睾丸卵黄囊瘤患儿14例, 年龄1~6周岁, (3.4±1.6)岁, 均为男性。患儿均因一侧阴囊出现肿大和阴囊质硬等症状就诊。查体:睾丸质硬有沉重感, 睾丸有压痛2例, 睾丸无压痛12例, 患侧阴囊肿胀, 精索未触及明显肿物, 肛门指检前列腺无肿大。有9例伴有反复发烧, 5例伴有局部皮温高, 4例伴有皮肤红。患儿均为单侧发病, 无双侧同时发病者, 其中左侧8例, 右侧6例。
患儿病程2~15个月, (4.6±2.1)个月; 睾丸肿块最长径22~86 mm, (56.0±10.8)mm。实验室检查均示, 血清甲胎蛋白(alpha fetoprotein, AFP)水平异常升高(3 150~4 288 ng/mL, (3528±316.5)ng/mL, 参考范围 < 20 ng/mL); A型人绒毛膜促性腺激素(A-human chorionic gonadotrophin, A-hCG)水平为0.2~0.8 mIU/mL, (0.4±0.3)mIU/mL, 参考范围0~3 mIU/mL。
1.2 方法所纳入患儿均使用GE Voluson S8彩色多普勒超声诊断仪(GE公司, 美国)进行超声波检查, 探头频率7.5~15.0 MHz(中心频率11 MHz)。将探头涂耦合剂待用。患儿均在安静状态下进行检查, 检查体位为仰卧位, 将患儿阴囊皮肤充分暴露, 对患侧阴囊表面行横切和纵切等多方位扫查, 并与健侧阴囊检查结果进行对照。对睾丸病变的位置、大小、形态、内部回声、与周围组织关系和血流动力学特点等观察分析, 并检查患儿腹股沟区、腹膜后和盆腔内是否存在肿大的淋巴结。
2 结果 2.1 彩色多普勒超声表现灰阶超声检查显示, 患侧睾丸呈卵圆或不规则形态的团块, 病变大小1.2 cm×1.4 cm×1.3 cm~ 2.6 cm×2.0 cm×1.8cm, 睾丸周围有鞘膜积液, 病变周围和内部血流信号丰富。超声检查见肿瘤形态不规则6例(42.9%), 边界欠清晰8例(57.1%); 内部回声多样性, 包括等回声7例(50.0%), 低回声5例(35.7%), 稍高回声2例(14.3%)。初步诊断为睾丸卵黄囊瘤11例(78.6%), 诊断为睾丸间质细胞瘤3例(21.4%)。
2.2 典型案例分析 2.2.1 超声表现男性患儿, 3岁, 2017年5月就诊于本院, 家长自诉患儿有1个月左侧睾丸肿大的病史。查体:患儿睾丸无压痛, 但有反复发烧, 最高肛温39℃。患儿母亲报告, 2个睾丸在出生时均下降。患儿行彩色多普勒超声检查示, 左侧睾丸呈卵圆形、均匀、等回声团块, 大小为1.8 cm× 1.6 cm×1.5 cm; 对侧正常睾丸大小为1.6 cm× 0.7 cm×0.7 cm, 显示出良好的透声传播, 并且在病变与周围可识别的睾丸组织之间存在薄的低回声边缘, 病变内可见小片状无回声区, 代表肿瘤的囊性变或坏死灶(图 1A); 与正常右侧睾丸比较, 左睾丸扩大和异位回声, 睾丸周围发现少量鞘膜积液(图 1B); 病变周围和内部存在丰富的血流信号(图 1C)。多普勒频谱分析显示, 脉动血流速度为9.5 cm/s, 阻力指数为0.6;胸腹部CT扫描无转移性证据, 怀疑为睾丸卵黄囊瘤。
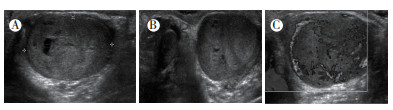
|
| 注 A:横向超声图显示,轻度异质性,主要是中等回声多叶状肿块,几乎完全取代左侧睾丸,该肿块存在中心低回声区,可能代表坏死灶或囊变,发现左侧鞘膜有少量积液;B:横向超声图显示,与正常右侧睾丸比较,观察到左侧睾丸扩大和异位回声;C:纵向超声图显示,左睾丸肿块内部和外周血管分布增加 图 1 典型病例彩色多普勒超声表现图 Fig.1 Color Doppler ultrasound in a typical case |
该例患儿接受左侧腹股沟手术探查、左侧腹股沟睾丸切除术和腹膜后淋巴结切除活检。术中注意到左侧精索静脉曲张和光滑的睾丸。在睾丸表面可见到几条血管, 囊内完整, 没有见到侵入邻近组织的迹象。病理检查诊断为左侧睾丸卵黄囊瘤。在显微镜下, 肿瘤以纤维化上皮细胞-间充质细胞混合形式被识别, 看到许多微囊、腺体和乳头状的形成。观察到许多囊性空间内衬扁平的内皮细胞层以及几个血管周围出现Schiller-Duval小体(图 2)。免疫组织化学检查结果显示, 肿瘤组织中细胞角蛋白和血清甲胎蛋白(alpha fetoprotein, AFP)表达呈阳性(图 3)。诊断为左睾丸卵黄囊瘤Ⅰ期。术后约3周血清AFP水平为62.2 ng/mL, 4周时降至10.3 ng/mL。重复行胸部、腹部和盆腔CT扫描检查, 无恶性转移证据。
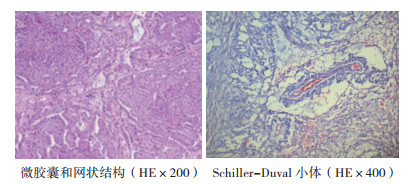
|
| 图 2 典型病例组织病理学检查结果 Fig.2 Histopathological examination results of a typical case |
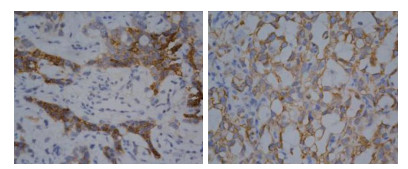
|
| 图 3 典型病例免疫组织化学检查结果(EnVision×400) Fig.3 Immunohistochemical examination results of a typical case (EnVision×400) |
所有患儿均行腹股沟探查联合睾丸切除术进行治疗, 其中联合腹膜后淋巴清扫术者4例(28.6%), 术后接受PEB方案化疗[顺铂30~35 mg/(m2 ·d)+依托泊苷注射液100 mg/(m2·d)+博来霉素或平阳霉素20 mg/(m2·d)]者9例(64.3%)。患儿术后组织标本经病理检查均证实为小儿睾丸卵黄囊瘤, 其中Ⅰ期9例(64.3%), Ⅱ期4例(28.6%), Ⅲ期1例(7.1%)。
3 讨论卵黄囊瘤在儿童所有肿瘤中占1%~2%, 在成人肿瘤中占1%, 是最常见的儿童恶性睾丸肿瘤, 约占儿童睾丸恶性肿瘤的70%~80%[7]。临床上, 卵黄囊瘤儿科患者通常表现为无症状的睾丸增大, 患者中位年龄为16个月, 在疾病发展过程中处于早期(Ⅰ期)的比例高达80%[8]。有些病例在隐睾中发生, 多数发生在 < 2岁的儿童中。组织学上, 卵黄囊瘤是在青春期前睾丸中出现的生殖细胞肿瘤。儿童患者的卵黄囊瘤直径范围为2~11 cm。由于卵黄囊瘤预后与早期诊断治疗密切相关, 其早期诊断具有重要作用。
卵黄囊瘤的诊断手段包括阴囊超声、胸部/腹部/盆腔CT扫描和血清肿瘤标志物如AFP和A-hCG检测。超声是评估睾丸病理的理想成像方式, 其分辨率可达1 mm, 能清晰显示睾丸的形态大小和内部结构。虽然睾丸卵黄囊瘤的超声特征是非特异性的, 但是目前精原细胞瘤、畸胎瘤、间质细胞瘤以及恶性淋巴管瘤均有典型的超声表现, 因此借助超声检测能初步区分睾丸卵黄囊瘤和其他生殖细胞肿瘤, 并检测有无远处转移。卵黄囊瘤已经被报告为不均匀回声灶继发出血。Xu等[9]报道病灶的直径为5 cm, 回声欠均匀, 伴有分布不规则的无回声区和上极明显的高回声区。Wei等[10]报道2例卵黄囊瘤, 呈现异质性且具有均匀的回声结构, 但未详细描述。Hazarika等[11]报道1例17岁男孩的直径为2.0 cm低回声卵黄囊瘤, 彩色多普勒超声检查发现, 肿块比周围睾丸血管更多, 血管模式混乱。也有个别报道卵黄囊瘤表现为患侧睾丸弥漫性肿大, 内部回声不均匀而无明确肿块[12]。本文中患儿肿块呈卵圆形或不规则形态, 内部回声多样性, 边界欠清晰者8例, 彩色多普勒超声显示肿块周围和内部均有点状血流信号, 脉动血流速度较低。
睾丸卵黄囊瘤的预后与肿瘤分期有关, Ⅰ期(肿瘤局限于睾丸, 有或无附件侵犯)的生存率为80%。肿瘤大小也是一个重要的预后因素, 直径>6 cm的病变有72%的转移风险。如果患者>2岁, 预后更差。Ⅰ期病例通常行睾丸切除, 高位精索结扎术, 不需辅助化疗。卵黄囊瘤在儿童中血细胞扩散的可能性增加, 使得常规的腹膜后淋巴结清扫效果不佳[13]。因为术前多数患者的血清AFP水平升高, 可以在术后监测是否复发, 如果血清AFP水平在术后仍然升高, 则继续进行辅助化疗。对于复发性或转移性卵黄囊瘤, 多数可以通过化疗成功治疗。结合本次研究认为, 睾丸卵黄囊瘤的超声表现是非特异性的, 因此仅靠超声检查很难将其与其他实体瘤区分开来。>90%的睾丸卵黄囊瘤患者的血清AFP会出现异常升高[14]。AFP存在于卵黄囊内胚层, 类似于胎儿卵黄囊中产生的AFP。本研究免疫组织化学检查结果显示, 睾丸卵黄囊瘤中AFP阳性表达, 术后患儿血清AFP水平不断降低。
总而言之, 当彩色多普勒超声检测到男孩睾丸肿块血流增多且血清AFP升高时, 应考虑诊断为睾丸卵黄囊瘤。
| [1] |
Thibault DLMR, Pautier P, Genestie C, et al. Prognostic significance of an early decline in serum alpha-fetoprotein during chemotherapy for ovarian yolk sac tumors[J]. Gynecol Oncol, 2016, 142(3): 452-457. |
| [2] |
Damato S, Haldar K, Mccluggage WG. Primary endometrial yolk sac tumor with endodermal-intestinal differentiation masquerading as metastatic colorectal adenocarcinoma[J]. Int J Gynecol Pathol, 2016, 35(4): 316-320. |
| [3] |
Kubo H, Shimono R, Suzuki H, et al. Is yolk sac tumor related to the pathophysiology of low birth weight?[J]. Pediatr Int, 2016, 58(6): 482-484. DOI:10.1111/ped.12833 |
| [4] |
Wang X, He J, Li Y. Ovarian yolk sac tumor in postmenopausal females:a report of five cases and a literature review[J]. Eur J Gynaecol Oncol, 2016, 37(3): 374-379. |
| [5] |
Nasir IUI, Tarar MA, Imran R, et al. Survival analysis of children with yolk sac tumors:An experience from a single intuition[J]. PJMHS, 2017, 11(2): 511-514. |
| [6] |
覃伶伶, 洪燕, 符少清, 等. 卵黄囊瘤的超声表现与病理特征[J]. 中国医学影像技术, 2015, 31(6): 906-909. |
| [7] |
Shojaei H, Hong H, Redline RW. High-level expression of divergent endodermal lineage markers in gonadal and extra-gonadal yolk sac tumors[J]. Mod Pathol, 2016, 29(10): 1278-1288. DOI:10.1038/modpathol.2016.131 |
| [8] |
Gupta K, Karthigeyan M, Satapathy A, et al. Synchronous solitary calvarial yolk sac tumor metastasis as the initial presentation of mediastinal germ cell tumor[J]. Childs Nerv Syst, 2018, 34(2): 1-4. |
| [9] |
Xu HX, Yi XP. Sonographic appearance of a testicular yolk sac tumor in a 2-year-old boy[J]. J Clin Ultrasound, 2007, 35(1): 55-57. DOI:10.1002/jcu.20249 |
| [10] |
Wei Y, Wu S, Lin T, et al. Testicular yolk sac tumors in children:a review of 61 patients over 19 years[J]. World J Surg Oncol, 2014, 12(1): 400. DOI:10.1186/1477-7819-12-400 |
| [11] |
Hazarika P. Endometrioid like yolk sac tumor of the testis with small teratomatous foci:A case report and review of the literature[J]. Indian J Pathol Microbiol, 2015, 58(4): 557-559. DOI:10.4103/0377-4929.168869 |
| [12] |
骆洪浩, 赵海娜, 彭玉兰. 原发性卵黄囊瘤的超声表现[J]. 中国医学计算机成像杂志, 2014, 2(2): 170-173. |
| [13] |
蒋萍, 李宗敏, 关晓军, 等. 睾丸弥漫大B细胞淋巴瘤伴颌面部多发转移一例并文献复习[J]. 白血病·淋巴瘤, 2015, 24(6): 369-370. DOI:10.3760/cma.j.issn.1009-9921.2015.06.013 |
| [14] |
贺宇凡, 尚宁, 肖祎炜, 等. 小儿睾丸肿瘤的超声诊断[J]. 中国医学计算机成像杂志, 2017, 23(6): 215-216. |
 2020, Vol. 35
2020, Vol. 35


