文章信息
- 闵伟伟, 张建斌, 李鸿伟, 沈琦斌, 余才华
- Min Weiwei, Zhang Jianbin, Li Hongwei, Shen Qibin, Yu Caihua
- 全胸腔镜肺叶切除治疗早期中央型肺癌的回顾性分析
- Retrospective study of video-assisted thoracoscopic lobectomy for early stage central lung cancer
- 实用肿瘤杂志, 2019, 34(6): 529-533
- Journal of Practical Oncology, 2019, 34(6): 529-533
-
作者简介
- 闵伟伟(1990-), 男, 浙江湖州人, 住院医师, 硕士生, 从事肺部肿瘤临床研究.
-
通信作者
- 李鸿伟, E-mail:LHW5255@foxmail.com
-
文章历史
- 收稿日期:2018-09-02
随着胸腔镜手术技巧的不断提高以及经验的不断积累,目前全胸腔镜手术治疗早期周围型肺癌已达成共识,基本取代传统开胸手术[1-2]。但中央型肺癌甚至是复杂性肺癌能否在全胸腔镜下完成以及患者能否受益是广大胸外科医师关注的热点。现总结2010年7月至2014年7月本院开展全胸腔镜肺叶切除治疗早期中央型肺癌患者的临床资料,评价全胸腔镜手术在该领域的可行性及有效性。
1 资料与方法 1.1 一般资料回顾性分析2010年7月至2014年7月于本院行电视胸腔镜下(video-assisted thoracoscopic surgery,VATS)肺叶切除治疗的92例中央型肺癌患者(观察组)的临床资料,以同时期行开胸手术治疗的141例中央型肺癌患者作为对照组。纳入标准:(1)术前影像学诊断为中央型肺癌;(2)术前气管镜检查未见肿瘤累及主支气管;(3)术中行肿瘤R0切除者;(4)术后病理确诊为非小细胞肺癌;(5)围手术期资料收集完整者。术前临床资料比较包括年龄、性别、吸烟指数、肺功能、基础疾病和肿瘤临床分期。纵隔淋巴结分组参照2009年国际肺癌研究协会颁布的肺脏支气管淋巴结分布图[3-4],右侧区域淋巴结包括第2R、4R、7、8和9组淋巴结,左侧包括第4L、5、6、7、8和9组淋巴结。
为进一步缩小两组间选择偏倚,以入组患者的性别、年龄、吸烟指数、肺功能、基础疾病及术前TNM分期作为变量,采用倾向评分配比方法对所有患者进行1 :1配比,最终确定86例纳入研究,每组各43例,中转开胸者纳入观察组。观察组年龄42~79岁,中位年龄60岁;对照组年龄45~77岁,中位年龄57岁。配比后两组基线数据比较,差异均无统计学意义(均P>0.05,表 1)。
| 临床特征 | 观察组 (n=43) |
对照组 (n=43) |
P值 |
| 性别 | |||
| 男 | 28(65.1) | 31(72.1) | 0.115 |
| 女 | 15(34.9) | 12(27.9) | 0.164 |
| 年龄(x±s, 岁) | 59.2±3.4 | 62.3±4.7 | 0.156 |
| 吸烟指数(x±s, 年·支) | 190.6±12.1 | 216.4±10.9 | 0.056 |
| 肺功能 | |||
| FEV1(x±s, L) | 2.52±2.3 | 2.18±1.4 | 0.132 |
| FEV1/FVC(x±s, %) | 79.5±3.4 | 81.0±2.7 | 0.167 |
| MVV(x±s, %) | 58.7±1.9 | 60.6±1.7 | 0.271 |
| 基础疾病 | |||
| 糖尿病 | 4(9.3) | 3(6.9) | 0.203 |
| COPD | 12(27.9) | 11(25.6) | 0.892 |
| 心脏疾病 | 7(16.3) | 6(13.9) | 0.409 |
| 慢性肝肾功能不全 | 2(4.6) | 4(9.3) | 0.382 |
| 血液系统疾病 | 6(13.9) | 4(9.3) | 0.094 |
| cTNM分期 | |||
| ⅠA期 | 4(9.3) | 3(6.9) | 0.849 |
| ⅠB期 | 16(37.2) | 13(30.2) | |
| ⅡA期 | 15(34.8) | 17(39.5) | |
| ⅡB期 | 8(18.6) | 10(23.2) | |
| 肿瘤部位 | |||
| 左上 | 8(18.6) | 7(16.3) | 0.784 |
| 左下 | 11(25.6) | 11(25.6) | |
| 右上 | 9(20.9) | 13(30.2) | |
| 右中 | 3(7.0) | 4(9.3) | |
| 右下 | 12(27.9) | 8(18.6) | |
| 注 FEV1:第一秒用力呼气量(forced expiratory volume in the first second);FVC:用力肺活量(forced vital capacity);MVV:最大通气量(maximal voluntary ventilation);COPD:慢性阻塞性肺疾病(chronic obstructive pulmonary disease) | |||
全组采用全麻单肺通气下手术,观察组右侧手术采用三孔操作(观测孔腋中线第7肋间、主操作孔腋前线第4肋间、副操作孔肩胛线第7肋间),左侧手术采用四孔操作(观测孔腋中线第7肋间、主操作孔腋前线第4、6肋间、副操作孔肩胛线第7肋间);对照组采用常规后外侧切口经第5肋间进胸手术,切断或不切断肋骨(对照组中2例患者因肋间隙过窄,撑开肋骨之前主动切断切口临近的1根肋骨,切口以骨蜡封闭,术后使用双股粗丝线固定)。手术方式均采用肺叶切除+系统淋巴结清扫,清扫范围依据肿瘤不同部位淋巴结转移规律决定;术后均放置上下2根胸闭引流管;术后镇痛采用静脉镇痛泵+罗哌卡因切口浸润麻醉;麻醉清醒后恢复正常饮食,常规雾化吸入、肺部叩打、预防感染和低分子肝素预防性抗凝等治疗。术后第2天复查胸片评估肺复1张情况,观察无漏气及血性胸腔积液后拔除胸闭引流管,恢复良好后出院。
1.3 术后疼痛评估麻醉清醒6 h疼痛评估采用视觉模拟评分法进行评估[5]。
1.4 术后辅助化疗以美国国立综合癌症网络(National Comprehensive Cancer Network,NCCN)非小细胞肺癌临床实践指南[6]为参考,术后TNM分期为ⅠA期及部分非高危ⅠB期患者不予静脉化疗,其余患者术后3~4周开始静脉化疗,方案:GP方案[吉西他滨(1 250 mg/m2,d1、d8)+顺铂(75 mg/m2,d1~3)]或TP方案[多西他赛(75 mg/m2,d1)+顺铂(75 mg/m2,d1~3)];>70岁非小细胞肺癌患者予多西他赛(75 mg/m2,d1)单药化疗。21 d为1个周期,共4个周期。
1.5 术后随访采用门诊及电话随访,截止随访时间至2016年7月,观察组和对照组分别有效随访38例和40例,随访率为88.4%和93.0%。随访内容包括术后恢复情况及无瘤生存时间。
1.6 统计学分析采用SPSS 19.0软件进行数据分析。计数资料采用频数(百分比)表示,组间比较采用χ2检验。计量资料采用均数±标准差(x±s)表示,组间比较采用t检验。Kaplan-Meier法计算无瘤生存率。以P < 0.05为差异具有统计学意义。
2 结果 2.1 两组总体情况比较全组手术经过顺利,无严重并发症及手术死亡发生,无再次手术病例。观察组手术时间略长于对照组,但差异无统计学意义(P>0.05),在术中出血量、术后疼痛、术后引流量、胸闭引流拔管时间、术后并发症及住院时间方面均优于对照组(均P < 0.05,表 2)。
| 项目 | 观察组 (n=43) |
对照组 (n=43) |
P值 |
| 手术时间(x±s,min) | 214.7±20.4 | 192.5±15.2 | 0.064 |
| 术中出血(x±s,mL) | 182.6±40.7 | 210.1±70.5 | 0.047 |
| 疼痛评分(x±s,分) | 2.4±1.7 | 4.7±2.5 | 0.042 |
| 术后当天引流量(x±s,mL) | 163.1±60.7 | 387.1±22.5 | <0.01 |
| 胸闭引流管拔管时间(x±s,d) | 5.2±1.4 | 8.4±2.5 | 0.026 |
| 术后并发症(例,%) | |||
| 声音嘶哑 | 1(2.3) | 3(6.9) | 0.042 |
| 肺持续漏气 | 5(11.6) | 9(20.9) | 0.028 |
| 大面积肺不张 | 2(4.6) | 5(11.6) | 0.036 |
| 肺部感染 | 2(4.6) | 6(13.9) | 0.027 |
| 乳糜胸 | 0(0.0) | 2(4.6) | 0.039 |
| 心律失常 | 4(9.3) | 5(11.6) | 0.061 |
| 深静脉血栓 | 0(0.0) | 2(4.6) | 0.039 |
| 术后住院时间(x±s,d) | 6.8±1.2 | 10.3±2.7 | <0.01 |
在手术根治的彻底性方面,观察组术中快速冰冻支气管切缘阳性5例,其中1例中转开胸行支气管袖状术,1例行右中下肺切除术,3例行胸腔镜下支气管成形术;对照组术中快速冰冻支气管切缘阳性3例,阳性率6.9%,均改行支气管袖状切除术。术中清扫淋巴结彻底性相仿(表 3)。术后病理检查示,观察组鳞癌28例,腺癌11例,腺鳞癌1例,非典型类癌2例,鳞癌合并神经内分泌癌1例;对照组鳞癌31例,腺癌10例,腺鳞癌2例,无术后病理提示支气管残端阳性病例。
| 项目 | 观察组(n=43) | 对照组(n=43) | P值 |
| 淋巴结组数(组,x±s) | 8.0±1.7 | 8.0±1.2 | 0.024 |
| 淋巴结数量(枚,x±s) | 30.2±1.8 | 29.1±1.3 | 0.019 |
| 淋巴结转移率(%) | 26.9 | 28.2 | 0.135 |
| 淋巴结转移度(%) | 13.8 | 13.6 | 0.064 |
| pTNM分期(例,%) | |||
| ⅠA期 | 4(9.4) | 3(7.0) | 0.081 |
| ⅠB期 | 6(13.9) | 5(11.6) | 0.074 |
| ⅡA期 | 21(48.8) | 19(44.2) | 0.056 |
| ⅡB期 | 12(27.9) | 16(37.2) | 0.028 |
| 病理类型(例,%) | |||
| 鳞癌 | 28(65.1) | 31(72.0) | 0.529 |
| 腺癌 | 11(25.6) | 10(23.3) | 0.064 |
| 其他 | 4(9.3) | 2(4.7) | 0.725 |
| 注 淋巴结转移率:阳性淋巴结数量占清扫淋巴结总数百分比;淋巴结转移度:存在阳性淋巴结的组数占所有清扫组数的百分比 | |||
在术后化疗耐受性方面,pTNM分期ⅠA期患者不予静脉化疗,其余患者于术后3~4周开始术后辅助化疗。4个化疗周期完成率观察组为90.7%,优于对照组的83.7%(P < 0.05)。
2.3 术后随访及生存期比较两组均采用门诊及电话随访,有效随访观察组38例,中位随访时间21.4个月,对照组40例,中位随访时间20个月。随访中两组1年局部复发分别为1例(2.6%)和1例(2.5%),差异无统计学意义(P>0.05);1年远处转移(包括合并局部复发)分别为5例(13.2%)和6例(15.0%),差异无统计学意义(P>0.05)。两组2年局部复发率分别为2例(5.2%)和2例(5.0%),差异无统计学意义(P>0.05);2年远处转移(包括合并局部复发)分别为8例(21.1%)和11例(27.5%),差异具有统计学意义(P < 0.05)。两组1年无瘤生存率分别为84.2%和82.5%,差异无统计学意义(P>0.05);2年无瘤生存率分别为73.7%和67.5%,差异具有统计学意义(P < 0.05,图 1)。
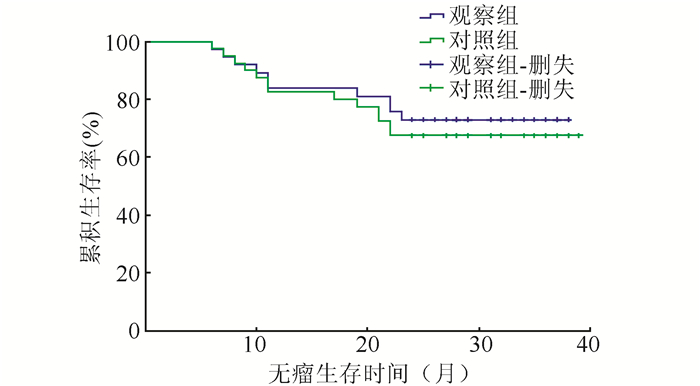
|
| 图 1 观察组和对照组术后无瘤生存曲线 Fig.1 Disease-free survival curves of the observation group and control group |
近年来VATS肺叶切除加系统淋巴结清扫术,以其在微创方面的优势迅速发展。早期周围型肺癌已公认为是VATS手术的最佳适应证,在安全性及有效性方面均已达成共识[7-8]。随着该项技术的不断成熟、手术医师技术的不断提高以及手术设备的进步,已有诸多研究报道包括VATS下复杂性肺癌手术切除、支气管袖状切除、血管重建甚至全肺切除在内的各种复杂性手术的成功经验,但该术式的安全性、可行性及有效性方面仍存在一定的分歧[9-13],是当前乃至未来胸部微创领域研究的热点。
中央型肺癌是否适合行VATS手术,主要取决于手术的安全性及根治的彻底性。本组VATS手术治疗43例,中转开胸9例,中转率20.9%,高于相关报道[14-15],其中因血管解剖困难主动中转5例,出血被动中转2例,支气管残端阳性被动中转2例;手术时间观察组略长于对照组;术中失血量观察组略少于对照组,但术后当天引流量少于对照组,主要由于开胸术后切口渗血多引起,同样也是导致术后胸闭引流管留置时间延长的主要原因;术后并发症观察组少于对照组,两组主要差异在于术后并发肺不张、肺部感染,开胸术中肺叶钳的损伤,术后切口疼痛,咳嗽和排痰困难是导致并发症的主要原因,也是导致术后恢复慢、住院时间长的主要原因。本组均采用静脉镇痛加切口局部浸润麻醉,但对照组术后早期疼痛仍高于观察组,术后慢性疼痛是患者随访中最常见的主诉,观察组好于对照组,由于传统开胸术中切断前锯肌和背阔肌,导致术后长期慢性的疼痛,严重影响患者的生活质量。
系统淋巴结清扫的彻底性是衡量中央型肺癌手术的关键因素,也是VATS手术存在争议的主要原因。本组所有病例均采用系统淋巴结清扫术,清扫范围依据肿瘤不同部位淋巴结转移规律进行(除肺门及相应的肺内淋巴结以外,右侧清扫第2R、4R、7、8和9组淋巴结,左侧清扫第4L、5、6、7、8和9组淋巴结)。结果显示,淋巴结清扫组数观察组354组,(8.0±1.7)组;对照组347组,(8.0±1.2)组。淋巴结清扫数量观察组1 304枚,每例患者(30.2±1.8)枚;对照组1 246枚,每例患者(29.1±1.3)枚,与多数研究报道相近[16-17]。30°胸腔镜观察整个胸腔具有优势,对清扫纵隔淋巴结往往比开胸术暴露清晰,但需要一定的手术技巧及经验积累,清扫隆突下淋巴结往往放在肺叶切除之前,先切开食管表面纵隔胸膜,游离局部食管,切断支气管动脉,再由下往上、由前往后清扫;清扫右侧第2R和4R组淋巴结时先游离奇静脉弓后壁,沿着气管向上游离隧道,再紧贴上腔静脉由下往上、由前往后清扫;清扫4L组淋巴结时应钝性和锐性分离结合,避免损伤左侧喉返神经。此外系统淋巴结清扫后有无并发乳糜胸也是影响术后恢复的指标之一,本组对照组2例并发少量乳糜胸,行保守治疗痊愈。
术后肿瘤的局部复发和远处转移与手术根治的彻底性息息相关,也是早期外科医师质疑腔镜手术的主要原因之一。本组结果表明,观察组的局部复发率及远处转移率并未增加,相反2年无瘤生存率较对照组升高,分析原因可能有:(1)对照组术中肺钳的反复使用,挤压肿瘤,有可能人为导致血行转移;(2)肿瘤的个体差异,肿瘤对术后化疗敏感性不同;(3)观察组术后恢复好于对照组,导致术后接受综合治疗(化疗依从性和完成率更高)较对照组及时且规范;(4)观察组手术创伤小,患者术后自身免疫抗肿瘤方面可能优于对照组[18-20]。但本研究样本小,随访时间短,最终结论尚需进一步随访及大样本研究。
总之,对于临床Ⅰ/Ⅱ期中央型肺癌的治疗,采用VATS手术是安全可行的,与传统开胸手术比较,术后恢复快、并发症少,手术安全性更高,根治性相仿,术后复发转移率未增加,但相对手术适应证的放宽,要以一定的手术技术为基石,严格制定手术方案,及时中转手术。
| [1] |
Rizk NP, Ghanie A, Hsu M, et al. A prospective trial comparing pain and quality of life measures aftr anatomic lung resection using thoracoscopy or thoracotomy[J]. Ann Thrac Surg, 2014, 98(4): 1160-1166. DOI:10.1016/j.athoracsur.2014.05.028 |
| [2] |
王代波, 张逊, 王冬滨, 等. 杂交式单操作孔胸腔镜肺叶切除术治疗早期肺癌的临床研究[J]. 天津医药, 2013, 41(6): 561-564. DOI:10.3969/j.issn.0253-9896.2013.06.014 |
| [3] |
王鑫, 支修益. 国际癌症研究协会(IASLC)第八版肺癌TNM分期解读[J]. 中国胸部外科电子杂志, 2016, 3(2): 70-76. |
| [4] |
支修益, 陈东红. 肺癌新TNM分期系统解析[J]. 中国医刊, 2010, 45(12): 87-89. DOI:10.3969/j.issn.1008-1070.2010.12.034 |
| [5] |
Jensen MP, Chen C, Brugger AM. Interpretation of visual analog scale ratings and change scores:a reanalysis of two clinical trials of postoperative pain[J]. J Pain, 2003, 4(7): 407-414. DOI:10.1016/S1526-5900(03)00716-8 |
| [6] |
David S, Douglas E, Dara L, et al. Non-small cell lung cancer, version 5.2017, NCCN clinical practice guidelines in oncology[J]. J Natl Compr Canc Netw, 2017, 15(4): 504-535. DOI:10.6004/jnccn.2017.0050 |
| [7] |
Pages P, Delpy J, Orsini B, et al. Propensity score analysis comparing video thoracoscopic lobectomy with thoracotomy:a French nationwide study[J]. Ann Thorac Surg, 2016, 101(4): 1370-1378. DOI:10.1016/j.athoracsur.2015.10.105 |
| [8] |
马建强, 杨绍军, 李旭, 等. 全胸腔镜与传统开胸肺癌根治术的比较[J]. 中国微创外科杂志, 2016, 16(9): 802-806. DOI:10.3969/j.issn.1009-6604.2016.09.010 |
| [9] |
Liu Y, Cheng Y, Gao Y, et al. Clinical analysis of pneumonectomy by video-assisted thoracoscopic surgery[J]. Chin J Clin Thorac Cardovasc Surg, 2017, 24(7): 538-542. |
| [10] |
韩毅, 于大平, 周世杰, 等. 全胸腔镜袖式支气管肺叶切除治疗中心型肺癌临床分析[J]. 中华医学杂志, 2013, 93(23): 1836-1837. DOI:10.3760/cma.j.issn.0376-2491.2013.23.018 |
| [11] |
尹荣, 许林, 邱宁雷, 等. 肺癌主支气管癌的全胸腔镜支气管成形术[J]. 中华胸心血管外科杂志, 2013, 29(2): 78-81. DOI:10.3760/cma.j.issn.1001-4497.2013.02.005 |
| [12] |
Carr SR, Schuchert MJ, Pennathur A, et al. Impact of tumor size on outcomes after anatomic lung resection for stage ⅠA non-small cell lung cancer based on the current staging system[J]. Thorac Cardiovasc Surg, 2011, 143(2): 390-397. |
| [13] |
潘宴青, 杨如松, 邵丰, 等. 完全胸腔镜支气管袖式成形肺叶切除术治疗中央型肺癌[J]. 中国微创外科杂志, 2016, 16(1): 53-56. DOI:10.3969/j.issn.1009-6604.2016.01.015 |
| [14] |
李华伟, 王海燕, 张临有, 等. 肺癌患者胸腔镜下肺叶切除术中转开胸危险因素分析[J]. 中华胸心血管外科杂志, 2017, 24(12): 962-969. |
| [15] |
Yamamoto K, Ohsumi A, Kojima F, et al. Long-term survival after video-assisted thoracic surgery lobectomy for primary lung cancer[J]. Ann Thorac Surg, 2010, 89(2): 353-359. DOI:10.1016/j.athoracsur.2009.10.034 |
| [16] |
Yang X, Wang S, Qu J. Video-assisted thoracic surgery (VATS) compares favorably with thoracotomy for the treatment of lung cancer:a five year outcome Comparison[J]. World J Surg, 2009, 33(9): 1857-1861. DOI:10.1007/s00268-009-0137-9 |
| [17] |
申文明, 徐君, 毛勇, 等. 胸腔镜下肺癌根治术淋巴结清扫的临床研究[J]. 实用肿瘤杂志, 2015, 30(1): 37-39. |
| [18] |
Ng CS, Lau KKW. Surgical trauma and immune functional changes following major lung resection[J]. Indian J Surg, 2015, 77(1): 49-54. DOI:10.1007/s12262-013-0957-6 |
| [19] |
张曦. 胸腔镜手术对早期肺癌实施根治术患者免疫功能及生存期的影响分析[J]. 中国临床医生杂志, 2018, 46(1): 50-53. DOI:10.3969/j.issn.2095-8552.2018.01.017 |
| [20] |
许建宁, 刘国锋. 全胸腔镜术式与开胸肺叶切除术对早期NSCLC患者围手术期的影响[J]. 实用肿瘤杂志, 2017, 32(6): 511-514. |
 2019, Vol. 34
2019, Vol. 34


