文章信息
- 楼亚玲, 饶跃峰, 冯智英
- 小脑延髓池鞘内泵植入术治疗难治性癌痛一例
- 实用肿瘤杂志, 2019, 34(4): 367-369
-
作者简介
- 楼亚玲(1981-), 女, 浙江义乌人, 主管药师, 硕士, 从事癌痛、术后疼痛及神经病理性疼痛等疼痛管理及疼痛相关临床研究.
-
通信作者
- 冯智英, E-mail:anesanal@163.com
-
文章历史
- 收稿日期:2018-06-08
2. 浙江大学附属第一医院药学部, 浙江 杭州 310000;
3. 浙江大学附属第一医院疼痛科, 浙江 杭州 310000
疼痛在癌症患者中普遍存在,世界卫生组织(World Health Organization,WHO)确立的癌痛治疗规范已被广泛接受,三阶梯镇痛原则是以弱阿片、强阿片及非甾体等辅助用药为治疗基础[1-2]。临床上部分患者即使增加阿片药物及辅助药物剂量,疼痛仍不能得到有效缓解。2017年《鞘内给药疼痛管理多学科专家共识》认为,对于难治性癌痛,建议鞘内泵植入术等微创治疗[3]。Narva′ez等[4]认为生命情况允许的情况下可以使用小脑延髓池鞘内泵。本文报道小脑延髓池鞘内泵植入术成功治疗难治性癌痛患者1例。
1 病例资料患者,男性,54岁,肝癌术后腋窝淋巴结、肺内、颅内和颈椎多发转移。
患者于3个月前出现右侧肩背部及右臂严重疼痛,呈持续性针刺样疼痛,外院使用芬太尼透皮贴剂29.4 mg,每72 h 1次,外用,曲马多缓释片100 mg,口服,1次/d,镇痛治疗,镇痛效果不佳,24 h爆发痛十余次,静息时数字疼痛评分法(numerical rating scale,NRS)评分5分,爆发痛时NRS评分8分。考虑现有用药方案镇痛效果欠佳,停用曲马多缓释片。患者神经病理性疼痛诊断量表(identification pain,ID-Pain)量表评分3分,考虑合并病理性神经痛,予以加巴喷丁胶囊600 mg,3次/d,口服联合镇痛治疗。
患者于2017年6月10日因右肩及背部疼痛3个月余、加重1周收入浙江大学附属第一医院,入院第2天静息时NRS评分4分,夜间爆发痛出现4次,NRS评分7分,分别予吗啡片10 mg口服解救处理。1 h后NRS评分3分。因芬太尼透皮贴剂29.4 mg作为背景量控制疼痛效果不佳,将芬太尼透皮贴剂加量至42 mg,每72 h 1次,, 外用,同时给予地塞米松注射液5 mg,静脉推注,1次/d,阿米替林片25 mg,口服,睡前服用以及氯硝西泮片2 mg,口服,睡前服用辅助镇痛。
入院第7天患者仍诉肩背部及右臂疼痛明显,于浙江大学附属第一医院数字减影血管造影(digital subtraction angiography,DSA)下行小脑延髓池鞘内泵植入术。鞘内泵药物为吗啡注射液50 mg溶于200 mL生理盐水,初始鞘内泵参数为背景剂量(Con)0 mL,加强剂量(Bolus)0.8 mL,锁定时间20 min,并予心电监护,根据具体疼痛情况逐渐调整参数。术后至第8天上午8 :00共按压Blous 15次,有效次数8次,诉按压后疼痛缓解不明显,调整鞘内泵参数,Con 0.3 mL/h,Bolus 1.0 mL,同时将芬太尼透皮贴剂减量至33.6 mg。通过调整鞘内泵参数,静息时NRS评分1分,爆发痛时NRS评分4分,爆发痛次数4次,患者疼痛程度明显改善(表 1)。由于患者为肿瘤晚期,入院第13天死于多器官功能衰竭。
| 时间 | 静息时NRS评分 | 爆发痛NRS评分 | 爆发痛次数 | 吗啡片解救量(mg) | 用药方案 | 换算吗啡量(mg)* | ||
| 芬太尼透皮贴剂剂量 | 辅助用药 | 鞘内泵参数 | ||||||
| 第1天 | 5 | 8 | ≥10 | / | 芬太尼透皮29.4 mg,每72 h 1次,外用 | 曲马多缓释片10 mg,1次/d | / | 140.00 |
| 第2天 | 4 | 7 | 4 | 10 | 芬太尼透皮42.0 mg,每72 h 1次,外用 | 加巴喷丁胶囊600 mg,3次/d+地塞米松针5 mg,静脉推注,1次/d+阿米替林片25 mg,睡前服用+氯硝安定片2 mg,睡前服用 | / | 153.33 |
| 第3天 | 4 | 7 | 4 | 10 | 芬太尼透皮42.0 mg,每72 h 1次,外用 | 加巴喷丁胶囊600 mg,3次/d+地塞米松针5 mg,静脉推注,1次/d+阿米替林片25 mg,睡前服用+氯硝安定片2 mg,睡前服用 | / | 210.00 |
| 第4天 | 4 | 7 | 3 | 10 | 芬太尼透皮42.0 mg,每72 h 1次,外用 | 加巴喷丁胶囊600 mg,3次/d+地塞米松针5 mg,静脉推注,1次/d+阿米替林片25 mg,睡前服用+氯硝安定片2 mg, 睡前服用+酮咯酸氨丁三醇针30 mg/NaCl 100 mL,静脉滴注,3次/d | / | 213.33 |
| 第5天 | 4 | 7 | 4 | 20 | 芬太尼透皮42 mg,每72 h 1次,外用 | 加巴喷丁胶囊600 mg,3次/d+地塞米松针5 mg静脉推注,1次/d+阿米替林片25 mg,睡前服用+氯硝安定片2 mg,睡前服用+酮咯酸氨丁三醇针30 mg/NaCl 100 mL,静脉滴注,3次/d | / | 220.00 |
| 第6天 | 5 | 8 | 3 | 20 | 芬太尼透皮42 mg,每72 h 1次,外用 | 加巴喷丁胶囊600 mg,3次/d+地塞米松针5 mg,静脉推注,1次/d+阿米替林片25 mg,睡前服用+氯硝安定片2 mg,睡前服用+酮咯酸氨丁三醇针30 mg/NaCl 100 mL,静脉滴注,3次/d | / | 226.67 |
| 第7天 | 5 | 8 | 3 | 20 | 芬太尼透皮42 mg,每72 h 1次,外用mL/h, Bolus:0.8 mL | 加巴喷丁胶囊600 mg,3次/d+地塞米松针5 mg,静脉推注,1次/d+阿米替林片25 mg,睡前服用+氯硝安定片2 mg,睡前服用+酮咯酸氨丁三醇针30 mg/NaCl 100 mL,静脉滴注,3次/d | Con:0 | 226.67 |
| 第8天 | 5 | 4 | 8 | / | 芬太尼透皮33.6 mg,每72 h 1次,外用mL/h, Bolus:1.0 mL | 加巴喷丁胶囊600 mg,3次/d+地塞米松针5 mg,静脉推注,1次/d+阿米替林片25 mg,睡前服用+氯硝安定片2 mg,睡前服用+酮咯酸氨丁三醇针30 mg/NaCl 100 mL,静脉滴注,3次/d | Con:0.3 | 201.60 |
| 第9天 | 3 | 7 | 8 | / | 芬太尼透皮33.6 mg,每72 h 1次,外用mL/h, Bolus:1.0 mL | 加巴喷丁胶囊600mg,3次/d+地塞米松针5 mg,静脉推注,1次/d+阿米替林片25 mg,睡前服用+氯硝安定片2 mg,睡前服用+酮咯酸氨丁三醇针30 mg/NaCl 100 mL,静脉滴注,3次/d | Con:0.3 | 162.55 |
| 第10天 | 1 | 6 | 3 | / | 芬太尼透皮33.6 mg,每72 h 1次,外用Bolus:1.0 mL | 加巴喷丁胶囊600 mg,3次/d+地塞米松针5 mg,静脉推注,1次/d+阿米替林片25 mg,睡前服用+氯硝安定片2 mg,睡前服用+酮咯酸氨丁三醇针30 mg/NaCl 100 mL,静脉滴注,3次/d | Con:0.3 mL/h | 162.80 |
| 第11天 | 1 | 5 | 4 | / | 芬太尼透皮25.2 mg,每72 h 1次,外用Bolus:1.0 mL | 加巴喷丁胶囊600 mg,3次/d+地塞米松针5 mg,静脉推注,1次/d+阿米替林片25 mg,睡前服用+氯硝安定片2 mg,睡前服用+酮咯酸氨丁三醇针30 mg/NaCl 100 mL,静脉滴注,3次/d | Con:0.3 mL/h | 122.80 |
| 第12天 | 1 | 4 | 4 | / | 芬太尼透皮25.2 mg,每72 h 1次,外用Bolus:1.0 mL | 加巴喷丁胶囊600 mg,3次/d+地塞米松针5 mg,静脉推注,1次/d+阿米替林片25 mg,睡前服用+氯硝安定片2 mg,睡前服用+酮咯酸氨丁三醇针30 mg/NaCl 100 mL,静脉滴注,3次/d | Con:0.3 mL/h | 122.80 |
| 注 NRS:数字疼痛评分法(numerical rating scale);*换算吗啡量为其他阿片类药物换算成吗啡注射液,换算公式参照NCCN Guidelines:Adult Cancer Pain,Version 2.2019[5] | ||||||||
最新的研究表明,肿瘤治疗后疼痛发生率为39.3%;抗癌治疗期间约为55.0%和66.4%的疼痛发生在肿瘤晚期、转移性或终末期[6],近30%癌痛患者经药物治疗仍不能有效控制疼痛,对治疗产生耐受[3],因此将由肿瘤本身或肿瘤治疗相关因素导致的中、重度疼痛,经过规范化药物治疗1~2周疼痛缓解仍不满意和(或)不良反应不可耐受的疼痛称为难治性癌痛[3]。
完全植入式输注泵多数情况下将药物泵入硬膜外腔或蛛网膜下腔,且有部分学者认为鞘内输注系统必须低于颈部区域[7],然而目前较多的研究表明,小脑延髓池鞘内药物输注系统可有效治疗上颈部和颅面部疼痛[8]。2017年《鞘内给药疼痛管理多学科专家共识》中完全植入式输注泵推荐用于临终死亡或预期寿命较短的患者[3]。本例患者影像学显示,颈部间隙内多个软组织肿块,考虑为肿瘤转移灶(图 1),椎管狭窄,脑脊液回流障碍,因此将导管尖端定位于小脑延髓池。
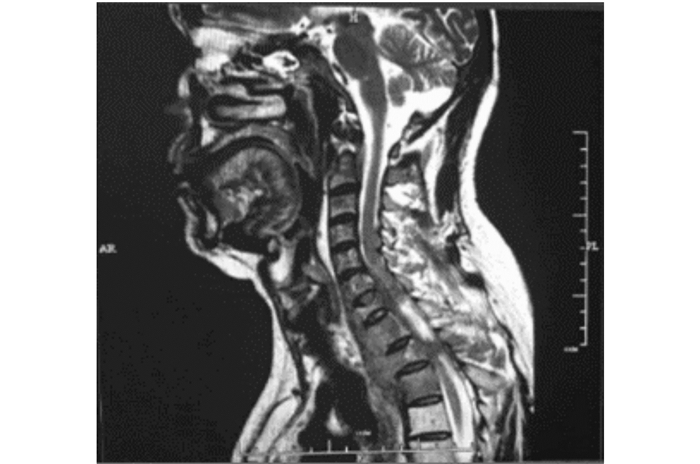
|
| 图 1 螺旋CT增强扫描图像 |
吗啡是美国食品和药物管理局(Food and Drug Administration,FDA)推荐用于完全植入式输注泵的药物之一,鞘内泵给药剂量推荐保守的起始给药剂量,因术前患者芬太尼透皮贴剂42 mg镇痛治疗,故参数持续背景剂量设为0 mL/h,仅设置单次给药量为0.8 mL(0.2 mg吗啡),研究认为小脑延髓池内吗啡最大剂量≤0.5 mg[3],后续鞘内泵参数根据患者的疼痛程度与药物反应进行调整。无持续背景剂量下术后第2天患者爆发痛次数较多且单次给药后疼痛缓解不明显,调整鞘内泵参数,持续背景剂量0.3 mL/h,单次剂量1.0 mL(0.25 mg吗啡),42 mg芬太尼剂量到期后减量至33.6 mg,依据阿片类药物等效剂量以及相关效能换算,吗啡鞘内给药是静脉给药的300倍。在患者疼痛稳定情况下,芬太尼透皮贴剂33.6 mg到期后再减量至25.2 mg。小脑延髓池鞘内泵植入术后患者换算吗啡量逐日减少,疼痛程度较术前明显改善,小脑延髓池鞘内泵植入术不仅降低疼痛程度,而且减少爆发痛次数。
本例患者为临终癌痛患者,通过小脑延髓池鞘内药物输注系统植入术获得较好的镇痛效果。小脑延髓池鞘内给药,量少,高效,按需给药,是治疗颈椎或颅内高位转移合并难治性癌痛的理想手段之一。
| [1] |
Stjernsward J, Colleau SM, Ventafridda V. The World Health Organization Cancer Pain and Palliative Care Program.Past, present, and future[J]. Pain Symptom Manage, 1996, 12(2): 65-72. DOI:10.1016/0885-3924(96)00109-1 |
| [2] |
沈颜, 季敏慧, 藤丹霞. 止痛药联合认知干预对胰腺癌患者术后生活质量的影响[J]. 实用肿瘤杂志, 2017, 32(3): 257-259. |
| [3] |
Timothy R, Deer MD, Jason E, et al. The Polyanalgesic Consensus Conference(PACC):Recommendations on intrathecal drug infusion systems best practices and guidelines[J]. Neuromodulation, 2017, 20(4): 96-132. |
| [4] |
Narva'ez MJ, Galicia Bulnes JM, Montero Elena JM, et al. Programmable pump for the administration of morphine in the cisterna magna. A new approach[J]. Neuromodulation, 2002, 5(3): 145-149. DOI:10.1046/j.1525-1403.2002.02024.x |
| [5] |
Swarm RA, Paice JA, Anghelescu DL, et al. Adult Cancer Pain, Version 2.2019[EB/OL].(2019-03-15)[2019-06-01].http://guide.medlive.cn.
|
| [6] |
van den Beuken-van Everdingen MH, Hochstenbach LM, Joosten EA, et al. Update on prevalence of pain in patients with cancer:systematic review and meta-analysis[J]. Pain Symptom Manage, 2016, 51(6): 1070-1090. DOI:10.1016/j.jpainsymman.2015.12.340 |
| [7] |
Gianino JM, York MM, Paice JA, et al. Quality of life:effect of reduced spasticity from intrathecal baclofen[J]. J Neurosci Nurs, 1998, 30(1): 47-54. DOI:10.1097/01376517-199802000-00006 |
| [8] |
Andersen P, Cohen J, Everts E, et al. Intrathecal narcotics for relief of pain from head and neck cancer[J]. Arch Otolaryngol Head Neck Surg, 1991, 117(11): 1277-1280. DOI:10.1001/archotol.1991.01870230093015 |
 2019, Vol. 34
2019, Vol. 34


