2. 中央民族大学民族学与社会学学院,北京,100081
2. 中央民族大学民族学与社会学学院,北京,100081
2. School of Ethnology and Sociology, Minzu University of China, Beijing, 100081, China
在我国当前面临生育率持续走低、人口老龄化加速的严峻形势下,优化生育政策、提升生育水平已成为国家发展的重大战略关切。第七次全国人口普查数据表明,2020年我国育龄妇女总和生育率为1.3,已经处于较低水平。[1]《中共中央 国务院关于优化生育政策促进人口长期均衡发展的决定》明确指出,要通过完善生育支持政策体系,促进人口结构的长期均衡与社会可持续发展。[2]在这一宏观背景下,生育问题不仅是个人与家庭的选择,更承载着深刻的社会意义。尽管在现代社会生活中,生育日益被视为个人权利的一部分,但对于许多中国夫妇而言,生育仍然普遍被视为婚姻关系的重要目标与自然延续。[3]因此,不孕不育对个人而言,往往构成一场深刻的危机,不仅打破了个人和家庭的生活预期,也在客观上构成了实现国家适度生育水平目标的现实障碍。
伴随我国女性初婚、初育年龄的显著推迟,原发性或继发性不孕症的发生率呈上升趋势。第七次全国人口普查数据显示,2020年我国妇女平均初育年龄已达到27.22 岁,比2010年推迟了0.53岁,比2000年推迟了3.1岁。[1]这一趋势间接催生了对辅助生殖治疗的巨大需求。现有的医学和流行病学研究常常将不孕症作为孤立的生物医学事件来考察,这一视角未能将个体的确诊、治疗经历及巨大的心理社会压力,置于中国特定社会文化背景下夫妻完整的生育历程予以深入理解。[4] 在中国情境下,不孕症女性普遍承受来自家庭期望与社会规范的多重压力。[5]事实上,不孕症绝不仅仅是一项生物医学层面的挑战,在中国特有的重视家庭传承、强调生育责任的文化氛围下,它更是一个交织着复杂生育文化观念、传统性别角色期待、代际压力以及亲密关系互动的重大社会文化议题。
随着辅助生殖治疗在我国的快速发展和广泛应用,不孕症患者在寻求生育希望时有了更多技术选择。然而,不孕症的诊断和治疗过程通常极其漫长且充满高度的不确定性。[3,6]频繁且严苛的医疗检查、持续的月经周期监测、侵入性的医疗程序(如取卵、移植)以及每次治疗结果(如胚胎着床、妊娠成功与否)的巨大不确定性,都给患者及其家庭带来沉重的身体负担和显著的心理压力。有研究发现,辅助生殖治疗过程中的程序操作本身就是心理应激源。[7]此外,治疗过程中难以避免的身体副作用以及在我国自费为主的情况下,尤为突出的高昂治疗费用进一步加剧了患者的焦虑、抑郁等情绪困扰,甚至可能导致治疗中断或家庭经济危机。
在此背景下,医务社会工作者在帮助不孕症患者,特别是女性患者,应对这一复杂、高压且充满不确定性的治疗过程方面,发挥着不可或缺的作用。[3]他们提供的专业支持,尤其是在情绪疏导与心理支持、促进医患沟通、协助理解治疗信息与决策、增强技术使用意愿及应对其潜在社会后果(如污名化、家庭关系紧张)等方面,是提升患者治疗体验、坚持度和心理健康的重要保障。[8]有研究证实,由医务社会工作者主导的身心健康教育和非药物性心理社会干预,能够在短期内有效缓解患者在体外受精等治疗期间的心理压力,显著降低其焦虑和抑郁症状水平。[9–10]
鉴于上述中国人口结构转型的紧迫现实和不孕症带来的多重挑战,本研究将不孕症女性及其伴侣的应对策略视为其应对生育压力这一动态过程的核心组成部分,拟深入探讨在中国情境下,生育压力、夫妻二元应对模式与个体心理健康之间的内在关系。这种基于本土实践的深入理解,不仅有助于我们更全面地把握不孕症对女性患者身心福祉及家庭功能的深远影响,更能构建一套整合医疗与社会心理服务、更全面且连贯的生育健康支持体系,最终提升国民生育健康水平,促进人口长期均衡发展的国家目标。
二、文献回顾与理论假设在临床实践中,医疗团队在关注不孕症患者个体适应的同时,日益重视夫妻在治疗过程中共同应对压力的互动模式,即二元应对。[3]这一概念最早由瑞士心理学家 Guy Bodenmann于20世纪90年代在其系统交互模型(Systemic-Transactional Model, STM)中提出。这一模型为二元应对的相关研究奠定了核心理论基础。后续研究在不孕语境下进一步验证了这一模型的适用性,发现夫妻二元应对在缓冲生育压力、提升生活质量方面发挥了重要作用。[11]STM 强调压力应对是一个双向、动态的互动过程。因此,二元应对是指伴侣双方面对压力事件时,通过认知、情感、行为互动共同应对的过程,核心维度包括压力沟通、支持性应对、共同问题解决、代理应对。[6,12]这一概念标志着相关研究从早期聚焦于个体应对策略,到后来强调伴侣互动模式的重要演变。随着家庭系统理论的兴起[13],学者们认识到压力事件往往影响整个关系系统,进而关注夫妻如何共同处理压力。[14–15]进入21世纪后,大量实证研究验证了积极二元应对在改善心理健康、提升生活质量和关系满意度方面的显著作用,使其成为临床干预(如夫妻治疗、伴侣支持项目)中广泛应用的理论框架。[16-18]近年来,国内在慢性疾病、癌症及不孕症等重大健康压力源领域的二元应对研究上取得了显著进展。[19-21]
在不孕症这一特定情境下,生育压力构成了夫妻双方共同面临的重大挑战。[22–23]根据压力溢出假说与家庭压力理论,个体经历的慢性压力(如反复治疗失败、社会期望压力及经济负担)会不可避免地“溢出”至亲密关系领域,深刻影响伴侣互动质量。[24–25]具体而言,高水平的生育压力可能削弱夫妻沟通效能,导致关于治疗感受、担忧及未来期望的开放式沟通减少或充满冲突与指责;消耗双方情感资源,使其难以有效识别、回应彼此情感需求,削弱其提供或寻求支持的能力;并因性格、应对风格或治疗期望差异引发应对分歧,表现为策略不一致甚至冲突(如一方积极寻求信息,另一方回避讨论)。[26–27]这些压力催生的负面互动模式,正是消极二元应对(如敌意/矛盾、过度保护、保护性缓冲、回避)的典型表现。[28]与之相对,关系促进理论与STM认为,在面对共同压力时,积极二元应对策略(如压力沟通、情感支持、共同问题应对、代理应对)能够发挥关键保护作用。[29]采取积极二元应对策略的夫妇可以通过共同面对困难,增强“我们是一体”的伙伴感和亲密感,巩固关系纽带;通过有效的情感支持与共同分担,直接缓冲个体感知到的压力强度;并通过协作解决问题,促进夫妻的适应性调整。[30]因此,二元应对被广泛认为是生育压力影响个体心理健康的关键中介机制。[11,31]
现有研究为二元应对的中介作用提供了有力支持。有学者指出,在寻求不孕症治疗的女性患者中,精神疾病的发生率较高,广泛性焦虑障碍为23.2%,重度抑郁症为17.0%,这凸显了其心理健康风险。[32]有研究证实,在辅助生殖治疗背景下,积极二元应对策略能有效缓解生育压力,减少由此引发的伴侣冲突(如语言冲突、愤怒情绪),并显著增加夫妻情感联系,提高其心理健康水平。[11,33]相反,消极二元应对策略与更高的抑郁、焦虑症状及更低的关系满意度相关,对双方精神健康产生不利影响。[34]实证结果显示,夫妻二元应对在生育压力与心理健康之间具有显著中介效应,其中消极二元应对的传导路径更为显著。[35]因此,提升夫妻二元应对能力,促进积极应对并减少消极应对,对保护不孕症女性在辅助生殖治疗中的心理健康至关重要。
然而,现有研究存在两个关键局限性,为本研究提供了探索空间。首先,现有研究通常将二元应对策略(无论积极或消极)视为静态、孤立的应对方式,既未能充分将其嵌入“生育压力过程”这一动态连续体中进行考察,也未能充分关注患者/夫妻在此过程中的能动性,即他们如何主动或被动地选择、调整应对策略。例如,不同治疗阶段(如促排—取卵—移植—候诊期)的压力源不断变化,患者是否会在阶段转换中从问题导向转向情绪导向,或由积极求助转为回避沉默?夫妻之间的“应对步调”常不同步(如一方采用积极沟通,另一方选择回避),是否会出现短期缓冲、长期耗竭的动态演变。其次,现有研究尚未充分揭示积极二元应对与消极二元应对之间的内在联系及其联合作用机制。两者并非简单的对立面,而是可能相互影响、此消彼长。例如,长期高压是否首先引发消极互动(如回避、指责),进而抑制积极互动(如支持、合作)的出现,或者积极互动能否有效抑制消极互动的产生,这种复杂的链式关系如何最终影响心理健康,这些问题尚未得到充分验证。
基于上述分析,本研究将不孕症女性及其伴侣的二元应对策略视为其在动态生育压力过程中的关键互动模式,重点考察积极二元应对与消极二元应对之间潜在的链式中介作用。具体研究假设如下。
H1a/b: 生育压力与抑郁/焦虑水平呈显著正相关关系。
H2a/b: 消极二元应对在生育压力与抑郁/焦虑间起中介作用。
H3a/b: 积极二元应对在生育压力与抑郁/焦虑间起中介作用。
H4a/b (链式中介): 生育压力通过增加消极二元应对,进而减少积极二元应对,最终导致更高的抑郁/焦虑水平。
三、数据与测量(一)研究对象与数据收集
2023年5月至2023年6月,在上级主管单位和研究合作单位的共同支持下,本研究团队选取北京市P医院的辅助生殖中心作为调研地点,实地开展实证研究。
根据横断面研究样本量计算公式n=(uα σ/δ)2,本研究设定α=0.05,容许误差δ取2,并依据预试验调查结果中关键指标的测量误差,计算出本研究所需样本量为289例。考虑到10%的脱落率,最终确定本研究的样本量至少为318例。
在实地调查过程中,研究团队向调查对象详细阐明了本项目的目的和内容,在取得调查对象知情同意后当场作答。问卷完成后,研究团队立即对问卷进行审核,并对有大量空缺的问卷进行追访。最终,本研究共回收问卷392份,其中有效问卷374份,有效回收率为95%。
(二)主要变量与测量工具
1. 生育压力
本研究选用了由Glover等人开发的生育压力量表(Fertility Adjustment Scale,FAS)作为评估不孕症患者心理调适状态的标准化测评工具。[36]该量表能够全面、系统地评估患者对不孕症及其治疗后果的心理反应。[3]FAS涵盖了认知、行为和情感三个维度,共包含12个条目,其中条目2、4、6、9、10和12采用反向计分方式。量表采用Likert 6级评分法,总分为所有条目得分的总和。得分越高,表明不孕不育患者的生育压力状态越差;反之,得分越低,表明其生育压力状态越好。此外,该量表的Cronbach’s α系数为0.85,显示出良好的内部一致性,同时其重测信度为0.88,表明量表具有较高的稳定性。
2. 二元应对
二元应对量表(Dyadic Coping Inventory, DCI),由Bodenman等人于2008年开发,用于评估夫妻的二元应对水平。2016年,我国学者徐峰等对量表进行了本土化修订。[37]该量表涵盖压力沟通、支持应对、共同应对、代办应对、消极应对5个维度,共37个条目。采用Likert 5级评分法,其中消极应对为反向计分。总分范围为35分至175分,分数越高表示夫妻间的相互支持行为越多。前4个维度压力沟通、支持应对、共同应对和代办应对的得分越高,说明积极二元应对的程度越高;第5个维度消极应对的得分越高,说明消极二元应对情况越少。该量表在我国文化背景下具有良好的信效度,Cronbach’s α系数为0.849。
3. 心理健康
医院焦虑抑郁量表(Hospital Anxiety and Depression Scale, HADS)是一种在中国临床环境中广泛应用的工具,用于评估患者的焦虑和抑郁症状。[38]该量表共包含14个问题,分为焦虑和抑郁两个子量表,分别包含7个问题,其中5个问题特别关注快乐反应的减少,需要反向赋分。调查对象需根据Likert 4级评分系统,对每个问题进行0分至3分的评分。焦虑和抑郁子量表的总分范围均为0分至21分。根据评分标准,总分≤7分表示无明显的抑郁/焦虑症状,总分≥8分可能表示存在抑郁/焦虑症状,而总分在11分至21分之间则明确表明存在抑郁/焦虑症状。
4. 其他控制变量
在调查中,研究团队还询问了受访者个人及其配偶的年龄、受教育程度、家庭月收入、不孕不育原因、接受治疗时长等问题。
(三)描述性统计
表1展示了受访者在主要变量指标上的基本情况。在心理健康方面,受访者的平均抑郁和焦虑评分分别为7.40分和8.94分。根据HADS的评分标准,本研究中的不孕症女性总体上未表现出明显的抑郁特征,但可能存在一定程度的焦虑症状。在夫妻二元应对方面,受访者的平均得分为132.61分。依据DCI的经验标准,受访者家庭的夫妻二元应对处于较为理想的状态。在生育压力方面,受访者的生育压力平均得分为52.37分。
| 表 1 受访者人口学基本信息 |
表1还呈现了样本群体的基本社会人口学信息。受访者的平均年龄为32.71±4.24岁,其中超过一半(55.10%)的受访者年龄集中在30岁至35岁之间。受访者的受教育程度以本科及以上学历为主,占比为62.10%,其次是大专,占比为26%,高中及以下学历占比为11.80%。在家庭月收入方面,38.70 %的受访者低于1万元,30.80%的在1万元至2万元(不含)之间,20.20%的在2万元至4万元(不含)之间,10.30%的在4万元及以上。在不孕症原因类型
(一)生育压力、二元应对对不孕症女性心理健康的影响
根据上文,本研究分别设立以下模型检验生育压力和夫妻二元应对对于不孕症女性心理健康的影响,并采用OLS进行模型估计。即:
| $ {{\mathrm{PsyHealth}}}_{i}={\beta }_{0}+{\beta }_{1}{{\mathrm{FAS}}}_{i}+{\beta }_{2}{Z}_{i}+{\varepsilon }_{i} $ |
| $ {{\mathrm{PsyHealth}}}_{i}={\beta }_{0}+{\beta }_{1}{{\mathrm{DCI}}}_{i}+{\beta }_{2}{Z}_{i}+{\varepsilon }_{i} $ |
其中,
| 表 2 抑郁和焦虑的回归分析(n=297) |
从表2可以看出,在其他因素不变的情况下,生育压力分别在1%和5%的显著性水平上对不孕症女性的抑郁和焦虑情况产生正向影响(模型1与模型6)。夫妻二元应对在0.1%的显著性水平上对抑郁和焦虑产生负向影响(模型2和模型7)。进一步对比两个变量的系数,发现两者的绝对量十分接近,仅是方向相反。这一现象表明,若仅考虑不孕症女性的生育压力,忽视这一女性群体的夫妻二元应对,则很可能会高估生育压力对于不孕症女性心理健康问题的影响。将夫妻二元应对进一步区分为积极和消极两个维度并分别放入模型中,可以发现消极二元应对对于不孕症女性心理健康的影响程度(模型4和模型9)要高于积极二元应对(模型3和模型8)。将积极和消极二元应对同时放入模型后(模型5和模型10),两者的大小关系并未改变,仅在绝对值上有所减少。这反映了夫妻二元应对内部因子存在密切的相互关系,其中消极二元应对的影响相对较大。积极二元应对与消极二元应对之间的关系与生育压力和不孕症女性心理健康状况之间可能存在一定的链式关系。
本研究还将其他控制变量放入模型,发现所有的控制变量均不具有统计显著性。这可能与本研究所关注的不孕症女性群体一致性程度较高有很大关系。
(二)生育压力通过二元应对影响不孕症女性心理健康的机制验证
本研究采用中介效应方法检验生育压力通过夫妻二元应对这一中介因素对不孕症女性心理健康产生影响的机制。借鉴温忠麟等[39]及温忠麟、叶宝娟[40]的做法,用以下回归方程描述变量之间的关系:
| $ {{\mathrm{PsyHealth}}}_{i}={c}_{0}+{c}_{1}{{\mathrm{FAS}}}_{i}+{c}_{2}{Z}_{i}+{\varepsilon }_{i}\qquad\qquad $ |
| $ {{\mathrm{DCI}}}_{i}={a}_{0}+{a}_{1}{{\mathrm{FAS}}}_{i}+{a}_{2}{Z}_{i}+{\delta }_{i} \qquad\qquad\qquad\;$ |
| $ {{\mathrm{PsyHealth}}}_{i}={b}_{0}+{b}_{1}{{\mathrm{DCI}}}_{i}+c_{1}^{'}{{\mathrm{FAS}}}_{i}+{b}_{2}{Z}_{i}+{\mu }_{i} $ |
其中,
中介效应的检验方法通常包括依次检验法、Sobel 法和Bootstrap 法。前者是一种间接检验中介效应的方法,后两者则直接检验中介效应,其核心是系数乘积的检验。采用依次检验法检验中介效应的判断标准为:因变量对自变量回归,系数
表3 呈现了上述依次检验法对于夫妻二元应对这一中介效应的检验。模型11表明了生育压力对不孕症女性心理健康影响的总效应,并在5%的水平下显著。模型12估计了生育压力对中介变量夫妻二元应对的效应,同样在5%的水平下显著。值得注意的是,这一影响效应的绝对值与总效应十分接近,只是方向相反。这表明夫妻二元应对很可能是一个完全中介角色。模型13估计了不孕症女性生育压力对其心理健康的直接效应。与总效应相比,生育压力的直接影响变得不显著,而中介变量夫妻二元应对的效应与模型12几乎相同。这更加确认了不孕症女性的夫妻二元应对在其生育压力和心理健康影响路径中的完全中介作用。
| 表 3 生育压力、二元应对、抑郁和焦虑中介分析 |
本研究还利用了Bootstrap 法验证了夫妻二元应对的中介作用,具体如表4所示。其中,总效应与直接效应与表3结果完全相同,同时也计算了生育压力对不孕症女性抑郁和焦虑的间接影响得分,分别为0.018(=−0.041*−0.043)和0.017(=−0.041*−0.041),中介效应比例分别为39.1%(=0.018/0.046)和31.5%(=0.017/0.054)。即不孕症女性中三成多的生育压力通过影响其夫妻二元应对最终作用于其心理健康水平。不孕症女性的生育压力、夫妻二元应对及其心理健康水平的影响路径关系如图1所示。
| 表 4 二元应对的中介分析 |

|
图 1 生育压力、二元应对、抑郁和焦虑中介关系 |
(三)二元应对的中介机制
夫妻二元应对是一项包含多项测量维度的综合性指标,不仅关注个体感知积极和消极方面的二元应对,还提供了一个全面的视角来理解夫妻在面对压力时的互动模式。这有助于我们更深入地了解夫妻如何共同应对生育压力,以及这种应对方式如何影响其心理健康。表2表明,在不孕症女性的夫妻二元应对中,积极和消极两种应对之间存在一定的关系,因此在“生育压力—夫妻二元应对—心理健康”这样的完全中介影响路径中很可能存在一种包含上述两种应对的链式中介机制。为了验证这种机制,本研究估计了若干个链式近似不相关回归,进而达到了路径分析的目的。
表5展现了不同链式中介影响路径的Bootstrap检验结果。结果显示,夫妻二元应对的中介作用主要是消极二元应对的中介作用,也就是说生育压力通过影响不孕症女性的消极二元应对来对其抑郁(
| 表 5 生育压力、二元应对、抑郁和焦虑的链式中介效应分析 |
图2呈现了生育压力、消极二元应对、积极二元应对与心理健康之间的影响路径和影响效应。从中可以看出,消极二元应对确实会对积极二元应对产生显著的正向关系,但是这种关系与生育压力对消极二元应对的影响方向相反,消极二元应对削弱了夫妻二元应对的整体中介效应,进而无法对不孕症女性的心理健康产生影响。不孕症女性生育压力的增加,会对夫妻消极二元应对的得分产生负面影响,夫妻消极应对得分的减少(即消极二元应对行为增多)又提升了抑郁和焦虑症状。而生育压力基本上不对夫妻积极二元应对产生影响。
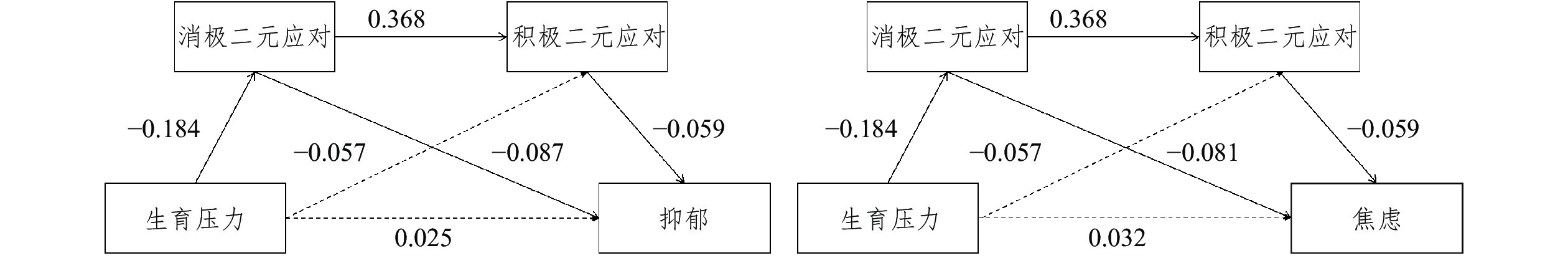
|
图 2 生育压力、二元应对、抑郁和焦虑的链式中介关系 |
本研究将不孕症置于生育历程的动态框架中,重点考察了生育压力、二元应对策略与心理健康之间的复杂关系。研究发现为理解不孕症女性的心理适应机制提供了重要实证依据。首先,本研究明确证实了不孕症女性的生育压力水平与其焦虑和抑郁症状呈显著正相关,即生育压力是引发女性负面情绪的重要风险因素。其次,也是本研究最关键的发现,二元应对策略在生育压力与精神健康之间扮演重要的中介角色。消极二元应对策略(如回避、敌意、过度保护)在生育压力导致焦虑、抑郁的过程中发挥了显著的中介效应;而积极二元应对策略(如共同问题解决、情感支持)的中介效应却未达到统计学显著性。
关于积极二元应对中介效应不显著的结果与部分研究认为其具有普遍保护作用的观点有所不同。[41]笔者认为,这恰恰凸显了在中国特定的社会文化情境下理解不孕症夫妻应对行为的必要性。在以家庭为主导、对生育赋予高度价值且不孕症仍常伴随社会污名的社会环境中,不孕经历对女性而言具有深刻的性别化特征。[42]它不仅威胁到女性的母职角色认同和社会评价,还往往导致更严重的心理负担、自尊受损及社会孤立感。[43]有一种可能的解释是,样本中女性报告的配偶社会支持普遍不足,这可能反映了在高压情境下,夫妻双方普遍缺乏有效运用积极二元应对策略的能力或条件。换言之,积极应对策略的“保护性引擎”在现实压力和文化背景下可能未能有效启动或运行不畅。因此,本研究的发现强化了消极二元应对在不孕症女性心理困扰生成路径中的关键作用机制,也提示在相似文化背景下,识别和干预消极互动模式可能比单纯鼓励积极策略更为紧迫和有效。
因此,未来的生育服务应更加关注如何在澄清消极二元应对策略局限性的同时,进一步鼓励夫妻采用积极的二元应对策略。医务社会工作者在这一过程中起着关键作用。他们应将不孕症视作一个契机,通过有针对性的介入,帮助不孕症女性澄清生育意愿、制定合理的生育规划,并增强婚姻关系的稳定性,从而全面支持其在治疗过程中的心理和社会需求。具体而言,医务社会工作者可以通过帮助不孕症女性在复杂社会关系网络中找到有效的个体和二元应对策略,并通过综合干预措施改善其整体健康和生活质量。
基于医务社会工作的通用过程,笔者总结了医务社会工作者介入辅助生殖治疗的四个阶段,旨在为不孕症女性提供全周期的社会心理服务(见表6)。在初始评估阶段,医务社会工作者通过心理社会评估,全面考察患者的生育愿望、夫妻和家庭关系、不孕症历史以及其他相关压力事件,从而更好地理解并支持患者在治疗过程中的身心反应。[44]这一阶段的目标是为不孕症女性提供个性化的情感支持,并鼓励其伴侣共同参与治疗。在治疗支持阶段,医务社会工作者应在跨专业团队中积极履行协调者的职责,鼓励不孕症女性向配偶和医疗团队表达情绪需求,从而实现以患者为中心的治疗方案和服务计划。治疗后支持阶段的重点在于处理治疗失败所带来的负面情绪,并帮助不孕症女性对短期或长期的无孩婚姻生活做出合理的规划。对于这些治疗失败的夫妻,医务社会工作应从医院延伸到日常生活,关注其长期心理健康和适应状况。当不孕症女性能够有效调适自己的生育期望和情感反应时,她们的整体心理健康状况将得到显著改善。[45]在长期适应阶段,医务社会工作者可以通过促进二元应对水平,链接社区中的优势资源,为不孕症女性提供连续的支持服务和发展服务。
| 表 6 医务社会工作在辅助生殖治疗中的通识路径和干预策略 |
此外,医务社会工作者在生育素养教育中也扮演着关键角色,特别是在提高对生殖健康和生育规划的认知方面。随着越来越多的夫妇推迟生育,许多年轻人对生育能力的真实情况缺乏了解,往往高估自己在较晚年龄成功怀孕的可能性。[46]这不仅影响了个体的生育决策,还可能导致不必要的焦虑和错误期望。医务社会工作者应通过系统的生育素养教育,帮助生育人群获得准确的生殖健康信息,包括生育最佳时间窗口、影响生育的生活方式因素、不孕症预防和辅助生殖治疗过程等方面的教育。同时,医务社会工作者应在社区层面倡导生育规划的重要性,帮助夫妻及早认识到延迟生育可能带来的风险,并根据个人和家庭的生育目标制定合理的生育计划。通过这些教育和倡导工作,社会工作者可以有效减少因缺乏生育知识导致的不孕症发生率,提高整体生育服务的质量和效果。
注释
 ①本研究已获得中央民族大学伦理委员会的审核批准(伦理号:ECMUC2022006CO)。
①本研究已获得中央民族大学伦理委员会的审核批准(伦理号:ECMUC2022006CO)。
| [1] |
国家统计局.第七次全国人口普查主要数据结果新闻发布会答记者问[EB/OL].(2021-05-11). https://www.stats.gov.cn/zt_18555/zdtjgz/zgrkpc/dqcrkpc/ggl/202302/t20230215_1904005.html. 国家统计局.第七次全国人口普查主要数据结果新闻发布会答记者问[EB/OL].(2021-05-11). https://www.stats.gov.cn/zt_18555/zdtjgz/zgrkpc/dqcrkpc/ggl/202302/t20230215_1904005.html. |
| [2] |
中共中央 国务院关于优化生育政策促进人口长期均衡发展的决定[N]. 工人日报, 2021-07-21(1). 中共中央 国务院关于优化生育政策促进人口长期均衡发展的决定[N]. 工人日报, 2021-07-21(1). |
| [3] |
胡舒楠, 韩叶芬, 黎凤民, 等. 二元应对在不孕症中的应用进展[J]. 广西医学, 2020(9): 1142-1145. DOI:10.11675/j.issn.0253-4304.2020.09.22 |
| [4] |
YAO H, CHAN C H Y, CHAN C L W. Childbearing importance: a qualitative study of women with infertility in China[J]. Research in nursing & health, 2018, 41: 69-77. |
| [5] |
LUO X, et al. The stigma and infertility-related stress of Chinese infertile women[J]. BMC women’s health, 2024, 24: 1117. |
| [6] |
BODENMANN G. A systemic-transactional conceptualization of stress and coping in couples[J]. Swiss journal of psychology/Schweizerische zeitschrift für psychologie/Revue suisse de psychologie, 1995, 54: 34-49. |
| [7] |
JIANG L, ZENG T, WU M, et al. Infertility psychological distress in women undergoing assisted reproductive treatment: a grounded theory study[J]. Journal of clinical nursing, 2024, 33(9): 3642-3658. DOI:10.1111/jocn.17195 |
| [8] |
XIE Y, REN Y, NIU C, et al. The impact of stigma on mental health and quality of life of infertile women: a systematic review[J]. Frontiers in psychology, 2023. DOI:10.3389/fpsyg.2022.1093459 |
| [9] |
CHAN C H, NG E H, CHAN C L, et al. Effectiveness of psychosocial group intervention for reducing anxiety in women undergoing in vitro fertilization: a randomized controlled study[J]. Fertility and sterility, 2006, 85(2): 339-346. DOI:10.1016/j.fertnstert.2005.07.1310 |
| [10] |
DUBE L, BRIGHT K, HAYDEN K A, et al. Efficacy of psychological interventions for mental health and pregnancy rates among individuals with infertility: a systematic review and meta-analysis[J]. Human reproduction update, 2023, 29(1): 71-94. DOI:10.1093/humupd/dmac034 |
| [11] |
TANG N, PEI M, LIU H, et al. Infertility-related stress and dyadic coping as predictors of quality of life: gender differences among couples with infertility issues[J]. International journal of women’s health, 2024, 16: 1265-1276. DOI:10.2147/IJWH.S469513 |
| [12] |
BODENMANN G. Dyadic coping and its significance for marital functioning[M]//REVENSON T A, KAYSER K, BODENMANN G. Couples coping with stress: emerging perspectives on dyadic coping. American psychological association, 2005. DOI: 10.1037/11031-002.
|
| [13] |
BODENMANN G. Dyadic coping and the significance of this concept for prevention and therapy[J]. Zeitschrift für gesundheitspsychologie, 2008, 16(3): 108-111. |
| [14] |
OLSON D H. Circumplex model of marital and family systems[J]. Journal of family therapy, 2000, 22(2): 144-167. DOI:10.1111/1467-6427.00144 |
| [15] |
RANDALL A K, BODENMANN G. Stress and its associations with relationship satisfaction[J]. Current opinion in psychology, 2017, 13: 96-106. |
| [16] |
BODENMANN G, PIHET S, KAYSER K. The relationship between dyadic coping and marital quality: a 2-year longitudinal study[J]. Journal of family psychology, 2006, 20(3): 485. DOI:10.1037/0893-3200.20.3.485 |
| [17] |
BODENMANN G, MEUWLY N, KAYSER K. Two conceptualizations of dyadic coping and their potential for predicting relationship quality and individual well-being[J]. European psychologist, 2011, 16(4): 255-266. DOI:10.1027/1016-9040/a000068 |
| [18] |
BERG C A, UPCHURCH R. A developmental-contextual model of couples coping with chronic illness across the adult life span[J]. Psychological bulletin, 2007, 133(6): 920-954. DOI:10.1037/0033-2909.133.6.920 |
| [19] |
丁春戈, 梅永霞, 林蓓蕾, 等. 二元应对在慢性病患者及其配偶中的应用进展[J]. 中华护理杂志, 2018(5): 626-630. |
| [20] |
蔡婷婷, 袁长蓉. 乳腺癌病人及其配偶二元应对研究进展[J]. 护理研究, 2020(22): 3990-3995. DOI:10.12102/j.issn.1009-6493.2020.22.009 |
| [21] |
奚慧琴, 田梅梅, 谢雷, 等. 不孕(育)症夫妻二元应对异质性研究及相关因素分析[J]. 上海交通大学学报 (医学版), 2024(6): 746-754. DOI:10.3969/j.issn.1674-8115.2024.06.010 |
| [22] |
WISCHMANN T, SCHERG H, STROWITZKI T, et al. Psychosocial characteristics of women and men attending infertility counselling[J]. Human reproduction, 2009, 24(2): 378-385. DOI:10.1093/humrep/den401 |
| [23] |
GREIL A L, SLAUSON-BLEVINS K, MCQUILLAN J. The experience of infertility: a review of recent literature[J]. Sociology of health & illness, 2010, 32(1): 140-162. |
| [24] |
NEFF L A, KARNEY B R. Stress and reactivity to daily relationship experiences: how stress hinders adaptive processes in marriage[J]. Journal of personality and social psychology, 2009, 97(3): 435. DOI:10.1037/a0015663 |
| [25] |
MCCUBBIN H I, PATTERSON J M. The family stress process: the Double ABCX Model of adjustment and adaptation[J]. Marriage & family review, 1983, 6(1-2): 7-37. |
| [26] |
JORDAN C, REVENSON T A. Gender differences in coping with infertility: a meta-analysis[J]. Journal of behavioral medicine, 1999, 22: 341-358. DOI:10.1023/A:1018774019232 |
| [27] |
PETERSON B D, NEWTON C R, ROSEN K H, et al. Coping processes of couples experiencing infertility[J]. Family relations, 2006, 55(2): 227-239. DOI:10.1111/j.1741-3729.2006.00372.x |
| [28] |
BADR H, CARMACK C L, KASHY D A, et al. Dyadic coping in metastatic breast cancer[J]. Health psychology, 2010, 29(2): 169. DOI:10.1037/a0018165 |
| [29] |
BODENMANN G, RANDALL A K, FALCONIER M K. Coping in couples: the systemic transactional model (STM)[M]//FALCONIER M K, RANDALL A K, BODENMANN G. Couples coping with stress. London: Routledge, 2016: 5-22.
|
| [30] |
MARTINS M V, PETERSON B D, ALMEIDA V, et al. Dyadic dynamics of perceived social support in couples facing infertility[J]. Human reproduction, 2014, 29(1): 83-89. DOI:10.1093/humrep/det403 |
| [31] |
JING X, GU W, ZHANG L, et al. Coping strategies mediate the association between stigma and fertility quality of life in infertile women undergoing in vitro fertilization-embryo transfer[J]. BMC women’s health, 2021, 21: 386. DOI:10.1186/s12905-021-01525-9 |
| [32] |
CHEN T H, CHANG S P, TSAI C F, et al. Prevalence of depressive and anxiety disorders in an assisted reproductive technique clinic[J]. Human reproduction, 2004, 19(10): 2313-2318. DOI:10.1093/humrep/deh414 |
| [33] |
EL AMIRI S, ROSEN N O, et al. Dyadic coping and sexual well-being in couples seeking assisted reproductive technology[J]. Family relations, 2023, 72(5): 3134-3151. DOI:10.1111/fare.12874 |
| [34] |
FALCONIER M K, KUHN R. Dyadic coping in couples: a conceptual integration and a review of the empirical literature[J]. Frontiers in psychology, 2019, 10: 571. DOI:10.3389/fpsyg.2019.00571 |
| [35] |
SONG X R, ZHAO J, XIAO Z N, et al. The actor-partner interdependence model of fertility stress and marital quality among couples undergoing in vitro fertilization and embryo transfer: the mediating role of dyadic coping[J]. Stress and health, 2024, 40(6): e3483. |
| [36] |
GLOVER L, HUNTER M, RICHARDS J M, et al. Development of the fertility adjustment scale[J]. Fertility and sterility, 1999, 72(4): 623-630. |
| [37] |
XU F, HILPERT P, RANDALL AK, et al. Validation of the dyadic coping inventory with Chinese couples: factorial structure, measurement invariance, and construct validity[J]. Psychol assess. 2016, 28(8). DOI: 10.1037/pas0000329.
|
| [38] |
BJELLAND I, DAHL A A, TANGEN T, et al. The validity of the hospital anxiety and depression scale: an updated literature review[J]. Journal of psychosomatic research, 2002,52(2), 69–77.
|
| [39] |
温忠麟, 张 雷, 侯杰泰, 等. 中介效应检验程序及其应用[J]. 心理学报, 2004, 5: 614-620. |
| [40] |
温忠麟, 叶宝娟. 中介效应分析: 方法和模型发展[J]. 心理科学进展, 2014(5): 731-745. DOI:10.3724/SP.J.1042.2014.00731 |
| [41] |
MEIER C, BODENMANN G, MÖRGELI H, et al. Dyadic coping, quality of life, and psychological distress among chronic obstructive pulmonary disease patients and their partners[J]. International journal of chronic obstructive pulmonary disease, 2011, 6: 583-596. |
| [42] |
GREIL A, MCQUILLAN J, SLAUSON-BLEVINS K. The social construction of infertility[J]. Sociology compass, 2011, 5(8): 736-746. DOI:10.1111/j.1751-9020.2011.00397.x |
| [43] |
ULRICH M, WEATHERALL A. Motherhood and infertility: viewing motherhood through the lens of infertility[J]. Feminism & psychology, 2000, 10(3): 323-336. |
| [44] |
汪敏娴, 牛志宏, 杨伟国. 公立医院内社会工作介入的时机和方式研究——以女性不孕症患者的管理为例[J]. 中国医院管理, 2019(12): 85-87. |
| [45] |
BENYAMINI Y, GOZLAN M, KOKIA E. Women’s and men’s perceptions of infertility and their associations with psychological adjustment: a dyadic approach[J]. British journal of health psychology, 2009, 14(1): 1-16. DOI:10.1348/135910708X279288 |
| [46] |
SCHMIDT L, SOBOTKA T, BENTZEN J G, et al. Demographic and medical consequences of the postponement of parenthood[J]. Human reproduction update, 2012, 18(1): 29-43. DOI:10.1093/humupd/dmr040 |
 2026, Vol. 26
2026, Vol. 26