1947年Melnick从排入纽约市河流的污水中检出脊髓灰质炎病毒,并认为他与当时该地脊髓灰质炎的流行有关[1-4]。此后,随着环境病毒学的发展,饮用水中病毒污染以及由其导致的介水传染病的暴发流行逐渐被人们重视。饮用水污染的病毒种类很多,可导致暴发流行且研究较多的如:小核糖核酸病毒科肠道病毒属的脊髓灰质炎病毒(Poliovirus)、柯萨奇病毒(Coxsackie virus)、艾柯病毒(Echo virus)、其他肠道病毒(Enterovirus)和肝病毒属的甲型肝炎病毒(Hepatitis A virus),腺病毒科的腺病毒(Adenovirus),杯状病毒科的扎幌病毒(Sapovirus)、诺如病毒(Norovirus),星状病毒科的星状病毒(Astrovirus),呼肠病毒科的轮状病毒(Rotavirus)等[3, 5],这些病毒主要来自人畜肠道粪便,因此又统称为肠道病毒,可通过污水、地表径流和固体生活垃圾等进入地表水和地下水体[6-7](图 1)。
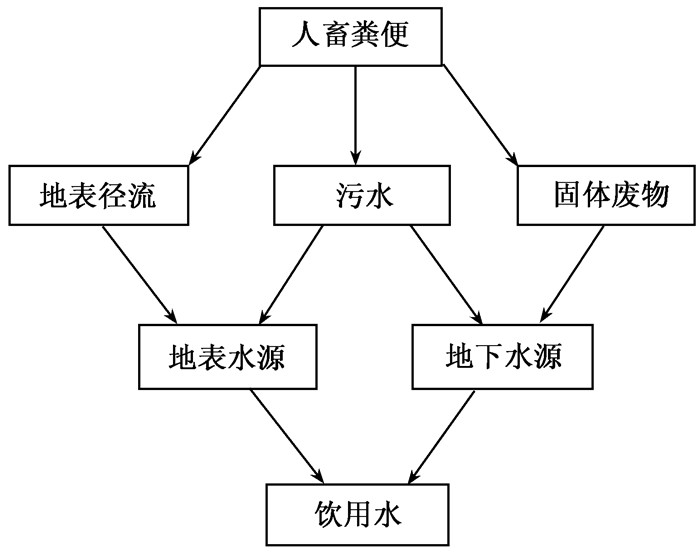
|
| 图 1 饮用水中病毒污染途径 |
污水中病毒的含量非常高,并且不同地区不同季节污水中的病毒含量变化也很大,主要受当地社会经济发展水平和卫生水平以及疾病流行情况等因素影响。据报道,上世纪七八十年代美国家庭污水含病毒约7000 PFU/L(PFU,plaque forming unit,空斑形成单位)[7],最高可达109 PFU/L[8]。英国某原污水中检出肠道病毒数量为57500 PFU/L,样品阳性检出率为80%[9-10]。我国高碑店污水系统原污水肠道病毒58 PFU/L[11],深圳市龙岗区污水和河水肠道病毒的阳性率为82.22%[12]。西安市3个污水厂肠道病毒原水和二级出水中呈较高浓度,约分布在(102~105)copies/mL,且常规二级处理效果不明显[13]。由于多种因素的影响,当前的污水处理工艺并不能完全清除病毒的污染,甚至有些地区的污水未经任何处理直接排入自然水体,导致地表水和底泥的病毒污染,进而通过地表和土壤迁移至地下水[14]。研究表明,世界各地地表水和地下水均受到不同程度的肠道病毒污染(表 1)。
| 地点 | 水体类型 | 病毒污染情况 | 检测方法 | 参考文献 |
| 法国3条河 | 地表水 | 腺病毒(75%) | RT-PCR | Jacob, P5[15].2015 |
| 法国摩泽尔河 | 地表水 | 肠道病毒属(13%),诺如病毒(27%) | RT-PCR | Skraber S [16], 2004 |
| 芬兰7个湖和15条河 | 地表水 | 诺如病毒(9.4%) | RT-PCR | Ari H [17], 2004 |
| 西班牙 | 地表水 | 肠道病毒(74.6%,0~10.4 PFU/L) | BGM细胞培养 | Costán-Longares A [18], 2008 |
| 挪威 | 地表水 | 肠道病毒(90.4%) | RT-qPCR | Grndahl-Rosado RC [19], 2014 |
| 美国密西西比河 | 地表水 | 肠道病毒(83%) | RT-PCR | Borchardt MA [20], 2004 |
| 美国某市政水井 | 地下水 | 肠道病毒(50%) | RT-PCR | Borchardt MA [20], 2004 |
| 美国家用水井 | 地下水 | 肠道病毒(8%) | RT-PCR | Borchardt MA [21], 2003 |
| 韩国京畿道4条河流 | 地表水 | 腺病毒(77.6%),肠道病毒(55.2%),呼肠病毒(20.7%) | RT-PCR | Lee, C [22],2008 |
| 中国武汉东湖 | 地表水 | 肠道病毒(60%,0~167.5 PFU/L) | BGM细胞培养 | 张楚瑜[23],1991 |
| 中国北京某水库 | 地表水 | 肠道病毒(0~1.77 PFU/L) | BGM细胞培养 | 方肇寅[24],1992 |
| 中国长江武汉段 | 地表水 | 腺病毒(100%),轮状病毒(100%),肠道病毒(46%) | RT-qPCR | 叶晓燕[25],2012 |
1.2 生活饮用水肠道病毒污染状况
作为饮用水水源的地表水和地下水均可受到不同程度粪便导致的肠道病毒污染(表 1),且病毒在水中可存活较长时间,对水体环境及饮用水消毒剂比肠道细菌有更强的抗力[1],感染剂量低,饮用水病毒污染导致介水传播的风险不容忽视。对受到粪便污染的饮用水进行化学消毒,总体上能降低介水传播疾病的风险,但是这并不足以保证饮用水病毒学的安全。在某些发展中国家和中国广大农村地区,存在很多中型或小型集中式供水系统,有些供水系统采用深层地下水为水源,有更多采用地表水或浅层地下水为饮用水水源,这些供水系统可能存在设计上的缺陷、消毒设施不健全以及消毒设施使用不当等问题。即使是在发达国家和中国大部分城市,供水系统比较完善,消毒也比较规范,对饮用水病毒污染导致介水传播的疾病风险也逐渐引起关注,比如强降雨导致的水源水短时间内污染加重,底泥中病毒重新进入水源水体等。
大多数病原微生物不能在水体环境中无限期存活,病毒虽然不像某些细菌一样可以在水体环境中增殖,但大多在水体环境和底泥中比细菌的存活时间更长,肠道细菌一般可以存活几周,而肠道病毒往往可以存活数周到数月。
病毒颗粒较小,腺病毒直径约80 nm,杯状病毒直径(35~40) nm,肠道病毒最小,直径仅(20~30) nm,物理方法如过滤很难将其完全去除。饮用水病毒消毒效果影响因素很多,在有机物和颗粒物存在时能保护病原体免受消毒剂的作用,某些病毒相对于细菌和寄生虫来说对消毒的敏感性差[26],例如肠道病毒对化学消毒的抵抗力强于大肠菌群,腺病毒对紫外不是很敏感等。肠道病毒在常规剂量条件下通常30 min内才可杀灭99%,细菌通常在1 min内即可杀灭99%,因此在自来水中也常能检出病毒[5]。
由于水源类型和水质、饮用水处理措施、采样量、检测目标病毒的种类以及病毒富集浓缩和检测方法的不同,全球各地报道的自来水中病毒检出率也有很大差别(表 2),并有多项研究表明在出厂水细菌学指标和消毒剂余量均符合标准要求时,病毒或病毒核酸仍然能够检出[27-29]。需要指出的是,对经消毒处理后的自来水进行检测,不同检测方法各有优缺点,并且病毒检测结果阳性所反映的公共卫生学意义也有所差别。传统细胞培养法检测水体环境中的病毒,阳性结果能够反应病毒活性或感染性,而基于病毒核酸扩增方法如聚合酶链式反应(polymerase chain reaction,PCR)、逆转录PCR(reverse transcription-PCR,RT-PCR)、巢式PCR(nested PCR)、多重PCR(multiplex PCR)、实时荧光定量PCR(quantitative real-time PCR,qPCR)或RT-qPCR等,虽然使水环境中病毒检测灵敏度大幅改进,特别是qPCR或RT-qPCR方法提供了可定量的、快速的、高灵敏度和可重复性的水环境病毒定量检测方法,极大地提高了对水中病毒的快速定量检测能力。然而,基于病毒核酸扩增的方法不能区分病毒的感染性,阳性结果不一定对公众健康构成威胁[48]。细胞培养联合PCR检测方法(integrated cell culture PCR,ICC-PCR)[30-31]可检测病毒的感染性,但该方法需首先需进行细胞培养,增加了操作的复杂性,并且对许多无法通过细胞培养检测的病毒仍然不适用。
| 地点 | 检测方法 | 病毒污染情况 | 参考文献 |
| 韩国3座城市水厂自来水 | ICC-PCR | 肠道病毒(47.8%),腺病毒(39.1%) | Lee[32],2002 |
| 南非某城市水厂自来水 | ICC-PCR | 肠道病毒(11%~16%) | J.C Vivier [27],2004 |
| 新西兰某水厂自来水 | ICC-PCR | 腺病毒(8%~36%) | Dong[33],2010 |
| 中国武汉东湖水厂自来水 | 细胞培养 | 病毒(35%,柯萨奇B组病毒、腺病毒和脊髓灰质炎病毒),病毒滴度6.7(0~78) PFU/L | 张楚瑜[23],1991 |
| 中国连云港市2座水厂自来水 | ICC-PCR | 肠道病毒(33%) | 郭仁友[28],1997 |
| 中国北方某市主要自来水厂9处出厂水和11处末梢水 | RT-PCR | 轮状病毒(100%) | 程莉[29],2007 |
| 中国武汉长江3座水厂出厂水 | RT-qPCR | 病毒(100%),包括腺病毒、轮状病毒和肠道病毒 | 叶晓燕[25],2012 |
1.3 生活饮用水肠道病毒污染的危害
WHO和联合国儿童基金会(united nations international children's emergency fund,UNICEF)报告显示[4],2012年全球近25%的人口(18亿人)生活饮用水水源受到粪便污染,对公众健康的影响非常惊人。因受到细菌、原生动物和病毒等污染,以及卫生设施不足和卫生条件较差,不安全的饮用水可以导致人类的各种疾病,特别是肠胃炎,据报道全球有90%的腹泻死亡与此有关,更是导致5岁以下儿童死亡的第二位原因,2012年全球有120万儿童因此死亡[4]。
众所周知,生活饮用水细菌污染是介水传播疾病尤其是腹泻的主要原因,但生活饮用水病毒污染对人类健康的影响还未引起足够的重视。如前所述,饮用水污染病毒种类众多,大多可导致胃肠炎,引起腹泻以及其他症状,包括腹部绞痛、呕吐和发热,虽然病毒性胃肠炎大多为自限性疾病,症状较轻,但是对5岁以下儿童、老年人、孕妇和免疫缺陷病人危害较大,是病死的重要原因。饮用水污染病毒也可能导致更严重的疾病,包括脑炎、脑膜炎、病毒性心肌炎、病毒性肝炎(甲型和戊型肝炎病毒)以及癌症[5]。饮用水病毒污染主要通过饮用被污染饮用水导致疾病传播,其他传播途径导致疾病发生的风险也不容忽视,比如腺病毒、肠道病毒和诺如病毒也可通过吸入气溶胶而导致感染[5]。
病毒导致感染的剂量非常低,暴露于1个轮状病毒颗粒感染的概率为31%[34],肠道病毒通常仅需(1~102)个病毒颗粒即可导致感染,较细菌低(10~10000) 倍[5, 35]。因此,有评估认为,假设1个病毒就会导致感染,某社区饮用水供应量每天1900 t(0.2%的被人饮用),病毒含量为1 PFU/190 L,感染率为30%,那么每天将有600人被感染[7]。确切的介水病毒感染风险很难定量,但饮用水病毒污染导致的介水传播疾病暴发案例很多。1955年—1956年印度新德里因集中式供水水源受污染,导致大规模戊型肝炎暴发流行,仅黄疸患者就有29300人,而该集中式供水余氯量和细菌学指标均符合饮用水卫生标准。自1920年开始,美国就开始了介水疾病和暴发数据的收集,1971年起介水疾病和暴发监测系统由美国疾病预防控制中心负责运行,从1971—2006年共报告780次介水疾病的暴发,其中64(8.2%)次16 728个病例由病毒导致,包括甲型肝炎病毒、诺如病毒和轮状病毒,而不明具体原因的348 (44.6%)次[36];2011—2012年共报告32次介水疾病暴发,其中2(6.3%)次138(32%)个病例由病毒导致[37]。1974—2001年加拿大共报告288次介水疾病的暴发,其中24(8.3%)次由病毒导致,包括甲型肝炎病毒、诺如病毒和轮状病毒,不明具体原因的134(46.5%)次[38]。根据欧盟环境与健康信息系统14个国家的数据[2],2000—2007年共报告148起肠道病毒引起的介水传播疾病暴发,占总的介水传播疾病暴发的42%,其中136起由饮用水污染导致,12起由污染的娱乐用水导致。我国虽没有专门的介水疾病监测系统,但通过疾病监测信息报告管理系统和突发公共卫生事件报告管理信息系统,也能及时发现介水传播疾病暴发疫情,随着病毒检测技术的提高,因病毒导致的暴发疫情报道逐渐增多。2004年,四川某地因饮用水甲肝病毒污染,123名学生患病[39]。2006年3月,湖南某乡镇小学因饮用水污染暴发甲肝疫情,52名学生患病[40]。2007年和2010年在广东分别报道一起因小型集中式供水系统消毒措施不严格,导致诺如病毒暴发疫情,患者均超过400人[41-42]。2009年9月,广东某农村中学因自备水井受诺如病毒污染,导致108名师生患病,症状包括腹泻(100%)、腹痛(82%)、呕吐(72%)、恶心(61%)和发热(38%),在对水井采取消毒措施2天之后,再无新发病例[43-44]。2014年,山东某学校因直接饮用水诺如病毒污染,导致数百人发生腹泻和呕吐[45]。
但是这些报道的数据可能大大低估了介水肠道病毒感染和暴发的真实情况,有时低水平、潜在重复的污染可能会导致大规模的人群感染,但是呈散发性,隐性感染者和轻症患者较多,且病程较短或具有自限性,或因技术原因缺乏实验室诊断数据等原因,公共卫生部门未必认为与被污染的饮用水水源有关。据估算,不包括非公共供水系统和瓶装水,美国每年因公共供水系统污染导致的急性胃肠炎患者在(430~3 280) 万人,介水肠道病毒污染导致的感染和暴发数量占很大比重[46]。
2 饮用水病毒学评价指标和标准要求 2.1 饮用水细菌学评价指标现状和缺陷指示微生物(indicator organism)是指一种微生物,通过对其检出情况、状态和或数量来反应水体所有病原微生物污染状况及安全性。饮用水指示微生物可应用于公众健康影响评价的各个方面,包括潜在危害评价、暴露评价、污染源认定和改进措施效果评估等。最理想的指标微生物或其属性,取决于他们在哪些方面应用[47]。美国在一个世纪之前,即开始采用大肠菌群指标作为饮用水源肠道病原细菌污染的指示菌,在随后的几十年里,大肠菌群作为主要的细菌指标,在美国和西方发达国家被广泛采用并不断发展。目前国内外采用的细菌学指标包括细菌菌落总数(bacteria count or 37℃ heterotrophic plate count)、22℃细菌菌落总数(22℃ heterotrophic plate count)、总大肠菌群(total coliforms)、耐热大肠菌群(fecal coliforms)、大肠埃希菌、肠球菌、假单胞菌和军团菌等。
细菌指标的使用,在降低人类介水传播疾病、保护人群健康中发挥了重要作用。但是,介水传播疾病仍然时有暴发,并且许多病因不明。流行病家们普遍认为,还有大量的介水传播疾病暴发未被发现或未报道。某些疾病暴发的流行病学调查显示,在供水系统内大肠菌群合格时,仍然发生了病毒导致的介水传播疾病的暴发。相反地,在某些供水系统内大肠菌群阳性时,却没有相应的公众健康问题出现[48-49]。另外,1971年以来美国有一半的介水疾病的暴发与未处理的地下水有关,然而大多数地下水含有肠道病毒,细菌指标却未检出[50]。因此,随着水环境微生物(特别是病毒和原虫)检测和鉴定新技术的持续快速发展,以及人类对水环境病原微生物来源、生理和生态学多样性理解不断深入,细菌指标已不像我们原来认为的那样,能够对人们提供全面的保护,大肠菌群可能已不再是保护公众健康的最佳指示微生物[47]。因为,一方面,研究发现水体环境的细菌学水平和病毒污染程度之间无明显相关性[51],另一方面,细菌对外环境压力和消毒处理过程的反应也明显与病毒不同。许多病毒比大肠菌群有更强的对环境适应性、生存能力和对消毒剂的抵抗力,使用大肠菌群作为病毒的评价指标具有较高的风险。大肠菌群的存在仍然可以作为粪便污染的迹象,但大肠菌群合格已不能再被视为无其他病原微生物污染[52]。
2.2 饮用水病毒学评价指标自然水体环境中病毒种类繁多,且浓缩、分离和培养困难,方法繁琐,耗费巨大,不可能进行全部的监测和评价,有必要对生活饮用水微生物评价指标进行重新评估,建立病毒评价指标和检测方法,选择具有代表性的指示病毒,来监测水源水、出厂水和末梢水的病毒学安全性,评价饮用水处理设施和方法对病毒的处理效果。
早在1984年,Stefler在Bonde的指示微生物要求的基础上提出了理想的指示病毒应该具备的要求[53-54]:① 存在于含有目标病毒的水源水中,在数量上超过目标病毒;② 存活时间和生长特性与目标病毒相似;③ 指示病毒与目标病毒在水体中具有相同的出现几率,检测指示病毒能够预测目标病毒;④ 不具有致病性,且易于定量检测,适用于各种类型的水体,无假阳性结果;⑤ 与目标病原体比较,指示病毒对外环境和消毒剂的抗性相似或更强。目前仍没有完全满足以上标准的病毒指示物,研究较多的主要为肠道病毒(脊髓灰质炎病毒疫苗株)和大肠杆菌噬菌体两种[3, 55]。
肠道病毒属为单股正链RNA病毒,属于微小核糖核酸(RNA)病毒科,有70余个血清型可感染人,包括脊髓灰质炎病毒1~3型,柯萨奇病毒A型(A1~A22,A24型)、柯萨奇病毒B型(B1~B6型)、艾柯病毒(1~7,9,11~27,29~33型)和肠道病毒(EV68~EV73,EV79~EV101型)[5, 56]。2015年,国际病毒分类委员会(the international committee on taxonomy of viruses,ICTV)基于目前的分子分型分类法将人类肠道病毒分为7型,分别是肠道病毒A、B、C、D、E、F、G、H和J型[56]。这些病毒统称为肠道病毒,肠道病毒是已知的最小的病毒之一,无包膜,含单链RNA基因组,衣壳呈二十面体对称,直径(20~30) nm。
肠道病毒是世界上最常见的感染人类的病毒之一,感染患者可通过粪便排出大量的肠道病毒,并通过污水、地表径流和固体生活垃圾等进入地表水和地下水体,并可在符合水处理、消毒和常规指示生物标准的饮用水里检出[5, 28, 57]。脊髓灰质炎病毒是肠道病毒的典型代表,脊髓灰质炎病毒Ⅰ型疫苗株一直作为评价化学消毒剂对病毒杀灭效果的指标微生物[58-59],如美国材料与试验协会(ASTM)、加拿大通用标准委员会(CGSB)、欧洲标准化委员会技术委员会216(CEN/TC216) 和我国的《消毒技术规范》(2002年版)等相关实验方法均要求使用脊灰病毒疫苗株来评价化学消毒剂杀灭病毒性病原体的能力。由于减毒活疫苗的广泛应用,脊髓灰质炎病毒疫苗株在天然水体中普遍存在,且该病毒不具有致病性,对常用化学消毒剂的抗力比细菌繁殖体强,可作为水体受病毒污染的指示病毒,或作为饮用水病毒消毒效果评价指标微生物[3]。
早在上世纪70年代Mary等[60]就提出用噬菌体作为污水病毒污染的指标,从此开始了利用噬菌体评价污水和饮用水病毒污染状况以及作为模式生物评价污水和饮用水肠道病毒处理效果的研究[61]。噬菌体越来越多的被用于确认水体中人类粪便污染存在的一个指标,已被证明比大肠菌群与水体各种病原存在相关性更高[62]。噬菌体是以细菌细胞为宿主进行复制的病毒,其中大肠杆菌噬菌体以大肠杆菌等作为宿主菌,并被人和其他哺乳动物随粪便排出。满足多种理想指标的要求,一些大肠杆菌噬菌体形态、结构、组成、生物学特性与人类肠道病毒相似,随粪便排出,数目众多,在污水和其他水体环境中比肠道病毒的数量更高,对外界环境和消毒剂的抵抗力与肠道病毒相似或更强,无致病性,培养计数方法较简单、快速,在环境样品中比人类致病病毒更容易和快速地检测到。因此,大肠杆菌噬菌体可作为评估水体粪便和肠道病毒污染及评价水处理工艺和消毒过程敏感性的指示微生物。WHO推荐体细胞噬菌体(Somatic coliphages)和F-特异性噬菌体(Male-specific RNA coliphages or F+ RNA phages)作为评价水源污染和饮用水处理过程中病毒杀灭效率的指示微生物物[3, 62]。
体细胞噬菌体是一类通过细胞壁受体(如脂多糖)感染大肠杆菌宿主菌的DNA病毒[63],在哺乳类动物胃肠道内和在水体环境中均能复制。体细胞噬菌体种类众多,包括微噬菌体科(Microviridae)、肌尾噬菌体科(Myoviridae)、长尾噬菌体科(Siphoviridae)和短尾噬菌体科(Podoviridae)4个科,每个科又包括多个属。其中,微噬菌体科属于单链DNA病毒(Ph1X174),其余肌尾噬菌体科、长尾噬菌体科和短尾噬菌体科3个科的噬菌体均为双链DNA病毒,代表噬菌体分别如T4噬菌体、T1噬菌体和T7噬菌体。不同科和属的体细胞噬菌体在水体环境中的生存能力和抵抗力可能是不同的,但普遍比F+特异性噬菌体(MS2和f2) 对消毒因子的抗力低。该类噬菌体在污水中普遍存在,数量多并且容易定量测定,可作为自然水体水中粪便污染和肠道病毒污染的指示物[64]。
F-特异性噬菌体通过F+性菌毛感染其宿主菌,只有携带(F+)质粒的细菌才会产生F-菌毛,由于F-菌毛只有在30℃以上的条件下,在细菌繁殖对数期才能产生,因此F-特异性噬菌体通常在哺乳动物胃肠道以外的环境中不能复制。根据形态学可分为丝状噬菌体科和光滑噬菌体科,丝状噬菌体科为丝状单链DNA病毒(M13噬菌体),光滑噬菌体科为二十面体的单链RNA病毒,如研究最多的是MS2和f2噬菌体。F-特异性噬菌体在粪便和污水普遍存在,MS2和f2噬菌体在形态、结构、大小方面与典型的肠道病毒脊髓灰质炎病毒相似,对消毒因子的抗力与肠道病毒相似或更强,与体细胞噬菌体比较更适宜作为水体粪便污染以及肠道病毒污染的指示物[65]。
2.3 国际上对病毒评价指标的要求WHO于2011年发布了《饮用水水质准则》(第四版)[5],列出了腺病毒、星状病毒、肠道病毒、杯状病毒、甲型肝炎病毒、戊型肝炎病毒、肝脑脊髓炎病毒和轮状病毒共8种病毒,鼓励各个国家选择某种病毒作为参考病原体,基于健康结果目标(伤残调整寿命年、可容许的疾病负担和风险参考水平等)对饮用水病毒污染进行风险评估,在风险评估的基础上,在国家层面、供水商层面制定针对目标病毒或病毒指示物处理的绩效或性能目标,验证供水设施对病毒的处理效果,即测定微生物数量减少程度以保证饮用水安全。并将产气夹膜梭状芽胞杆菌、噬菌体、脆弱拟杆菌噬菌体、肠道病毒等作为验证和监督检测的评价指标,或作为验证水源水受到肠道病毒污染或这种污染可能来自人类粪便的评价指标,不作为水厂过程监测和常规运行监测的指标。
美国是最早关注饮用水病毒污染问题和建立饮用水病毒评价指标最早的国家之一。近年来,美国EPA建立了候选病毒污染物清单(candidate contaminant list 3,CCL 3),从219种病毒中筛选出腺病毒、杯状病毒、肠道病毒和甲型肝炎病毒共4种病毒作为候选病毒污染物,这些病毒已知或预期可能污染公共供水系统,并可能导致公众健康风险,作为进一步研究或未来纳入饮用水安全标准管理的重点。目前的美国法规要求饮用水肠道病毒的健康目标为0,经过验证的饮用水处理工艺必须能够去除或灭活99.99%的肠道病毒,但具体的病毒种类不单独监管[47]。加拿大针对粪便污染的水源或肠道病毒导致的水传疾病曾经爆发的水源,要求对其处理率达99.99%[66]。
3 总结与展望我国于2006年对执行了20年的《生活饮用水卫生标准》(GB 5749-2006)[67]进行了修订,标准主要参考WHO《饮用水水质准则》(第三版),水质指标数量有了大幅度的增加,由85年版的35项增加至106项,其中微生物指标由2项增至6项,增加了大肠埃希氏菌、耐热大肠菌群、贾第鞭毛虫和隐孢子虫等指标,并且修订了总大肠菌群指标,我国的饮用水标准中微生物指标逐渐与国际接轨[68],但未涉及病毒指标。
《生活饮用水卫生标准》已发布十余年,随着我国经济的不断发展、综合国力和人们生活水平的不断提高,对饮用水病毒学安全性的要求越来越高,我国应进一步重视由于饮用水肠道病毒污染导致的介水传播风险,加强饮用水病毒浓缩和检测技术、饮用水病毒污染状况和消毒作用机制等的研究。建立饮用水病毒浓缩和检测方法,并开展相关监测和风险评估,尽快了解我国饮用水病毒污染状况和人群健康风险,建立饮用水病毒评价指标,将其纳入饮用水标准管理。
另外,在我国广大农村地区存在很多中型或小型集中式供水系统,这些供水系统可能存在设计上的缺陷、消毒设施不健全以及消毒设施使用不当等问题。据文献报道,中小型集中式供水系统已导致多起病毒介水传播疾病的暴发,广大农村地区中小型集中式供水系统饮用水病毒污染导致介水传播的风险不容忽视。需尽快建立饮用水处理工艺病毒消毒效果评价方法,对各类水厂的处理工艺是否能够有效的杀灭病毒进行评价。
| [1] | 晁福寰. 水中病毒污染及指标微生物研究概况[J]. 环境与健康杂志, 1985, 2(6): 47–49. |
| [2] | Gibson KE. Viral pathogens in water:Occurrence, public health impact, and available control strategies[J]. Curr Opin Virol, 2014, 4: 50–57. doi: 10.1016/j.coviro.2013.12.005 |
| [3] | W HO. Guidelines for Drinking-Water Quality[M]. 4th ed. Geneva: World Health Organization, 2011. |
| [4] | 陈学敏, 杨克敌. 现代环境卫生学[M]. 2版. 北京: 人民卫生出版社, 2008. |
| [5] | Gall AM, Mariñas BJ, Lu Y, et al. Waterborne viruses:A barrier to safe drinking water[J]. PLoS Pathog, 2015, 11(6): e1004867. doi: 10.1371/journal.ppat.1004867 |
| [6] | Xagoraraki I, Yin ZQ, Svambayev Z. Fate of viruses in water systems[J]. Journal of Environmental Engineering, 2014, 140(7): 04014020. doi: 10.1061/(ASCE)EE.1943-7870.0000827 |
| [7] | Melnick JL, Gerba CP, Wallis C. Viruses in water[J]. Bull World Health Organ, 1978, 56(4): 499–508. |
| [8] | Simmons FJ, Kuo DH, Xagoraraki I. Removal of human enteric viruses by a full-scale membrane bioreactor during municipal wastewater processing[J]. Water Res, 2011, 45(9): 2739–2750. doi: 10.1016/j.watres.2011.02.001 |
| [9] | Toze S. PCR and the detection of microbial pathogens in water and wastewater[J]. Water Res, 1999, 33(17): 3545–3556. doi: 10.1016/S0043-1354(99)00071-8 |
| [10] | Dahling DR, Safferman RS, Wright BA. Isolation of enterovirus and reovirus from sewage and treated effluents in selected Puerto Rican communities[J]. Appl Environ Microbiol, 1989, 55(2): 503–506. |
| [11] | 方肇寅, 宋燕燕, 祝学礼, 等. 高碑店污水系统病毒污染情况的检测[J]. 病毒学报, 1986, 2(3): 223–227. Fang ZY, Song YY, Zhu XL, et al. A study of viruses comtamination in gaobeidian wastewater system[J]. Chin J Virol, 1986, 2(3): 223–227. (in Chinese). |
| [12] | 谢显清, 刘凤仁, 谭惠玲, 等. 深圳市龙岗区环境水体中肠道病毒污染情况调查[J]. 河南预防医学杂志, 2011, 22(3): 168–169, 175. Xie XQ, Liu FR, Tan HL, et al. The investigation of enterovirus in environmental water in Longgang district of Shenzhen[J]. Henan J Prevent Med, 2011, 22(3): 168–169, 175. (in Chinese). |
| [13] | 周进宏, 王晓昌, 张崇淼, 等. 生活污水中肠道病毒分布特性的定量PCR研究[J]. 环境工程学报, 2016, 10(3): 1023–1029. doi: 10.12030/j.cjee.20160302 Zhou JH, Wang XC, Zhang CM, et al. Study on distribution characteristic of enteroviruses in domestic wastewater by quantitative real-time PCR method[J]. Chin J Environ Eng, 2016, 10(3): 1023–1029. doi: 10.12030/j.cjee.20160302 (in Chinese). |
| [14] | 赵炳梓, 张辉, 沈林林, 等. 病毒在不同环境介质中去向研究进展[J]. 土壤学报, 2013, 50(2): 405–412. doi: 10.11766/trxb201206250251 Zhao BZ, Zhang H, Shen L L, et al. Fate of virus in different environmental media:A review[J]. Acta Pedol Sinica, 2013, 50(2): 405–412. doi: 10.11766/trxb201206250251 (in Chinese). |
| [15] | Jacob P, Henry A, Meheut G, et al. Health risk assessment related to waterborne pathogens from the river to the tap[J]. Int J Environ Res Public Health, 2015, 12(3): 2967–2983. doi: 10.3390/ijerph120302967 |
| [16] | Skraber S, Gassilloud B, Schwartzbrod L, et al. Survival of infectious Poliovirus-1 in river water compared to the persistence of somatic coliphages, thermotolerant coliforms and Poliovirus-1 genome[J]. Water Res, 2004, 38(12): 2927–2933. doi: 10.1016/j.watres.2004.03.041 |
| [17] | Hörman A, Rimhanen-Finne R, Maunula L, et al. Campylobacter spp., giardia spp., cryptosporidium spp., noroviruses, and indicator organisms in surface water in southwestern Finland, 2000-2001[J]. Appl Environ Microbiol, 2004, 70(1): 87–95. doi: 10.1128/AEM.70.1.87-95.2004 |
| [18] | Costán-Longares A, Mocé-Llivina L, Avellón A, et al. Occurrence and distribution of culturable enteroviruses in wastewater and surface waters of north-eastern Spain[J]. J Appl Microbiol, 2008, 105(6): 1945–1955. doi: 10.1111/jam.2008.105.issue-6 |
| [19] | Grøndahl-Rosado RC, Yarovitsyna E, Trettenes E, et al. A one year study on the concentrations of norovirus and enteric adenoviruses in wastewater and a surface drinking water source in Norway[J]. Food Environ Virol, 2014, 6(4): 232–245. doi: 10.1007/s12560-014-9161-5 |
| [20] | Borchardt MA, Haas NL, Hunt RJ. Vulnerability of drinking-water wells in La Crosse, Wisconsin, to enteric-virus contamination from surface water contributions[J]. Appl Environ Microbiol, 2004, 70(10): 5937–5946. doi: 10.1128/AEM.70.10.5937-5946.2004 |
| [21] | Borchardt MA, Bertz PD, Spencer SK, et al. Incidence of enteric viruses in groundwater from household wells in Wisconsin[J]. Appl Environ Microbiol, 2003, 69(2): 1172–1180. doi: 10.1128/AEM.69.2.1172-1180.2003 |
| [22] | Lee C, Kim S J. Molecular detection of human enteric viruses in urban rivers in Korea[J]. J Microbiol Biotechnol, 2008, 18(6): 1156–1163. |
| [23] | 张楚瑜, 李小锋, 王祖卿, 等. 武汉东湖水体中病毒和指示细菌的研究[J]. 武汉大学学报理学版, 1991(1): 99–108. Zhang CY, Li XF, Wang ZQ, et al. The survival level of viruses and indicator bacteria in the east lake and its effects on the function of this lake[J]. J Wuhan Univ (Nat Sci Ed), 1991(1): 99–108. (in Chinese). |
| [24] | 方肇寅, 宋燕燕, 董虹, 等. 北京饮用水源病毒污染研究[J]. 病毒学报, 1992(3): 240–244. Fang ZY, Song YY, Dong H, et al. A study of viruses contamination in drinking water supplies in Beijing[J]. Chin J Virol, 1992(3): 240–244. (in Chinese). |
| [25] | Ye XY, Ming X, Zhang YL, et al. Real-time PCR detection of enteric viruses in source water and treated drinking water in Wuhan, China[J]. Curr Microbiol, 2012, 65(3): 244–253. doi: 10.1007/s00284-012-0152-1 |
| [26] | Low CS. Appropriate microbial indicator tests for drinking water in developing countries and assessment of ceramic water filters[D]. Massachusetts:Massachusetts Institute of Technology, 2002. |
| [27] | Vivier JC, Ehlers MM, Grabow WOK. Detection of enteroviruses in treated drinking water[J]. Water Res, 2004, 38(11): 2699–2705. doi: 10.1016/S0043-1354(01)00433-X |
| [28] | 郭仁友, 赵文彬, 李永明, 等. 水厂源水与出厂水肠道病毒污染状况研究[J]. 江苏预防医学, 1997(2): 6–7. |
| [29] | 程莉, 何晓青, 李伟, 等. 北方某市城区水环境中轮状病毒的初步检测[J]. 生态毒理学报, 2007, 2(2): 202–207. Cheng L, He XQ, Li W, et al. Detection of rotaviruses in urban water samples from a city in north China[J]. Asian J Ecotoxicol, 2007, 2(2): 202–207. (in Chinese). |
| [30] | Jiang YJ, Liao GY, Zhao W, et al. Detection of infectious hepatitis a virus by integrated cell culture/strand-specific reverse transcriptase-polymerase chain reaction[J]. J Appl Microbiol, 2004, 97(5): 1105–1112. doi: 10.1111/jam.2004.97.issue-5 |
| [31] | Chapron CD, Ballester NA, Fontaine JH, et al. Detection of astroviruses, enteroviruses, and adenovirus types 40 and 41 in surface waters collected and evaluated by the information collection rule and an integrated cell culture-nested PCR procedure[J]. Appl Environ Microbiol, 2000, 66(6): 2520–2525. doi: 10.1128/AEM.66.6.2520-2525.2000 |
| [32] | Lee SH, Kim SJ. Detection of infectious enteroviruses and adenoviruses in tap water in urban areas in Korea[J]. Water Res, 2002, 36(1): 248–256. doi: 10.1016/S0043-1354(01)00199-3 |
| [33] | Dong Y, Kim J, Lewis GD. Evaluation of methodology for detection of human adenoviruses in wastewater, drinking water, stream water and recreational waters[J]. J Appl Microbiol, 2010, 108(3): 800–809. doi: 10.1111/jam.2010.108.issue-3 |
| [34] | Fong TT, Lipp EK. Enteric viruses of humans and animals in aquatic environments:Health risks, detection, and potential water quality assessment tools[J]. Microbiol Mol Biol Rev, 2005, 69(2): 357–371. doi: 10.1128/MMBR.69.2.357-371.2005 |
| [35] | Haas CN, Rose JB, Gerba C, et al. Risk assessment of virus in drinking water[J]. Risk Anal, 1993, 13(5): 545–552. doi: 10.1111/risk.1993.13.issue-5 |
| [36] | Craun GF, Brunkard JM, Yoder JS, et al. Causes of outbreaks associated with drinking water in the United States from 1971 to 2006[J]. Clin Microbiol Rev, 2010, 23(3): 507–528. doi: 10.1128/CMR.00077-09 |
| [37] | Beer KD, Gargano JW, Roberts VA, et al. Surveillance for waterborne disease outbreaks associated with drinking water-United States, 2011-2012[J]. Morbid Mortal Weekly Rep, 2015, 64(31): 842–848. doi: 10.15585/mmwr.mm6431a2 |
| [38] | Schuster CJ, Ellis AG, Robertson WJ, et al. Infectious disease outbreaks related to drinking water in Canada, 1974-2001[J]. Canad J Public Health, 2005, 96(4): 254–258. |
| [39] | 任金法. 饮用水水源污染对人体健康的威胁及安全饮水的对策[J]. 中国卫生检验杂志, 2009(4): 942–944, 947. |
| [40] | 彭凌, 梅华, 熊瑞清. 一起学校甲型肝炎水型暴发流行的调查[J]. 实用预防医学, 2008, 15(3): 756–757. |
| [41] | 郑慧贞, 郭汝宁, 李剑森, 等. 集中式供水污染致诺如病毒感染性腹泻暴发的调查[J]. 中华预防医学杂志, 2009, 43(7): 628–631. Zheng HZ, Guo RN, Li JS, et al. Investigation of a norovirus outbreak through contaminated centralized water supply system[J]. Chin J Prevent Med, 2009, 43(7): 628–631. (in Chinese). |
| [42] | 李理, 何磅礴, 方建国, 等. 某市首起水源污染引起的诺瓦克病毒胃肠炎暴发的调查[J]. 中国卫生监督杂志, 2011, 18(3): 274–279. Li L, He PB, Fang JG, et al. Investigation on the first outbreak of Norwalk virus gastroenteritis caused by water contamination[J]. Chin J of Health Inspect, 2011, 18(3): 274–279. (in Chinese). |
| [43] | 孙立梅, 陈少雄, 梁骏华, 等. 广东省某农村学校因生活用井水被GⅡ-4型诺如病毒污染引起胃肠炎暴发调查[J]. 现代预防医学, 2012, 39(7): 1618–1621. Sun LM, Chen SX, Liang JH, et al. Investigation of a gastroenteritis outbreak caused by well water polluted by norovirus GⅡ 4 in rural schools in Guangdong[J]. Mod Prevent Med, 2012, 39(7): 1618–1621. (in Chinese). |
| [44] | Zhou X, Li H, Sun L, et al. Epidemiological and molecular analysis of a waterborne outbreak of norovirus GⅡ-4[J]. Epidemiol Infect, 2012, 140(12): 2282–2289. doi: 10.1017/S0950268812000374 |
| [45] | Zhou N, Zhang H, Lin X, et al. A waterborne norovirus gastroenteritis outbreak in a school, eastern China[J]. Epidemiol Infect, 2015, 144(6): 1212–1219. |
| [46] | Colford JM Jr, Roy S, Beach MJ, et al. A review of household drinking water intervention trials and an approach to the estimation of endemic waterborne gastroenteritis in the United States[J]. J Water Health, 2006, 4(Suppl 2): 71–88. doi: 10.2166/wh.2006.018 |
| [47] | National Research Council (US) Committee on Indicators for Waterborne Pathogens. Indicators for Waterborne Pathogens[M]. Washington, D. C.:The National Academies Press, 2004. |
| [48] | Geldreich EE, Rice EW. Occurrence, significance, and detection of Klebsiella in water systems[J]. J (AWWA), 1987, 79(5): 74–80. |
| [49] | Craun MF, Craun GF, Calderon RL, et al. Waterborne outbreaks reported in the United States[J]. J Water Health, 2006, 4. |
| [50] | Fout S. Enteric virus and indicator occurrence in groundwater sources of public drinking water[J]. Epidemiology, 2011, 22(1). |
| [51] | Wyn-Jones AP, Sellwood J. Enteric viruses in the aquatic environment[J]. J Appl Microbiol, 2001, 91(6): 945–962. doi: 10.1046/j.1365-2672.2001.01470.x |
| [52] | Griffin DW, Gibson CJ, Lipp EK, et al. Detection of viral pathogens by reverse transcriptase PCR and of microbial indicators by standard methods in the canals of the Florida keys[J]. Appl Environ Microbiol, 1999, 65(9): 4118–4125. |
| [53] | Stetler RE. Coliphages as indicators of enteroviruses[J]. Appl Environ Microbiol, 1984, 48(3): 668–670. |
| [54] | Goyal S M. Indicators of viruses[M]//BERG G, ed. Viral Pollution of the environment. Boca Raton, FL; CRC Press. Inc., 1983:211. |
| [55] | 杨克敌. 环境卫生学[M]. 6版.北京. 人民卫生出版社, . |
| [56] | Ganesh A, Lin J. Waterborne human pathogenic viruses of public health concern[J]. Int J Environ Health Res, 2013, 23(6): 544–564. doi: 10.1080/09603123.2013.769205 |
| [57] | Wigginton KR, Kohn T. Virus disinfection mechanisms:The role of virus composition, structure, and function[J]. Curr Opin Virol, 2012, 2(1): 84–89. doi: 10.1016/j.coviro.2011.11.003 |
| [58] | 陈昭斌, 张朝武. 脊髓灰质炎病毒在消毒学研究与评价中的应用[J]. 现代预防医学, 2008, 35(4): 614–616. |
| [59] | 陈昭斌, 张朝武. 消毒效果评价中指示病毒的应用[J]. 中国消毒学杂志, 2008, 25(5): 528–530. |
| [60] | Hilton MC, Stotzky G. Use of coliphages as indicators of water pollution[J]. Can J Microbiol, 1973, 19(6): 747–751. doi: 10.1139/m73-120 |
| [61] | Deetz TR, Smith EM, Goyal SM, et al. Occurrence of rota-and enteroviruses in drinking and environmental water in a developing nation[J]. Water Res, 1984, 18(5): 567–571. doi: 10.1016/0043-1354(84)90205-7 |
| [62] | Roop DO. Indicator systems for assessing public health risk in waters[D]. Worchester Polytechnic Institute, 2012. |
| [63] | Lee HS, Sobsey MD. Survival of prototype strains of somatic coliphage families in environmental waters and when exposed to UV low-pressure monochromatic radiation or heat[J]. Water Res, 2011, 45(12): 3723–3734. doi: 10.1016/j.watres.2011.04.024 |
| [64] | 李梅, 胡洪营. 噬菌体作为水中病毒指示物的研究进展[J]. 中国给水排水, 2005, 21(2): 23–26. Li M, Hu HY. Research progress in the use of bacteriophages as viral indicators in water[J]. China Water Wastewater, 2005, 21(2): 23–26. (in Chinese). |
| [65] | Cole D, Long SC, Sobsey MD. Evaluation of F+RNA and DNA coliphages as source-specific indicators of fecal contamination in surface waters[J]. Appl Environ Microbiol, 2003, 69(11): 6507–6514. doi: 10.1128/AEM.69.11.6507-6514.2003 |
| [66] | 张云, 刘燕, 张强, 等. 饮用水标准中病毒指标应用现状及研究进展[J]. 中国公共卫生, 2010, 26(5): 540–542. doi: 10.11847/zgggws2010-26-05-17 |
| [67] | 中华人民共和国卫生部. 中国国家标准化管理委员会. GB 5749-2006生活饮用水卫生标准[S]. 北京: 中国标准出版, 1007. The Ministry of Health of the People's Republic of China, Standardization Administration of the People's Republic of China. GB 5749-2006 Standards for drinking water quality[S]. Beijing:China Standard Press, 2007. |
| [68] | 鄂学礼, 陈昌杰, 张岚. 我国生活饮用水卫生标准的研究[J]. 癌变畸变突变, 2007, 19(3): 168–170. E XL, Chen CJ, Zhang L. Study on standard for drinking water quality in China[J]. Carcinogenesis, Teratogenesis Mutagenesis, 2007, 19(3): 168–170. (in Chinese). |



