2. 黑龙江省哈尔滨市疾病预防控制中心
随着全球变暖,高温热浪在世界范围内越来越频发,高温对健康的影响已受到世界各个组织的广泛关注,各国也在纷纷开展相关研究[1-5]并制定一系列应对高温热浪保护健康的政策和防护措施。在资源有限的情况下,高温相关敏感性疾病和脆弱人群则成为应对政策和防护措施制定中重点关注的对象。哈尔滨是我国典型的北方城市,冬季漫长寒冷,而夏季则短暂炎热。本研究以哈尔滨市某城区死亡资料为基础筛选高温相关敏感性疾病和脆弱人群,为相关政策和措施的制定提供科学基础。
目前所查到的资料尚未给出高温脆弱人群的明确定义或判断依据,本文只是沿用常用的说法,无法给出确切的定义。
1 内容与方法 1.1 研究地区和资料来源选择哈尔滨市某城区为研究地区。该城区2002年总人口数为89.8万人,2010年增长为100.4万人,年平均死亡率为5.6‰。该区2002—2010年的逐日死亡资料由哈尔滨市疾病预防控制中心提供,2002—2010年逐日气象资料来自于哈尔滨市气象局,包括逐日最高温度、日平均相对湿度等。
1.2 高温相关敏感性疾病和脆弱人群筛选的分析方法分析6—8月日最高温度与哈尔滨市某区日死亡数的关系,在日最高温度与日死亡数的曲线图上,确定死亡数明显增加的拐点温度(也称阈值温度),将6—8月日最高温度高于拐点温度的日子称为“热日”,低于拐点温度的日子称为“非热日”。采用t检验的方法,通过比较热日与非热日不同死因别的日死亡数来初步筛选高温相关敏感性疾病,通过比较热日与非热日不同年龄别、不同性别人群的日死亡数来分析高温对不同人群死亡的影响。
用Microsoft Excel 2007建立数据库,用SAS 9.1软件进行统计分析。
2 结果 2.1 哈尔滨市主要气候特点哈尔滨市位于亚欧大陆东部的中高纬度,其气候属于中温带大陆性季风气候,四季分明,冬季漫长而寒冷,夏季短暂而炎热。2002—2010年年平均温度为5.6℃,11月—次年2月日平均温度为-11.8℃,日最低温度最低可达-32.3℃;6—8月日平均温度为22.3℃,日最高温度最高可达37.8℃(表 1)。
| 时间 | 日平均温度(最小值,最大值;℃) | 日最高温度(最小值,最大值;℃) | 日最低温度(最小值,最大值;℃) |
| 6月 | 21.8(11.2,30.6) | 27.1(13.2,37.8) | 16.5(8.2,24.7) |
| 7月 | 23.3(14.5,29.5) | 27.6(18.1,33.7) | 19.1(9.8,25.4) |
| 8月 | 22.1(14.2,27.9) | 27.0(16.6,33.1) | 17.6(10.3,24.2) |
| 6—8月 | 22.3(11.2,30.6) | 27.2(13.2,37.8) | 17.7(8.2,25.4) |
2.2 2002—2010年6—8月高温对死亡的影响
以1℃为组距,分析2002—2010年6—8月日最高温度与日总死亡数的变化关系(图 1)。当日最高温度低于30℃时,死亡数的逐日变化与温度关系不明显,当日最高温度达30℃以上时,随着温度的增加死亡数呈明显增加的趋势。说明死亡与日最高温度有一定关系,且30℃是具有此关系的临界值。
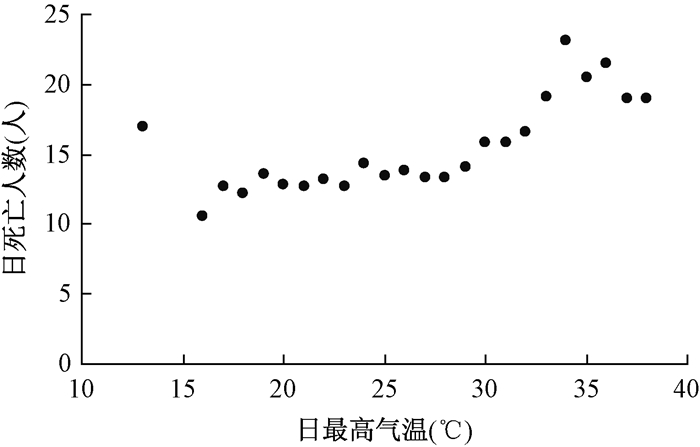
|
| 图 1 2002—2010年6—8月哈尔滨某区日最高温度与日均总死亡数的关系 |
2.3 高温敏感疾病的筛选
将6—8月日最高温度高于30℃的日子称为“热日”,日最高温度低于30℃的日子称为“非热日”。统计2002—2010年6—8月不同死因的热日与非热日平均日死亡数,计算热日与非热日平均日死亡数的比值,并通过成组t检验,比较逐年热日与非热日平均日死亡数间的差异(表 2)。不同死因的热日与非热日平均日死亡数的比值均>1,t检验的结果显示循环系统、肿瘤、呼吸系统、意外伤害、内分泌疾病、泌尿系统和精神疾病的热日与非热日日死亡数间的差异具有统计学意义(P<0.05)。说明上述系统疾病可能为哈尔滨市的高温相关敏感性疾病。
| 死因 | 热日(n=184) 平均日死亡数(最小值,最大值;人) | 非热日(n=736) 平均日死亡数(最小值,最大值;人) | 热日/非热日 | t | P |
| 循环系统 | 8.46 (4.63,10.6) | 5.52 (3.90,7.55) | 1.53 | 4.47 | 0.002 |
| 肿瘤 | 5.48 (3.00,7.03) | 3.68 (2.36,4.96) | 1.49 | 3.89 | 0.005 |
| 呼吸系统 | 2.62 (1.46,6.33) | 1.34 (1.05,1.61) | 1.96 | 2.37 | 0.045 |
| 意外伤害 | 0.98 (0.63,1.27) | 0.74 (0.49,1.05) | 1.32 | 3.04 | 0.016 |
| 消化系统 | 0.58 (0.29,0.92) | 0.38 (0.28,0.47) | 1.53 | 2.22 | 0.057 |
| 内分泌 | 0.56 (0.21,0.83) | 0.27 (0.16,0.35) | 2.07 | 3.45 | 0.009 |
| 泌尿系统 | 0.41 (0.08,0.71) | 0.25 (0.19,0.32) | 1.64 | 2.45 | 0.040 |
| 神经系统 | 0.30 (0.08,0.71) | 0.15 (0.08,0.27) | 2.00 | 1.79 | 0.111 |
| 传染病 | 0.16 (0.00,0.62) | 0.13 (0.07,0.23) | 1.23 | 0.86 | 0.415 |
| 精神疾病 | 0.07 (0.00,0.17) | 0.02 (0.00,0.04) | 3.50 | 2.39 | 0.044 |
| 其他 | 0.16 (1.15,2.71) | 0.11 (0.65,2.14) | 1.45 | 1.87 | 0.094 |
2.4 高温脆弱人群的筛选
以类似的方法,分析2002—2010年6—8月高温对不同年龄和不同性别人群死亡的影响。对不同年龄热日与非热日平均日死亡数进行比较(表 3),结果发现75岁以上和65~74岁人群热日平均日死亡数明显高于非热日(P值分别为0.004和0.029),且75岁以上老年人的热日/非热日死亡数比值大于65~74岁人群。
| 年龄 | 热日(n=184) 平均日死亡数(最小值,最大值;人) | 非热日(n=736) 平均日死亡数(最小值,最大值;人) | 热日/非热日 | t | P |
| 0~14 | 1.08 (1.00,1.67) | 1.04 (1.00,1.23) | 1.04 | 0.52 | 0.619 |
| 15~59 | 3.88 (2.00,6.67) | 2.66 (1.00,4.67) | 1.46 | 2.15 | 0.075 |
| 60~64 | 1.77 (1.25,2.25) | 1.60 (1.46,1.76) | 1.11 | 1.52 | 0.167 |
| 65~74 | 4.77 (3.65,6.33) | 4.06 (3.48,4.97) | 1.17 | 2.74 | 0.029 |
| 75~ | 7.08 (4.06,12.8) | 5.27 (2.95,7.76) | 1.34 | 4.50 | 0.004 |
男性和女性的热日平均日死亡数均显著高于非热日(表 4),然而男女之间的差别无统计学意义。
| 性别 | 热日(n=184) 平均日死亡数(最小值,最大值;人) | 非热日(n=736) 平均日死亡数(最小值,最大值;人) | 热日/非热日 | t | P |
| 男 | 10.3 (8.92,12.0) | 8.49 (6.77,10.3) | 1.21 | 3.52 | 0.013 |
| 女 | 7.48 (6.45,7.87) | 6.41 (5.72,6.88) | 1.16 | 3.60 | 0.011 |
3 讨论
本研究以哈尔滨市某城区的死亡资料为基础,筛选代表北方城市的哈尔滨高温敏感疾病和脆弱人群。循环系统、肿瘤、呼吸系统、意外伤害、内分泌疾病、泌尿系统和精神疾病为哈尔滨的高温敏感疾病。适应能力较差的老年人和高温暴露机会大的年轻人均可能为高温脆弱人群。
在高温天气,人体要通过汗液的蒸发来散发热量以维持体温平衡。由于大量出汗,血液浓缩,再加上高温会使血管扩张、末梢血液循环增加,从而加重心脏的负担。大量出汗还会对人体的水盐代谢产生显著影响,可加重肾脏的负担[6]。因此高温使循环系统疾病及泌尿系统疾病患者的死亡风险增加。此外,高温条件下的这种体内血液重新分配,皮肤血管扩张,腹腔内脏血管收缩,会引起消化道贫血,可能出现消化液(唾液、胃液、胰液、胆液、肠液等)分泌减少,出现食欲减退、消化不良等症状,使营养摄取量下降。高温还会对人体的蛋白质有一定的破坏,从而机体免疫力降低[6],导致癌症、呼吸系统疾病等慢性病患者的病情加重甚至死亡。
干热天气下,太阳辐射中红外线可穿透颅骨,使得脑组织温度骤然升高,大脑皮层调节中枢的兴奋性增加,可以引起帕金森和小脑共济失调综合症,对所有脑区产生不同程度的损伤,易于诱发神经紊乱和癫痫等[6-7]。此外,精神疾病患者常因缺乏理智判断而导致自己暴露在高温环境中或因无法正确认知在高温环境中出现的症状或不适而使其病情加重或死亡风险增加[8]。高温对精神疾病的影响也已引起研究者的关注。Alan等[9]对澳大利亚南部的研究显示,1993—2006年间,高于阈值温度26.7℃时,环境温度与精神和行为障碍疾病住院率呈正相关。热浪期间精神疾病住院率比非热浪期增加7.3%。
在高温和热辐射作用下,大脑皮层调节中枢的兴奋性增加,由于负诱导,使中枢神经系统运动功能受抑制,脑神经功能受损,使得反应功能迟钝、头昏失眠、烦躁、肌肉工作能力及动作的准确性和协调性均降低[10-11],易发生工伤、交通事故等意外伤害。
关于高温的脆弱人群,已有的研究多表明老年人较年轻人更易受高温的不利影响。意大利和法国的研究都得出2003年热浪期间,大部分死亡为75岁以上的人群[12-13],国内孙立勇等[14]研究显示,热浪期间,以70、80岁以上年龄组死亡率增加明显,而Nitschke等[15]在澳大利亚南部的研究发现15~64岁的人群受影响更明显。本研究结果表明15~59岁人群对高温影响最敏感,其次依次为75岁以上、65~74岁和60~64岁人群,与Nitschke等[15]的研究结果较一致。对于15~59岁人群,可能主要由于其工作或在室外活动较多,高温暴露机会较多,故而表现出对高温影响的高敏感性;对于60岁以上的老年人来说,相对于年轻人其室外活动较少,且多已退休,高温暴露机会也相对较少,然而随着年龄的增高,由于患循环系统、呼吸系统等慢性病的概率增加,其自身对热的适应和调节能力也逐渐降低,对高温的敏感性呈现逐渐增高的趋势。由此可见,年龄和暴露机会均是高温敏感性的重要影响因素,而高温暴露机会的作用可能更大,因此,老年人和高温高暴露人群均为脆弱人群,减少高温暴露是降低热相关超额死亡的重要措施。
此外,各研究中关于年龄的划分也不尽一致,可能也会导致研究结果的差异。在国际上一般将年龄粗分为0~14岁、15~64岁和65岁以上,本研究中的年龄划分是考虑的在21世纪初我国基本在60岁退休,所以以60岁为分界,将15~64岁年龄段粗划分为了15~59岁和60~64岁两个年龄段。在今后的研究中应尽可能统一年龄段划分,以增加各研究结果之间的可比性。
从性别上看,观点尚未一致。有研究显示,热浪期间女性死亡率高于男性[13]。而本研究结果显示,就热日与非热日死亡数比值而言,男女之间的差异未有统计学意义,尚不能说明男、女性对高温的敏感性有差异。
高温会增加死亡的风险,然而在不同地区死亡率明显增加的温度临界值有所不同。本研究团队[16]之前的研究得出南京的总死亡温度临界值为35℃,王丽荣等[17]和谭冠日[18]的研究显示广州、上海总死亡明显增加的温度临界值为34℃。美国纽约、费城、芝加哥和底特律的临界温度为32~33℃[19],而本研究中哈尔滨的临界温度为30℃。说明不同地区的人群对温度的敏感度有所不同。
本研究也有一些不足之处,例如,由于样本量的限制,年龄段的划分受到一定限制,未能对0~14岁的死亡数据进一步细化分析。死亡登记资料中职业等信息缺失较多,未能就此进行分析。本研究只分析了温度与死亡的关系,因资料收集的限制,尚未考虑湿度、日照、大气污染等因素的影响,这也是本研究下一步分析中需要重点考虑的问题之一。然而,本研究可为深入开展相关研究起到抛砖引玉的作用,其结果可为高温应对和健康保护政策和措施的制定提供一定的基础和依据。
| [1] | Wang CC, Chen RJ, Kuang XY, et al. Temperature and daily mortality in Suzhou, China:A time series analysis[J]. Sci Total Environ, 2014, 466-467: 985. doi: 10.1016/j.scitotenv.2013.08.011 |
| [2] | Zanobetti A, O'Neill MS, Gronlund CJ, et al. Susceptibility to mortality in weather extremes:effect modification by personal and small-area characteristics[J]. Epidemiology, 2014, 24(6): 809–819. |
| [3] | Wilson LA, Gerard MG, Hanigan IC, et al. The impact of heat on mortality and morbidity in the Greater Metropolitan Sydney Region:a case crossover analysis[J]. Environ Health, 2013, 12: 98–111. doi: 10.1186/1476-069X-12-98 |
| [4] | Tian ZX, Li SS, Zhang JL, et al. Ambient temperature and coronary heart disease mortality in Beijing, China-a time series study[J]. Environ Health Perspect, 2012, 11: 56–62. doi: 10.1186/1476-069X-11-56 |
| [5] | Williams S, Nitschke M, Weinstein P, et al. The impact of summer temperatures and heatwaves on mortality and morbidity in Perth, Australia 1994-2008[J]. Environ Int, 2012, 40: 33–38. doi: 10.1016/j.envint.2011.11.011 |
| [6] | Semenza JC, McCullough JE, Flanders WD, et al. Excess hospital admissions during the July 1995 heat wave in Chicago[J]. American Journal of Preventive Medicine, 1999, 16(4): 269–277. doi: 10.1016/S0749-3797(99)00025-2 |
| [7] | 陈忠, 朱剑琴. 高温中暑的病理生理学研究进展[J]. 国外医学:生理病理科学与临床分册, 1997, 17(4): 373–375. |
| [8] | Franziska M, Graham B, Neus CM, et al. Heat health action plans 2008[EB/OL]. (2008). [2013-04-02]. http://www.euro.who.int. |
| [9] | Alan H, Peng B, Monika N, et al. The effect of heat wave on mental health in a temperate Australian city[J]. Environmental Health Perspectives, 2008, 116(10): 1369–1375. doi: 10.1289/ehp.11339 |
| [10] | 刘云红. 高温影响人体健康的生理机理及营养素的补充[J]. 辽宁师专学报, 2006, 8(2): 66–67. |
| [11] | 谈建国, 黄家鑫. 热浪对人体健康的影响及其研究方法[J]. 气候与环境研究, 2004, 9(4): 680–686. |
| [12] | Susanna C, Paola, Giada M, et al. Epidemiologic study of mortality during the Summer 2003 heat wave in Italy[J]. Environmental Research, 2005, 98: 390–399. doi: 10.1016/j.envres.2004.10.009 |
| [13] | Marc P, Claire M, Sophie LM, et al. The 2003 heat wave in france:dangerous climate change here and now[J]. Risk analysis, 2005, 25: 1483–1494. doi: 10.1111/risk.2005.25.issue-6 |
| [14] | 孙立勇, 任军, 徐锁兆. 热浪对炎热地区居民死亡率的影响[J]. 气象, 1994, 20(9): 54–57. doi: 10.7519/j.issn.1000-0526.1994.09.012 |
| [15] | Nitschke M, Tucker GR, Hansen AL, et al. Impact of two recent extreme heat episodes on morbidity and mortality in Adelaide, South Australia:a case-series analysis[J]. Environmental Health, 2011, 10: 42. doi: 10.1186/1476-069X-10-42 |
| [16] | 李永红, 陈晓东, 林萍. 高温对南京市某城区人口死亡的影响[J]. 环境与健康杂志, 2005, 22(1): 6–8. |
| [17] | 王丽荣, 雷隆鸿. 天气变化对人口死亡率的影响-以广州市和上海市为例[J]. 生态科学, 1997, 16(2): 83–88. |
| [18] | 谭冠日. 全球变暖对上海和广州人群死亡数的可能影响[J]. 环境科学学报, 1994, 14(3): 101–103. |
| [19] | Haines A, Kovats RS, Campbell-Lendrum D, et al. Climate change and human health:impacte, vulnerability and public health[J]. Public Health, 2006, 120(7): 585–96. doi: 10.1016/j.puhe.2006.01.002 |



