Double cystic duct diagnosed during three-port laparoscopic cholecystectomy: a case report
-
1 病例资料
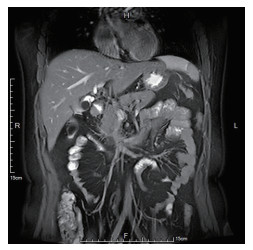
患者女,33岁,已婚,因“阵发性右上腹隐痛近1年”于2023年8月12日入院。患者自11个月前,无明显诱因出现右上腹隐痛不适,伴腰背部牵涉痛,其间在当地医院门诊行腹部超声检查提示胆囊结石伴胆囊炎,口服消炎利胆片半个月,症状无明显改善。患者无发热、黄疸,无恶心呕吐,无进行性消瘦和纳差等。既往身体健康,否认乙肝病史,否认其他慢性疾病史,否认传染病史。配偶身体健康。患者直系亲属3代内没有传染性及遗传性疾病史。入院查体:营养良好,体温正常,皮肤、巩膜未见黄染,心肺听诊无异常;触诊腹部柔软,无腹肌紧张、局限性压痛和反跳痛,墨菲征阴性,无肝区叩痛。腹部超声检查示胆囊炎、胆囊结石,胆囊内胆泥淤积;脂肪肝。胰、脾、双肾、双侧输尿管未见异常。磁共振胰胆管造影(magnetic resonance cholangiopancreatography,MRCP)提示胆囊结石、胆囊炎;胆汁浓缩,右肝小囊肿(图 1)。血生化检查示总胆红素17.14 μmol/L,丙氨酸转氨酶14 U/L。
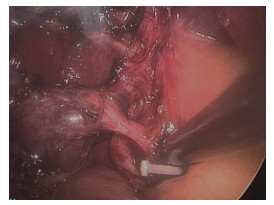
入院诊断考虑胆囊结石伴胆囊炎。与家属沟通后遂于2023年8月15日在全身麻醉下行腹腔镜胆囊切除术。三孔法进入腹腔,探查见肝脏表面光滑,色泽正常,胆囊大小约8 cm×5 cm×4 cm,与网膜少许粘连,胆囊三角解剖欠清晰,胆总管暂未见到。无损伤抓钳钳抓胆囊壶腹部并向右侧轻轻牵拉,紧贴壶腹用电凝钩将此处浆膜打开,仔细分离后找到一纤细管腔(管径1~2 mm)与之相连,沿该腔道向胆囊远端进行分离,发现其汇入胆总管。回顾患者术前MRCP影像,胆囊管汇入胆总管的位置偏高,遂继续紧贴胆囊壁向肝门板游离,先找到胆囊动脉,用1枚血管夹夹闭后进行离断,在胆囊动脉旁继续分离后又发现一处管腔结构,管径4~5 mm,其远端汇入较高位胆总管(图 2),符合术前影像表现。
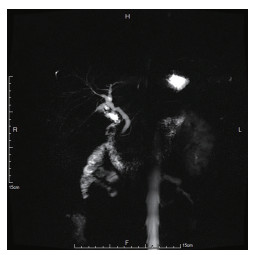
术中怀疑患者存在双胆囊管胆道畸形,用电凝钩将其中较为纤细的管腔沿横轴方向切一小口,见金黄色胆汁溢出,用直角分离钳前端顺此管腔向远端探行可进入胆总管。电凝切开另一支较粗管腔,同样见有胆汁溢出后,用胆道镜深入管腔,向胆总管方向伸入,可见左右肝管开口,胆囊管汇入处距离左右肝管开口较近,符合术前上腹部MRCP表现(图 3)。
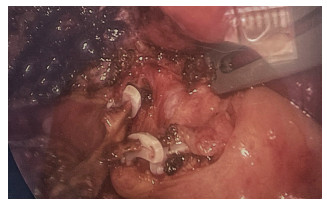
先后将2支胆囊管,分别在距离胆总管0.5 cm处用1枚血管夹夹闭,再于其近端夹1枚血管夹,于2枚血管夹之间切断胆囊管(图 4)。用电凝钩行胆囊浆膜下剥离并切除胆囊,胆囊床电凝止血,于温氏孔放置引流管,完成三孔法腹腔镜胆囊切除术。
2 讨论
双胆囊管畸形属于胆道畸形的一种,在临床上并不多见,于1931年首次报道[1]。1956年Caster和Flannery[2]把双胆囊管畸形分为3种类型:(1)Y型(55%),即2支胆囊管先汇合后再汇入胆总管内;(2)H型(30%),即2支胆囊管各自独立汇入胆总管内;(3)小梁型(15%),即一支胆囊管汇入胆总管内,而另一支胆囊管汇入肝实质内。本例患者属于上述分型中的H型,即2支胆囊管各自独立汇入胆总管。双胆囊管畸形发生率极低(尸检发现率为0.025%),女性病例约占73%[3],术前MRCP诊断率约为66%[4]。虽然本例患者术前完善了腹部超声和MRCP检查,但影像学结果并没有诊断出这种畸形,最后是于术中完成诊断,究其原因,考虑是因为其中一支胆囊管过于纤细,难以成像并被发现。手术之初腹腔镜下窥看患者胆囊三角解剖欠清晰,因此术者只能采取顺逆结合法切除胆囊,术中紧贴胆囊壶腹,细心解剖和分离,恪守“辨-切-辨”的3字原则[5];切忌在解剖结构没有明确的情况下盲目进行钳夹和离断。本例患者手术时长近4 h,术中在离断2支胆囊管前,先后请科里经验丰富的其他带组医师上台查看,再请来影像科医师反复阅片,甚至准备行术中胆道造影,直到最后将胆总管大部分游离出来,在完全明确2支管道汇入其中后,才明确诊断。
自1987年首次开展腹腔镜胆囊切除术以来,随着高清腹腔镜设备的应用和精准手术理念的推广,腹腔镜胆囊切除术已成为胆囊切除术的金标准[6]。如今,在普外科或肝胆外科,腹腔镜胆囊切除术已成为一项技术成熟的基础手术,然而,个体差异性、疾病病理状态及胆囊三角区多样的解剖变异使胆道损伤发生率依然较高,有研究表明,医源性胆管损伤发生率为0.3%~1.5%[7-9],其中19%~50%的病例合并有胆道变异[10-11]。因此,对待腹腔镜胆囊切除术,除了术前应完善相关检查外,术者还必须带着敬畏之心进行操作,正确认识胆囊切除术的复杂性,避免医源性胆道损伤的发生。
-
[1] HAYES R. Double gall bladder, with double cystic duct: case report[J]. Radiology, 1931: 66-67. [2] CASTER M P, FLANNERY M G. Congenital abnormalities of the gallbladder; 101 cases[J]. Surg Gynecol Obstet, 1956, 103(5): 439-457. [3] 张宪立, 申静, 杨杰. 双胆囊畸形腹腔镜切除1例报告[J]. 腹腔镜外科杂志, 2018, 23(5): 332, 336. DOI: 10.13499/j.cnki.fqjwkzz.2018.05.332. [4] FUJⅡ A, HIRAKI M, EGAWA N, et al. Double cystic duct preoperatively diagnosed and successfully treated with laparoscopic cholecystectomy: a case report[J]. Int J Surg Case Rep, 2017, 37: 102-105. DOI: 10.1016/j.ijscr.2017.06.013. [5] 姜洪池, 高越. 医源性胆道损伤的不可忽视性及其防治策略[J]. 中华肝胆外科杂志, 2005, 11(3): 152-154. DOI: 10.3760/cma.j.issn.1007-8118.2005.03.005. [6] 张硕, 折占飞. 腹腔镜胆囊切除术后胆道损伤治疗现状[J]. 临床医学研究与实践, 2023, 8(19): 187-190. DOI: 10.19347/j.cnki.2096-1413.202319047. [7] SCHREUDER A M, BUSCH O R, BESSELINK M G, et al. Long-term impact of iatrogenic bile duct injury[J]. Dig Surg, 2020, 37(1): 10-21. DOI: 10.1159/000496432. [8] MANGIERI C W, HENDREN B P, STRODE M A, et al. Bile duct injuries (BDI) in the advanced laparoscopic cholecystectomy era[J]. Surg Endosc, 2019, 33(3): 724-730. DOI: 10.1007/s00464-018-6333-7. [9] PESCE A, PALMUCCI S, LA GRECA G, et al. Iatrogenic bile duct injury: impact and management challenges[J]. Clin Exp Gastroenterol, 2019, 12: 121-128. DOI: 10.2147/CEG.S169492. [10] MAZER L M, TAPPER E B, SARMIENTO J M. Non-operative management of right posterior sectoral duct injury following laparoscopic cholecystectomy[J]. J Gastrointest Surg, 2011, 15(7): 1237-1242. DOI: 10.1007/s11605-011-1455-4. [11] LI J, FRILLING A, NADALIN S, et al. Surgical management of segmental and sectoral bile duct injury after laparoscopic cholecystectomy: a challenging situation[J]. J Gastrointest Surg, 2010, 14(2): 344-351. DOI: 10.1007/s11605-009-1087-0.

 下载:
下载: