结直肠癌(colorectal cancer,CRC)是消化系统最常见的恶性肿瘤,也是发病率和死亡率较高的恶性肿瘤之一。根据2022年GLOBOCAN癌症统计数据,CRC的发病率位居全球肿瘤第3位,仅次于肺癌和乳腺癌;死亡率居第2位,仅次于肺癌[1]。在全球范围内,2022年约有193万新发CRC病例,死亡超过90万例[1];在中国,2022年CRC在全国恶性肿瘤发病顺位由2013年的第4位上升为第2位,死亡顺位由2013年的第5位上升至第4位[2],新增病例和相关死亡人数均居全球首位[1]。根据中国国家癌症中心的统计数据,2022年中国新发CRC病例517 106例,占全球总病例数的26.8%;死亡病例240 010例,为中国第二大致命癌症,仅次于肺癌[3]。
CRC的致病因素多种多样,主要危险因素有年龄、家族疾病史、肠炎病史、不良饮食习惯、肥胖、糖尿病、缺乏运动等[4]。随着社会经济的发展、饮食西方化及人口老龄化,中国CRC的发病率呈上升趋势,已成为危害公共卫生的一大重要疾病[5]。此外,CRC发病率和死亡率与社会经济水平密切相关,不同地区、不同群体发病率及死亡率存在差异[6-12]。预防CRC的关键在于早期筛查及生活方式干预等措施的严格落实,尤其是对于高风险人群,早筛查、早干预可使CRC患者5年相对生存率达到90%左右,然而,目前只有约四成的CRC病例是在早期阶段被发现的,一旦肿瘤扩散到结肠或直肠之外,患者生存率将会显著降低[7]。
目前,全球及中国CRC疾病负担均较重。为低成本、有效地控制疾病负担,应结合CRC的流行特征优化防控策略,切实落实早诊断、早治疗的基本原则,有效遏止CRC发病率和死亡率的上升趋势[8, 13]。本研究旨在系统分析2022年中国CRC的流行特征,为更好地实施国家三级防控策略并进一步优化防控策略提供参考依据。
1 资料和方法 1.1 数据采集本研究的数据来源于2022年GLOBOCAN数据库和中国国家癌症中心发布的统计数据。GLOBOCAN数据库的CRC数据从全球癌症观察站(https://gco.iarc.who.int)在线获取,涵盖全球185个国家和地区的CRC发病率和死亡率数据,经过Segi世界标准人口年龄标准化构成进行标化,以消除各地区之间的年龄结构差异,确保数据的可比性。中国国家癌症中心统计数据来源于中国肿瘤登记平台(https://www.nccr.org.cn/#/),涵盖全国不同地区的CRC发病和死亡情况,本研究采集按2000年中国人口年龄标准化构成进行标化的发病率和死亡率。
1.2 观察指标及分组方法采用粗发病率、粗死亡率、年龄标化发病率(standardized incidence rate,SIR)、年龄标化死亡率(standardized mortality rate,SMR)、死亡发病比(mortality to incidence ratio,M/I)为主要观察指标,分析全球和中国CRC流行病学特征。数据按年龄、性别及地区进行分组,其中年龄分为18个年龄组,地区按农村和城市进行分组。
1.3 统计学处理使用SPSS 21.0软件处理数据。计数资料组间比较采用χ2检验,检验水准(α)为0.05。
2 结果 2.1 2022年中国和世界CRC发病和死亡病例的性别分布2022年,中国男性CRC新发病例为30.77万例,SIR为24.83/10万,死亡病例为14.26万例,SMR为10.87/10万,M/I为0.46;女性CRC新发病例为20.94万例,SIR为15.97/10万,死亡病例为9.74万例,SMR为6.56/10万,M/I为0.47。中国男性CRC的SIR和SMR均高于女性(χ2=10.037、9.994,P=0.001、0.002)。全球男性CRC新发病例为106.94万例,SIR为22.00/10万,死亡病例为50.00万例,SMR为9.90/10万,M/I为0.47;女性CRC新发病例为85.70万例,SIR为15.20/10万,死亡病例为40.40万例,SMR为6.50/10万,M/I为0.47。全球男性CRC的SIR和SMR均高于女性(χ2=7.093、7.853,P=0.013、0.011)。中国男性和女性CRC的SIR、SMR均高于全球,但差异无统计学意义(均P>0.05)。见表 1。
|
|
表 1 2022年中国和全球CRC发病与死亡情况 Tab 1 Incidence and mortality of CRC in China and in the world in 2022 |
2.2 2022年中国CRC死亡病例的年龄分布
2022年,中国CRC死亡病例数随年龄增长呈上升趋势,尤其是年龄超过40岁后,死亡病例数剧增,且男性死亡病例数明显高于女性。男性死亡病例数在70~74岁达到峰值,而后呈下降趋势;女性死亡病例数则随着年龄持续增加并逐渐趋近于男性。见图 1。
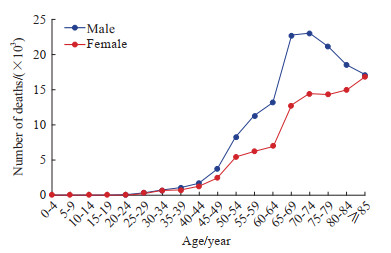
|
图 1 2022年中国CRC死亡病例的年龄分布 Fig 1 Age distribution of CRC deaths in China in 2022 CRC: Colorectal cancer. |
2.3 2022年中国CRC发病率和死亡率的地域分布
2022年,中国CRC发病率和死亡率的地域分布差异明显,城市CRC的SIR和SMR均高于农村,差异有统计学意义(χ2=8.037、5.669,P=0.009、0.031)。见表 2。
|
|
表 2 2022年中国CRC发病率和死亡率的地域分布 Tab 2 Geographical distributions of colorectal cancer incidence and mortality in China in 2022 |
3 讨论
随着我国人口老龄化加剧和生活方式改变,恶性肿瘤的发病率和死亡率不断攀升,成为影响公共卫生的主要问题之一[14]。2022年,中国CRC新发病例总计51.71万例,占所有癌症新发病例的10.7%,新发病例数仅次于肺癌(106.1万例),在所有癌症中居第2位;在死亡方面,总计死亡24.00万例,占全部恶性肿瘤死亡病例的9.3%,排在第4位,次于肺癌(73.3万例)、肝癌(31.7万例)和胃癌(26.0万例)[3]。在所有恶性肿瘤中,CRC的发病率和死亡率均位居前列,是威胁人民健康最严重的公共卫生问题之一。本研究数据分析结果显示,2022年中国男性CRC新发病例数为30.77万,占总病例数的59.5%,女性为20.94万,占总病例数的40.5%;男性CRC粗发病率为42.67/10万,粗死亡率为19.78/10万,明显高于女性的30.32/10万和14.10/10万;男性CRC的SIR和SMR均高于女性(均P<0.01),同时也高于全球男性CRC的SIR和SMR但差异无统计学意义(P>0.05)。男性CRC高发的原因可能与多种因素相关,除吸烟、饮酒及红肉和加工肉类摄入过多等生活习惯外,较高的肥胖率也是男性CRC高发的重要原因[15-16]。郭兰伟等[8]的研究也证实,中国男性的CRC高发病率不仅与其较高的吸烟率、饮酒习惯有关,饮食结构中高脂肪、高红肉的摄入也增加了CRC的发病风险。此外,男性更频繁的职业暴露也被证实是CRC发病的一个重要因素,特别是涉及有害化学物质的工作环境。而女性由于激素水平差异,CRC发病率相对较低,尤其在50岁之前,女性的内分泌环境可能对CRC具有一定的保护作用;随着年龄增长,绝经之后,激素水平的异常变化会导致CRC发病率逐渐上升[17]。根据全球癌症观察站的数据,50岁以上男性CRC发病率增加尤为明显[18]。中国男性CRC发病率近年来逐年上升,尤其是老年男性人群,而女性人群的发病率则相对稳定[2]。CRC发病的这种性别分布特征对于优化CRC防控策略非常重要。
年龄是CRC发病的主要风险因素之一,发病率和死亡率随年龄的增长而增加,50岁及以上人群的CRC发病率远高于年轻人群,80岁以上的高龄人群发病率更高,这一趋势在全球范围内均有体现。全球数据显示,CRC的高发病率在高龄人群中尤为显著,且以老龄化严重的国家为甚[19]。这可能与老年人群免疫功能下降、代谢紊乱等因素有关[20-21]。本研究数据分析结果显示,中国CRC死亡病例数随年龄增长呈上升趋势,尤其是年龄超过40岁后,死亡病例数剧增且男性死亡病例数明显高于女性,男性CRC死亡病例数在70~74岁达到峰值后呈下降趋势,女性死亡病例数则持续增加并逐渐趋近于男性。因此,在优化CRC防控策略上除要结合性别差异特征外,尚需结合CRC发病的年龄特点,综合考虑男女CRC不同年龄段的流行特征。王少明等[14]报道,中国80岁及以上人群的CRC死亡率达到峰值,这可能与高龄人群免疫功能低下、肠道慢性炎症及不健康生活方式的长期累积等多种因素有关。这与本研究观察到的男性CRC死亡病例数在70~74岁达到峰值的现象存在一定差异,有待进一步研究探讨。未来CRC防控的重点应是加强高龄人群的健康管理和严格落实40岁以上人群的早筛查、早干预,以提高CRC的早期发现率,降低CRC的死亡率,减轻疾病负担。
本研究数据分析显示,中国CRC发病率和死亡率的地域分布差异明显,城市CRC的SIR和SMR均高于农村(均P<0.05)。这与郑荣寿等[3]描述的中国恶性肿瘤的发病率和死亡率呈现“东高西低”和“城市高于农村”的分布特征基本吻合。王青青等[22]对四川省CRC患者地理分布及空间流行特征分析发现,CRC发病率在市/州级别空间呈随机分布,热点地区成都、德阳、眉山、内江、自贡与冷点区域川西高原呈交错聚集态势。周雄等[11]对2020年全球CRC流行状况的分析结果显示不同人类发展指数(human development index,HDI)水平国家和地区、性别、年龄之间的CRC流行特征差异明显,M/I与HDI呈负相关。HDI是用来衡量各个国家和地区社会和经济发展水平的指标,M/I与HDI呈负相关提示高水平的经济能力和先进的医疗水平有助于降低CRC死亡率。尽管农村地区CRC的发病率和死亡率相对较低,但其M/I相较于城市仍然较高,因而在优化CRC防控策略时不仅要结合性别、年龄和地域的特征差异,也要细化考虑M/I的相对特征,方可做到严防而无遗漏。充分了解这些流行特征有助于为CRC的精准防控提供理论依据和数据支撑。
综上所述,2022年中国CRC的SIR和SMR高于全球水平,且男性SIR和SMR明显高于女性;死亡病例数随年龄增长而增加,40岁之后不仅死亡病例数剧增,而且男性死亡病例数明显多于女性;男性死亡病例数在70~74岁达到峰值后趋于下降,女性死亡病例数持续增加并逐渐趋近于男性;CRC发病率和死亡率的地域分布差异明显。国家CRC防控策略可结合上述流行特征加以优化,希冀可以遏止CRC发病率和死亡率的上升趋势,减轻疾病负担,增加社会公共收益。
| [1] |
BRAY F, LAVERSANNE M, SUNG H, et al. Global cancer statistics 2022: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J]. CA Cancer J Clin, 2024, 74(3): 229-263. DOI:10.3322/caac.21834 |
| [2] |
杨明, 张金珠, 王锡山. 全国肿瘤登记中心发布的2013年至2022年结直肠癌流行数据趋势解读[J]. 中华结直肠疾病电子杂志, 2024, 13(3): 177-181. DOI:10.3877/cma.j.issn.2095-3224.2024.03.001 |
| [3] |
郑荣寿, 陈茹, 韩冰峰, 等. 2022年中国恶性肿瘤流行情况分析[J]. 中华肿瘤杂志, 2024, 46(3): 221-231. DOI:10.3760/cma.j.cn112152-20240119-00035 |
| [4] |
YANG Y, HAN Z, LI X, et al. Epidemiology and risk factors of colorectal cancer in China[J]. Chin J Cancer Res, 2020, 32(6): 729-741. DOI:10.21147/j.issn.1000-9604.2020.06.06 |
| [5] |
ZHU J, TAN Z, HOLLIS-HANSEN K, et al. Epidemiological trends in colorectal cancer in China: an ecological study[J]. Dig Dis Sci, 2017, 62(1): 235-243. DOI:10.1007/s10620-016-4362-4 |
| [6] |
ONYOH E F, HSU W F, CHANG L C, et al. The rise of colorectal cancer in Asia: epidemiology, screening, and management[J]. Curr Gastroenterol Rep, 2019, 21(8): 36. DOI:10.1007/s11894-019-0703-8 |
| [7] |
HAGGAR F A, BOUSHEY R P. Colorectal cancer epidemiology: incidence, mortality, survival, and risk factors[J]. Clin Colon Rectal Surg, 2009, 22(4): 191-197. DOI:10.1055/s-0029-1242458 |
| [8] |
郭兰伟, 张兴龙, 蔡林, 等. 全球结直肠癌流行和防控现状[J]. 中华肿瘤杂志, 2024, 46(1): 57-65. DOI:10.3760/cma.j.cn112152-20231024-00213 |
| [9] |
HAN B, ZHENG R, ZENG H, et al. Cancer incidence and mortality in China, 2022[J]. J Natl Cancer Cent, 2024, 4(1): 47-53. DOI:10.1016/j.jncc.2024.01.006 |
| [10] |
MOTSUKU L, CHEN W C, MUCHENGETI M M, et al. Colorectal cancer incidence and mortality trends by sex and population group in South Africa: 2002-2014[J]. BMC Cancer, 2021, 21(1): 129. DOI:10.1186/s12885-021-07853-1 |
| [11] |
周雄, 胡明, 李子帅, 等. 2020年全球及中国结直肠癌流行状况分析[J]. 海军军医大学学报, 2022, 43(12): 1356-1364. ZHOU X, HU M, LI Z S, et al. Colorectal cancer in the world and China in 2020: an analysis of epidemic status[J]. Acad J Naval Med Univ, 2022, 43(12): 1356-1364. DOI:10.16781/j.CN31-2187/R.20220593 |
| [12] |
张希, 杨雷, 刘硕, 等. 2022年全球恶性肿瘤统计报告解读[J]. 中华肿瘤杂志, 2024, 46(7): 710-721. DOI:10.3760/cma.j.cn112152-20240416-00152 |
| [13] |
胡茜玥, 刘正, 王锡山. 结直肠癌筛查策略的研究现状与思考[J]. 中国全科医学, 2021, 24(33): 4165-4171. DOI:10.12114/j.issn.1007-9572.2021.02.049 |
| [14] |
王少明, 郑荣寿, 韩冰峰, 等. 2022年中国人群恶性肿瘤发病与死亡年龄特征分析[J]. 中国肿瘤, 2024, 33(3): 165-174. DOI:10.11735/j.issn.1004-0242.2024.03.A001 |
| [15] |
FERLAY J, COLOMBET M, SOERJOMATARAM I, et al. Cancer statistics for the year 2020: an overview[J]. Int J Cancer, 2021. DOI:10.1002/ijc.33588 |
| [16] |
CERVANTES A, ADAM R, ROSELLÓ S, et al. Metastatic colorectal cancer: ESMO clinical practice guideline for diagnosis, treatment and follow-up[J]. Ann Oncol, 2023, 34(1): 10-32. DOI:10.1016/j.annonc.2022.10.003 |
| [17] |
WU Z, HUANG Y, ZHANG R, et al. Sex differences in colorectal cancer: with a focus on sex hormone-gut microbiome axis[J]. Cell Commun Signal, 2024, 22(1): 167. DOI:10.1186/s12964-024-01549-2 |
| [18] |
KEUM N, GIOVANNUCCI E. Global burden of colorectal cancer: emerging trends, risk factors and prevention strategies[J]. Nat Rev Gastroenterol Hepatol, 2019, 16(12): 713-732. DOI:10.1038/s41575-019-0189-8 |
| [19] |
VALLE L. Genetic predisposition to colorectal cancer: where we stand and future perspectives[J]. World J Gastroenterol, 2014, 20(29): 9828-9849. DOI:10.3748/wjg.v20.i29.9828 |
| [20] |
史金鑫, 崔健, 李子建, 等. 不同年龄段老年结直肠癌患者术后临床特征分析[J]. 中华医学杂志, 2022, 102(8): 563-568. DOI:10.3760/cma.j.cn112137-20211029-02399 |
| [21] |
李志为, 刘谆谆, 张兰凤. 早期结直肠癌患者疾病获益感现状及其影响因素分析[J]. 中国全科医学, 2020, 23(35): 4459-4464. DOI:10.12114/j.issn.1007-9572.2020.00.597 |
| [22] |
王青青, 李雪纯, 万绍平, 等. 2015——2019年四川省结直肠癌患者地理分布及空间流行特征分析[J]. 中华肿瘤防治杂志, 2023, 30(3): 132-139, 153. DOI:10.16073/j.cnki.cjcpt.2023.03.02 |
 2025, Vol. 46
2025, Vol. 46


