文章信息
- 基于SINS评分的手术治疗对于脊柱转移癌患者的意义
- Significance of SINS-based Surgery on Patients with Spinal Metastatic Carcinoma
- 肿瘤防治研究, 2017, 44(8): 544-547
- Cancer Research on Prevention and Treatment, 2017, 44(8): 544-547
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2017.16.1432
- 收稿日期: 2016-11-21
- 修回日期: 2016-12-22
2. 050051 石家庄,河北省人民医院骨一科;
3. 073000 定州,定州市人民医院肿瘤科;
4. 055350 邢台,邢台市隆尧县医院胸外肿瘤科
2. Department of Orthopedics, Hebei General Hospital, Shijiazhuang 050051, China;
3. Department of Oncology, Dingzhou City People's Hospital, Dingzhou 073000, China;
4. Department of Thoracic Oncology, Xingtai Longyao County Hospital, Xingtai 055350, China
脊柱转移癌可影响脊柱强度,引起脊柱不稳,甚至会压迫神经根或脊髓,严重影响患者生活质量。手术治疗可以切除肿瘤,减少肿瘤对脊髓和神经根的压迫,重建脊柱的稳定性,是脊柱转移癌治疗的主要手段之一。随着治疗方法的进步,脊柱转移癌患者的生存时间明显延长,适时地手术治疗既可以防止骨折、减缓疼痛,又可以改善患者的生活质量,利于患者后续抗肿瘤治疗。脊柱肿瘤研究组根据肿瘤位置、局部疼痛、骨病变性质、脊柱力线、椎体塌陷程度及脊柱后外侧受累情况等制定了脊柱稳定性评分(spinal instability neoplastic score, SINS),用于评估脊柱不稳定的程度,判断手术时机[1]。根据SINS评分,0~6分为脊柱稳定,7~12分为脊柱潜在不稳,13~18分为脊柱不稳定,评分超过7分即需要手术治疗[1]。目前我国肿瘤科医生对SINS评分标准相对陌生,缺乏对脊柱转移癌患者脊柱不稳定性的评估,部分患者在发生病理性骨折甚至伴发严重脊髓压迫症状时才进行手术治疗,使部分患者因脊髓受压时间过长导致脊髓功能难以恢复。本研究分析了手术治疗对于脊柱转移癌患者改善脊髓功能、体力状态和疼痛等的作用,旨在探讨SINS评分对于脊柱转移癌患者手术治疗决策的意义以及姑息性手术对于改善患者生活质量的意义。
1 资料与方法 1.1 病例资料选取2014年1月至2016年3月期间河北医科大学第四医院、河北省人民医院、定州市人民医院和隆尧县医院收治的符合纳入标准的恶性肿瘤骨转移患者。患者纳入标准:(1)原发肿瘤均经病理学诊断确诊为恶性肿瘤;(2)经单光子发射电子计算机断层扫描(emission computed tomography, ECT)和椎体CT/MRI证实存在脊柱转移癌;(3)两位骨科医生评估SINS评分≥7分;(4)两位肿瘤科医生评估患者生存期 > 6月;(5)患者ECOG评分≤3分,可耐受相关手术治疗。
入组患者均接受双磷酸盐及全身抗肿瘤治疗,全身治疗方法包括化疗、分子靶向治疗、内分泌治疗等,根据患者病情决定是否采取局部放疗。向所有入组患者充分告知姑息性手术治疗的获益、费用及风险,患者自愿决定是否接受手术治疗。
1.2 研究方法根据有无接受手术治疗,将患者分为手术组和非手术组。每月均通过电话、门诊或住院对入组患者进行症状问诊、全身及局部治疗方法和疗效的随访。手术组与非手术组均接受两次评估。手术组首次评估时间为姑息性手术治疗前1周内,非手术组首次评估时间为患者第一次判定SINS评分≥7分时。手术组二次评估时间为术后6月,非手术组为首次评估后6月。两次评估内容均包括症状问诊、全身及局部治疗方法和疗效,并采用Frankel脊髓功能分级标准、美国东部肿瘤协作组(Eastern Cooperative Oncology Group, ECOG)活动状态评分和疼痛数字评分法(numerical rating scale, NRS)评分,对患者脊髓功能、体力状态和骨转移相关疼痛进行评估。二次评估前死亡的患者不再进行二次评估。患者肿瘤治疗效果根据RECIST 1.1标准进行评估。
1.3 统计学方法应用SPSS 21统计软件对数据进行统计学分析。对于所有的理论数≥5并且总样本量≥40的计数资料,应用Pearson卡方检验法进行检验。对于有理论数 < 1或者总样本量 < 40的计数资料,应用Fisher精确检验。P < 0.05为差异有统计学意义。
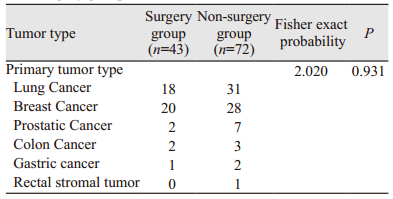
2 结果 2.1 患者资料及治疗情况本研究共入组患者115例,其中男56例,女59例,中位年龄57岁(28~79岁),患者原发恶性肿瘤类型包括肺癌、乳腺癌、前列腺癌、结肠癌、胃癌和直肠间质瘤等。手术组与非手术组患者肿瘤类型无明显差异,见表 1。手术组患者根据神经受压、风险耐受及转归预后,选择性应用经皮穿刺活检椎体成形、椎板切除、椎管减压、椎弓根螺钉内固定等术式,手术部位经术后病理均证明为转移性癌。
共102例患者接受了二次评估,二次评估前已死亡患者13人,其中9人死亡原因为截瘫后的并发症,另4人因肺栓塞、肿瘤破裂出血和恶性肠梗阻。手术组与非手术组患者死亡原因差异无统计学意义(P=0.692),见表 1。
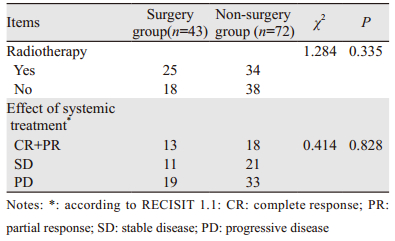
102例接受二次评估的患者中,87例患者曾出现不同程度的脊髓压迫症状,如疼痛向上肢或下肢放射、四肢麻木无力、四肢感觉异常、括约肌功能障碍、截瘫。在手术组接受二次评估的43例患者中,有36例患者术前存在脊髓压迫症状,除2例患者因脊髓受压时间较长,术后双下肢及括约肌功能障碍无明显改善外,其余34例患者术后脊髓压迫症状或疼痛均有不同程度的减轻。在非手术组接受二次评估的59例患者中,51例存在脊髓压迫症状,经全身药物或局部放射治疗后3例症状减轻,5例症状无明显变化,43例症状加重。手术组与非手术组患者接受局部放疗人数无显著性差异,两组患者肿瘤治疗效果差异无统计学意义,见表 2。
 |
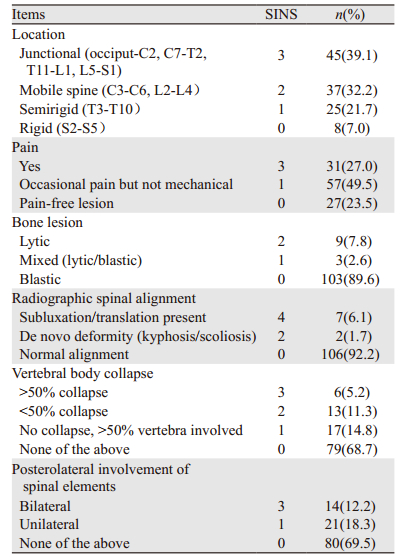
脊柱转移癌中胸椎为最易受累椎体占70.4%(81例),其次为腰椎占20%(22例)、颈椎和尾椎受累概率较少,占10.4%(12例)。成骨性骨转移9例,均为前列腺癌患者,混合性骨转移3例均为肺癌患者,其余103例患者均为溶骨性骨转移。患者首次评估脊柱稳定性时SINS评分情况见表 3。
 |
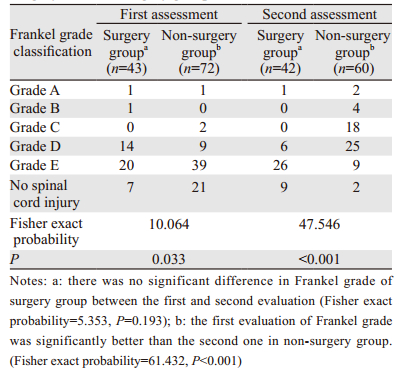
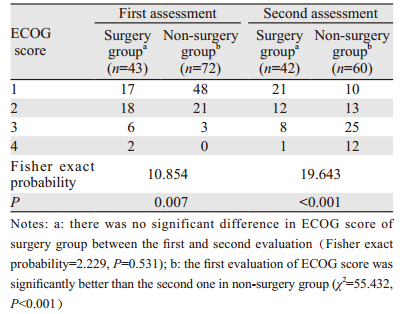
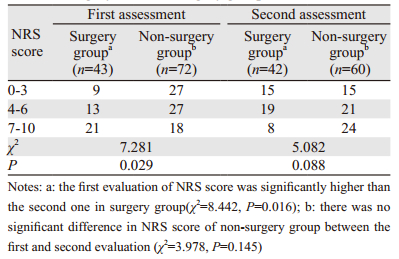
首次评估时手术组患者脊髓功能(Fisher确切概率=10.064, P=0.033)和体力状况(Fisher确切概率=10.854, P=0.007)明显差于非手术组,疼痛程度较非手术组严重(χ2=7.281, P=0.029)。二次评估时手术组患者的脊髓功能(Fisher确切概率=47.546, P < 0.001)和体力状况(Fisher确切概率=19.643, P < 0.001)明显优于非手术组患者,两组患者疼痛程度差异无统计学意义(P=0.088)。
手术组患者术后半年脊髓功能(Fisher确切概率=5.353, P=0.193)和体力状况(Fisher确切概率=2.229, P=0.531)较术前均无明显变化,疼痛程度(χ2=8.442, P=0.016)较术前明显减轻。非手术组患者脊髓功能(Fisher确切概率=61.432, P < 0.001)和体力状况(χ2=55.432, P=0.000)在半年后均出现明显下降,疼痛程度(χ2=3.978, P=0.145)无明显改变,见表 4~6。
 |
 |
 |
恶性肿瘤患者发生脊柱转移的概率为30%~70%,最常见转移到脊柱的恶性肿瘤包括肺癌、乳腺癌、前列腺癌、肾癌和胃肠道恶性肿瘤[2-3]。脊柱转移性肿瘤常引起剧烈疼痛和神经功能障碍,约5%~14%的恶性肿瘤患者会出现硬膜外脊髓压迫症状,严重影响患者的生存质量[4]。脊柱转移癌的治疗目的是缓解疼痛,改善神经症状,维持脊柱稳定性,提高患者生活质量[5]。
随着手术技术的进步和置入材料的更新换代,外科治疗已成为脊柱转移癌治疗的主要方法之一。手术治疗可缓解疼痛,解除神经压迫,重建脊柱稳定性,在有限的生存期内维持脊柱转移癌患者的行走功能,显著提高患者生活质量。由于脊柱转移癌患者属肿瘤晚期,预计生存期较短,部分患者体力状体较差,因此行外科治疗需要考虑多方面的因素,包括患者年龄、症状、肿瘤类型、手术耐受性、体力状态及预计生存期等[5]。为了判断手术是否能使患者获益,评估手术治疗时机和效果的方法应运而生,SINS便是其中之一。SINS被用于评估脊柱转移癌患者脊柱不稳定的程度,判断患者是否需要手术治疗。目前我国肿瘤内科医生对SINS所知较少,临床工作少有应用,常常在脊柱转移癌患者出现疼痛,甚至神经压迫症状后,才考虑请骨科医生进行手术治疗。部分患者由于神经受压严重或时间较长,导致术后神经功能恢复欠佳,生活质量明显降低。
本研究显示,SINS评分可有效预测脊柱转移癌患者脊柱的稳定性。对于脊柱不稳定或潜在不稳定的患者,通过及时手术,可以有效维护脊柱稳定性,减少或避免脊髓压迫症状,维持患者脊髓功能和体力状态,对于改善患者的生活质量具有积极意义。脊柱转移癌患者一旦发生严重的脊髓压迫,比如截瘫等,患者生活质量会明显降低,家属照顾负担升高,同时患者治疗依从性显著降低,进而给患者预后造成不良影响[6]。因此,脊柱转移癌患者均应进行SINS评分。对于评分≥7分的脊柱转移癌患者,根据患者年龄、体力状态及预计生存期等选择性的进行手术治疗,以保证患者生活质量和生存获益。
早期发现脊柱不稳定,并通过手术治疗维持脊柱稳定性,有利于保持脊柱转移癌患者的生活质量。因此,肿瘤内科医生需要和骨科医生密切协作,对脊柱转移癌患者进行SINS评分,对于预计生存期较长的脊柱不稳定或潜在不稳定患者及早进行手术治疗,以保护患者的脊髓功能和生活质量。
| [1] | Fisher CG, DiPaola CP, Ryken TC, et al. A novel classification system for spinal instability in neoplastic disease: an evidence-based approach and expert consensus from the Spine Oncology Study Group[J]. Spine, 2010, 35(22): 1221–9. DOI:10.1097/BRS.0b013e3181e16ae2 |
| [2] | 李彦, 姜亮, 刘忠军. 伴脊髓压迫脊柱转移瘤患者的术前评估与手术治疗进展[J]. 中国脊柱脊髓杂志, 2012, 22(8): 749–51. [ Li Y, Jiang L, Liu ZJ. The advancement of preoperative evaluation and surgical treatment for metastatic spinal cord compression[J]. Zhongguo Ji Zhu Ji Sui Za Zhi, 2012, 22(8): 749–51. ] |
| [3] | Fisher CG, Schouten R, Versteeg AL, et al. Reliability of the Spinal Instability Neoplastic Score (SINS) among radiation oncologists: an assessment of instability secondary to spinal metastases[J]. Radiat Oncol, 2014, 9: 69. DOI:10.1186/1748-717X-9-69 |
| [4] | Sciubba DM, Petteys RJ, Dekutoski MB, et al. Diagnosis and management of metastatic spine disease. A review[J]. J Neurosurg Spine, 2010, 13(1): 94–108. DOI:10.3171/2010.3.SPINE09202 |
| [5] | 郭卫, 姬涛. 对脊柱转移癌如何进行合理的治疗[J]. 北京大学学报(医学版), 2015, 47(2): 200–2. [ Guo W, Ji T. How to manage metastatic spine cancer reasonably[J]. Beijing Da Xue Xue Bao(Yi Xue Bao), 2015, 47(2): 200–2. ] |
| [6] | Harris M. Quality of life in patients with malignant spinal cord compression: a review of evidence-based literature[J]. Int J Palliat Nurs, 2016, 22(1): 37–43. DOI:10.12968/ijpn.2016.22.1.37 |
 2017, Vol. 44
2017, Vol. 44