文章信息
- 碘摄入量及富碘食物与甲状腺癌发病关系的Meta分析
- Association of Iodine Intake and Iodine-enriched Food with Risk of Thyroid Cancer: A Meta-analysis
- 肿瘤防治研究, 2016, 43(7): 616-622
- Cancer Research on Prevention and Treatment, 2016, 43(7): 616-622
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2016.07.015
- 收稿日期: 2015-10-19
- 修回日期: 2016-03-30
2. 610000 成都,成都市第二人民医院肿瘤科
2. Department of Oncology, The Second People’s Hospital of Chengdu, Chengdu 610000, China
甲状腺癌是最常见的甲状腺恶性肿瘤,约占全身恶性肿瘤的1%,占肿瘤患者死亡的0.2%。按照肿瘤的病理类型可分为四种:乳头状癌(papillary thyroid carcinoma,PTC)、滤泡状腺癌(follicular thyroid carcinoma,FTC)、髓样癌(medullary thyroid carcinoma,MTC)和未分化癌(anaplastic thyroid carcinoma,ATC),PTC和FTC均属于分化型甲状腺癌。手术切除加放射性碘治疗的联合应用,使分化型甲状腺癌的预后较好[1],而MTC和ATC的预后仍然较差。文献统计显示近年来甲状腺癌发病有上升的趋势,其中乳头状癌的增加明显[2]。2014年癌症统计显示,美国甲状腺癌占女性恶性肿瘤的6%,仅次于来源于子宫的恶性肿瘤,位居第五位[3]。浙江省2007—2011年甲状腺癌分布分析显示,甲状腺癌发病率明显上升,5年间增长了205.18%,年均增长速度为29.95%[4]。北京市1995—2010年甲状腺癌的发病率由1.55/10万升至9.90/10万,增长538.71%;其中在女性中增长最为显著,发病顺位由第12位上升至第5位;乳头状癌的构成比由1.55%上升至87.63%,滤泡状癌的构成比则有所下降[5]。
目前,对于甲状腺癌发病的危险因素研究还没有统一的结论,普遍认为甲状腺癌的发病受性别、年龄、种族等多种因素影响,而相关的病因包括:辐射、碘摄入量、内分泌及免疫因素、遗传及基因因素等。碘摄入与甲状腺癌发病的关系是目前学者们争论的焦点,更有学者认为食盐加碘可能是导致近年来甲状腺癌发病率明显升高的原因之一,但不同的研究得出了截然相反的结论。明确碘摄入与甲状腺癌发病的关系,对于甲状腺癌的预防意义重大,不仅能够减轻人群的患病率,还能减轻社会和家庭的经济负担。
病例对照研究和队列研究均是研究疾病危险因素的重要方法,故本研究将两者均纳入分析,对纳入的数据进行合并分析,为碘摄入量、富碘食物与甲状腺癌发病的关系提供可靠的循证医学证据,也为该病的预防控制及制定正确的卫生策略提供依据。
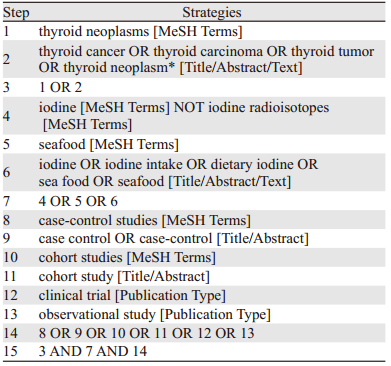
1 资料与方法 1.1 检索策略计算机检索Pubmed、Embase、CNKI、CBM及WanFang Data,检索时限均从建库至2015年4月。英文检索词包括thyroid cancer、thyroid carcinoma、thyroid tumor、 thyroid neoplasm、iodine、iodine intake、seafood、sea food、dietary iodine、case control、cohort study、clinical trial、observational study;中文检索数据库的检索先检索“甲状腺癌”,再在结果中检索“危险因素”,在输出的文献中筛选与碘摄入相关的文献,包括将富碘食物作为研究对象的文献。同时查阅所获文献的参考文献及与研究者联系获取资料。以Pubmed为例,具体检索策略见表 1。
(1)中英文期刊发表的关于碘摄入量、富碘食物与甲状腺癌发表关系的文章;(2)文献的研究对象是人群;(3)研究类型为病例对照研究或队列研究;(4)所有病例组均经病理确诊为甲状腺癌。
1.2.2 除标准(1)缺乏病例组和对照组原始数据或经联系研究者仍无法获取原始数据的文献;(2)未设置正确对照组的文献;(3)研究为动物实验或体外实验。
1.3 文献筛选及资料提取由2名评价员按照上述纳入与排除标准,独立筛选文献,提取资料,并相互交叉核对,意见不一致者交由第三者决定。提取的资料主要包括:题目、研究者及发表年限、研究地、研究类型、主要暴露因素、病例组和对照组暴露人数及总人数。
1.4 暴露因素评估本研究的病例组为病理确诊的甲状腺癌人群,对照组为未患甲状腺癌人群。暴露因素为碘摄入量和富碘食物,根据纳入的文献富碘食物主要包括海鱼及贝类。根据WHO/ICCIDD/UNICEF标准,碘营养状况分级如下:<30微克/天为重度缺乏;30~75微克/天为中度缺乏;≥75~150微克/天为轻度缺乏;≥150~300微克/天为正常范围;≥300~450微克/天为足量;>450微克/天为过量。
根据各个纳入的文献,富碘食物的食用频率分级如下:<1次/周或<4次/月,不吃或很少;(≥1~3)次/周或(≥4~12)次/月,偶尔;≥3次/周或≥12 次/月,经常。
1.5 文献质量评价方法学质量评价采用Cochrane协作网推荐的Newcastle-Ottawa Assessment Scale(简称NOS量表)[6-7]。NOS量表包括选择、可比性、暴露的评估三大部分,共8项标准,最高质量的研究可得最高分9分。本研究将≥6分定为高质量研究。
本研究采用漏斗图检测发表偏倚,若漏斗图基本对称,说明不存在明显的发表偏倚,反之则认为有发表偏倚存在,而漏斗图对称性的检测采用Egger’s线性回归法,软件采用Comprehensive Meta-Analysis V2。
本研究采用I2检验来评价纳入研究的异质性。I2统计量反映了异质性部分在效应量总的变异中所占比重。依据Cochrane系统评价手册,只要I2<50%就可以认为其异质性不大,属于可以接受的范围,此时选择固定效应模型。当I2>50%时,说明纳入的研究中存在异质性,此时选择随机效应模型。而根据Stroup等对观察性研究病因学的Meta分析指南,病因学的Meta分析模型推荐使用随机效应模型,且无论异质性大小,随机效应模型不会让结果产生实质性的改变;故本研究在亚组I2值不相同时,均采用随机效应模型。敏感度分析通过依次剔除单个研究后重新进行Meta分析,以估计综合效应大小。
1.6 统计学方法将纳入的研究按照不同的暴露因素分组分别进行Meta分析,软件采用Review Manager5.2。由于纳入文献的数据均为计数资料,故计算合并的比值比(OR)及95%可信区间(95%CI)作为统计效应量,设定α=0.05,P<0.05为差异具有统计学意义。对于相同暴露因素下存在三种不同的食用频率等级,我们将其分成三个亚组,运用Review Manager5.2中的Subgroup在同一组中进行亚组分析。
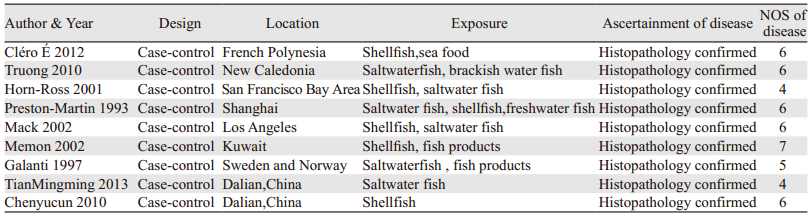
2 结果 2.1 文献检索结果检索到文献3 577篇,经过筛选后最终纳入文献9个病例对照研究,0个队列研究,共5 374例研究对象。纳入文献包含7篇英文,2篇中文。筛选流程及结果见图 1,纳入文献特征见表 2。

|
| 图 1 纳入及排除文献的筛选流程图 Figure 1 Flow-process diagram of included and excluded studies |
纳入文献中有75%(6篇)为高质量研究,低质量研究主要由于没有采用盲法确定暴露因素。每篇文献的NOS得分见表 2。
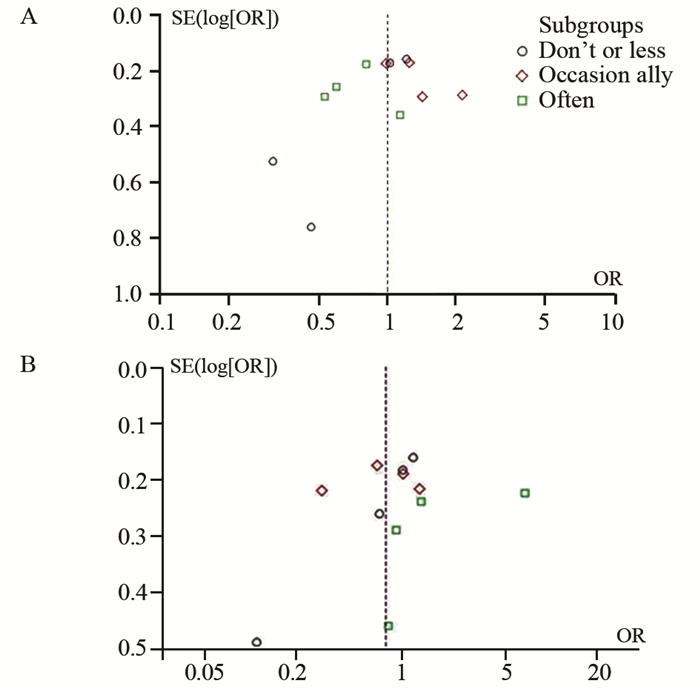
碘摄入量组的文献只有2篇,漏斗图评估其发表偏倚的价值不高,故没有绘制其漏斗图。对海鱼、贝类两组均绘制了漏斗图,海鱼漏斗图沿各自亚组的中线基本对称,贝类的漏斗图对称性较差,见图 2。Egger’s线性回归法对漏斗图的检验结果见表 3,贝类的不吃或很少、偶尔两组的P均<0.05,说明这两组存在显著的发表偏倚;其余各组的P均>0.05,提示不存在明显的发表偏倚。
|
| A: saltwater fish; B: shellfish 图 2 富碘食物的漏斗图 Figure 2 Funnel plots of iodine-enriched food |
所有的亚组中,I2值最小为0,最大为93%,平均值为50%,I2<50%的有5个亚组,具体检验结果在Meta分析结果有显示。 对纳入文献逐一剔除后,各合并效应量无明显变化,说明总体结果的稳定性较高。
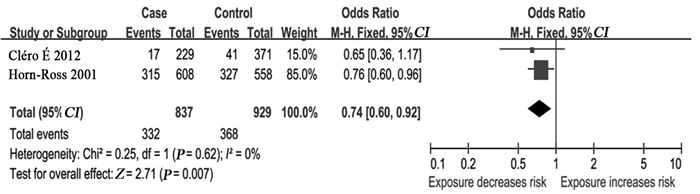
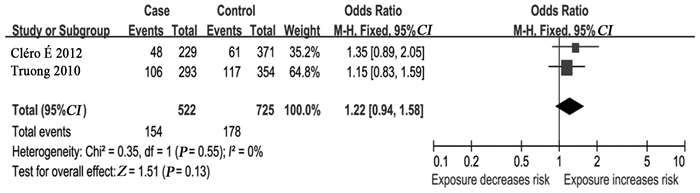
2.3 Meta分析结果 2.3.1 碘摄入量与甲状腺癌发病关系3篇文献[8-10]计算出了每日碘摄入量,但这3篇文献划分碘营养等级的标准不完全一致,本研究将相同部分的数据进行合并分析。结果显示碘摄入量超过每日正常摄入范围的上限,即≥300微克/天能够降低甲状腺癌的发病风险(OR=0.74,95%CI: 0.60~0.92,I2=0),见图 3,而未提示每日碘摄入量中度或重度不足(≤74微克/天)与甲状腺癌的发病有显著关系(OR=1.22,95%CI: 0.94~1.58,I2=0),见图 4。
|
| 图 3 碘摄入量与甲状腺癌发病关系的森林图(≥300微克/天) Figure 3 Forest plot of relationship between iodine intake and thyroid cancer (≥300μg/d) |
|
| 图 4 碘摄入量与甲状腺癌发病关系的森林图(≤74微克/天) Figure 4 Forest plot of relationship between iodine intake and thyroid cancer (≤74μg/d) |
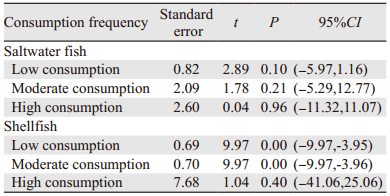
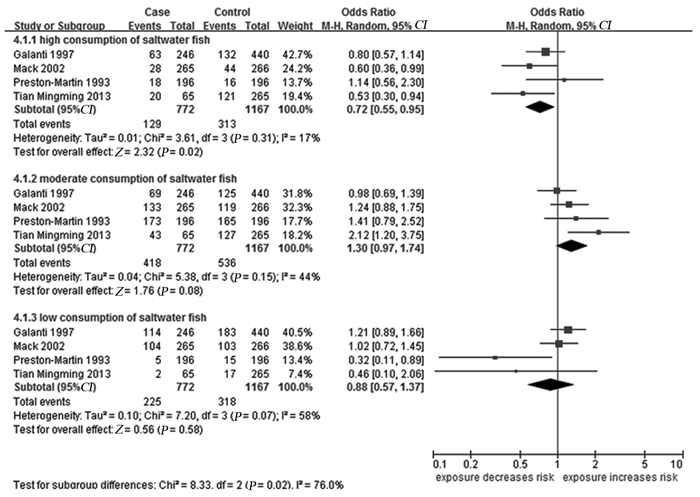
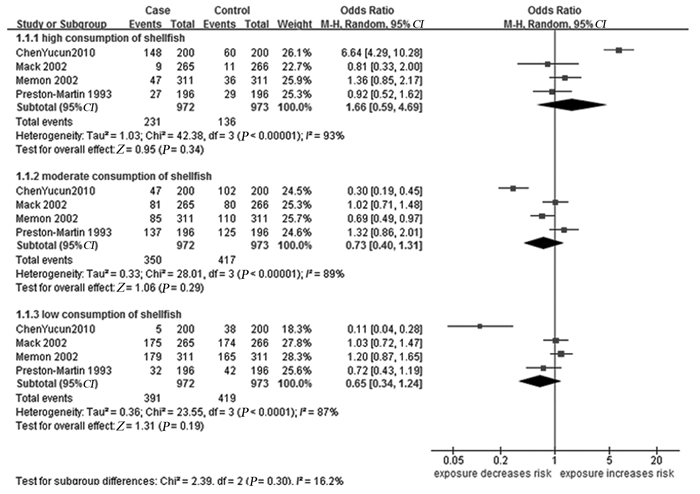
4篇文献[11-14]研究海鱼与甲状腺癌发病关系,合并分析结果显示经常(≥3次/周或≥12次/月)食用海鱼能降低甲状腺癌的发病危险(OR=0.72,95%CI: 0.55~0.95,I2=17%),见图 5;而未发现不吃或很少、偶尔食用海鱼与甲状腺癌的发病有显著关系(OR=0.88,95%CI: 0.57~1.37,I2=58%; OR=1.30,95%CI: 0.97~1.74,I2=44%),见图 5。4篇文献[11-12, 15-16]研究贝类与甲状腺癌发病关系,合并分析结果未显示其与甲状腺癌发病有显著关系(OR=0.65,95%CI: 0.34~1.24,I2=87%; OR=0.73,95%CI: 0.40~1.31,I2=89%; OR=1.66,95%CI: 0.59~4.69,I2=93%),见图 6。
|
| 图 5 海鱼与甲状腺癌发病关系的森林图 Figure 5 Forest plot of relationship between saltwater fish and thyroid cancer |
|
| 图 6 贝类与甲状腺癌发病关系的森林图 Figure 6 Forest plot of relationship between shellfish and thyroid cancer |
Meta分析是一种对单独的研究结果进行统计分析的方法,对研究结果间差异的来源进行检验,并对具有足够相似性的结果进行定量合成。但Meta分析本身作为一种统计学方法,属于描述性二次分析,它存在一些局限性:(1)受语种、检索策略、数据库的制约,无法保证目标文献的百分百查全;(2)异质性的存在,所纳入的各个研究本身存在暴露因素/干预措施、观察指标、结局或终点等方面的差异,不能保证所获指标的严格同质性;(3)在资料的收集、分析、解释或发表过程中,导致结论与真实值有所不同而产生的偏倚,如选择和分配研究对象产生的选择偏倚,在测量和分析没有实施盲法而产生的测量偏倚,阳性结果更容易发表导致的发表偏倚等。针对以上问题,本研究采用了一系列对应的方法,尽可能地提高研究质量和结果的可靠性,具体如下:(1)运用英文和中文,检索了目前收录期刊杂志最全面Medline和Embase两个英文数据库,并检索了中国知网学术文献总库,万方资源总库和中国生物医学文献数据库三个中文数据库;检索策略的制定严格按照Cochrane协作组提供的PICOS原则,最大程度的确保了文献的全面性;(2)运用I2检验异质性的大小。I2作为一个率,是用于描述由各个研究所致的变异占总变异的百分比,它克服了Q统计量对纳入研究个数的依赖,可以更客观地衡量多个研究结果间异质性程度。本研究中按照不同的分类方法进行多个亚组分析,最大程度的减少了异质性对合并结果的影响;在按种族分亚组后,I2 值降低了,且在Meta分析有意义的亚组中,I2值均<50%,说明对应亚组的同质性很高,提高了结果的可靠性;(3)采用NOS量表评价文献的方法学质量,而且此量表也能反映各个研究的选择偏倚风险;采用漏斗图和Egger’s线性回归法从定性和定量两个层面来检验发表偏倚风险。
本Meta分析所纳入的所有研究均对部分混杂因素进行了控制,诸如年龄、性别、饮酒情况及吸烟情况等,但无法完全控制所有的混杂因素,这些无法控制的未知混杂因素,可能对研究结果产生影响。
研究结果发现碘摄入量≥300微克/天能够降低甲状腺癌的发病风险。目前为止,本研究通过Meta分析的方法发现碘与甲状腺癌风险的定量关系,但其存在以下局限性:首先,纳入合并分析的文献只有2篇,未能进行敏感度分析,结果的稳定性欠佳;其次,2篇文献研究的均是岛屿及海湾地区,故这个结果只反映了在富碘地区两者的关系,还需要更多内陆地区类似的研究以探索两者的关系;再次,结论中碘摄入量没有上限限制,并不意味着碘摄入量超过300微克/天越多其降低甲状腺癌风险的效果越好,但目前没有相关的研究,我们期待更多优质的研究来弥补这一结果的局限性。
研究结果发现经常食用海鱼能够降低甲状腺癌发病风险。用于合并分析的4篇文献研究均是岛屿、半岛及沿海城市,相对于内陆地区属于易于获得富碘食物的地区,地域上的同质性较好;所得结果经过敏感度分析后仍然保持稳定;异质性检验未发现显著的异质性存在;故结果是稳定可靠的。而对于同样含碘丰富的贝类,Meta分析却未显示其与甲状腺癌发病有显著关系,分析其原因可能如下:纳入研究的异质性非常高(I2值均在85%以上),且纳入文献的数量较少,未能按照诸如种族来源等进行亚组分析;贝类可食用部分不如海鱼体积大,日常摄入贝类的量远远小于海鱼,有可能未达到引起终点或结局发生改变的量。
纳入的文献中只有1篇文献将甲状腺癌按照病理分型进行了研究,其余纳入文献只在甲状腺癌总体层面研究了其与碘摄入量及海鱼等富碘食物的发病关系,受纳入研究本身的限制,本研究未能按照甲状腺癌不同的病理分型进行总结分析,我们期待更多更细致的相关研究以明确碘摄入量及富碘食物与不同病理类型甲状腺癌之间的发病关系。
本Meta分析按照PICOS的原则制定了检索策略,确保了文献检索结果的全面性,研究结果对于预防甲状腺癌有一定的参考价值。由于关于碘摄入量与甲状腺癌发病关系的研究较少,纳入Meta分析的研究病例数较少,仍然需要进一步纳入更多高质量的相关研究,以明确两者的关系。
| [1] | Huang R, Li L. Radioactive Iodine-131 treatment for differentiated thyroid carcinnoma[J]. Zhongguo Pu Wai Ji Chu Yu Lin Chuang Za Zhi, 2012, 19 (8) : 814–7. [黄蕤, 李林. 分化型甲状腺癌的放射性碘-131治疗[J]. 中国普外基础与临床杂志,2012, 19 (8) : 814–7. ] |
| [2] | Blomberg M, Feldt-Rasmussen U, Andersen KK, et al. Thyroid cancer in Denmark 1943-2008, before and after iodine supplementation[J]. Int J Cancer, 2012, 131 (10) : 2360–6. DOI:10.1002/ijc.v131.10 |
| [3] | Siegel R, Ma J, Zou Z, et al. Cancer Statistics, 2014[J]. CA Cancer J Clin, 2014, 64 (1) : 9–29. DOI:10.3322/caac.21208 |
| [4] | Gong WW, Hu RY, Luo SL, et al. Analysis on Incidence and Mortality Characteristics of Thyroid Cancer during 2007 to 2011 in Zhejiang Province[J]. Zhejiang Yu Fang Yi Xue, 2014, 26 (5) : 433–7. [龚巍巍, 胡如英, 罗胜兰, 等. 浙江省2007-2011年甲状腺癌发病及死亡特征分析[J]. 浙江预防医学,2014, 26 (5) : 433–7. ] |
| [5] | Yang L, Sun TT, Yuan YN, et al. Time trends and pathological characteristics of thyroid cancer in urban Beijing, 1995-2010[J]. Zhongguo Yu Fang Yi Xue Za Zhi, 2013, 47 (2) : 109–12. [杨雷, 孙婷婷, 袁延楠, 等. 1995-2010年北京城区甲状腺癌发病趋势及病理特征分析[J]. 中国预防医学杂志,2013, 47 (2) : 109–12. ] |
| [6] | Wells G, Shea B, O'Connell D, et al. The Newcastle-Ottawa Scale (NOS) for assessing the quality of non Randomized studies in meta analyses. Available at: http://www.ohri.ca/programs/clinical_epidemiology/oxford.htm. |
| [7] | Stang A. Critical evaluation of the Newcastle-Ottawa scale for the assessment of the quality of nonrandomized studies in meta-analysis[J]. Eur J Epidemiol, 2010, 25 (9) : 603–5. DOI:10.1007/s10654-010-9491-z |
| [8] | Horn-Ross PL, Morris JS, Lee M, et al. Iodine and thyroid cancer risk among women in a multiethnic population: the Bay Area Thyroid Cancer Study[J]. Cancer Epidemiol Biomarkers Prev, 2001, 10 (9) : 979–85. |
| [9] | Truong T, Baron-Dubourdieu D, Rougier Y, et al. Role of dietary iodine and cruciferous vegetables in thyroid cancer:a countrywide case-control study in New Caledonia[J]. Cancer Causes Control, 2010, 21 (8) : 1183–92. DOI:10.1007/s10552-010-9545-2 |
| [10] | Cléro É, Doyon F, Chungue V, et al. Dietary iodine and thyroid cancer risk in French Polynesia:a case-control study[J]. Thyroid, 2012, 22 (4) : 422–9. DOI:10.1089/thy.2011.0173 |
| [11] | Preston-Martin S, Jin F, Duda MJ, et al. A case-control study of thyroid cancer in women under age 55 in Shanghai (People's Republic of China)[J]. Cancer Causes Control, 1993, 4 (5) : 431–40. DOI:10.1007/BF00050862 |
| [12] | Mack WJ, Preston-Martin S, Bernstein L, et al. Lifestyle and other risk factors for thyroid cancer in Los Angeles County females[J]. Ann Epidemiol, 2002, 12 (6) : 395–401. DOI:10.1016/S1047-2797(01)00281-2 |
| [13] | Galanti MR, Hansson L, Bergström R, et al. Diet and the risk of papillary and follicular thyroid carcinoma:a population-based case-control study in Sweden and Norway[J]. Cancer Causes Control, 1997, 8 (2) : 205–14. DOI:10.1023/A:1018424430711 |
| [14] | Tian MM, Miao J. The case-control study on part of the risk factors associated with Hashimoto'S thyroiditis(HT) with thyroid cancer[D]. Dalian Yi Ke Da Xue, 2013. [田明明, 苗健. 本甲状腺炎(HT)合并甲状腺癌部分相关危险因素的病例对照研究[D]. 大连医科大学, 2013.] |
| [15] | Memon A, Varghese A, Suresh A. Benign thyroid disease and dietary factors in thyroid cancer:a case-control study in Kuwait[J]. Br J Cancer, 2002, 86 (11) : 1745–50. DOI:10.1038/sj.bjc.6600303 |
| [16] | Chen YC, Gao XH, Cao MQ, et al. Risk factors of thyroid cancer:a case-control study[J]. Zhongguo Gong Gong Wei Sheng, 2014, 30 (7) : 109–11. [陈禹存, 高晓虹, 曹铭谦, 等. 甲状腺癌危险因素病例对照研究[J]. 中国公共卫生,2014, 30 (7) : 109–11. ] |
 2016, Vol. 43
2016, Vol. 43