文章信息
- 中国人群饮食因素与肝癌发病关系的Meta分析
- A Meta-analysis on Relationship of Dietary Factors with Liver Cancer in Chinese Population
- 肿瘤防治研究, 2017, 44(7): 493-500
- Cancer Research on Prevention and Treatment, 2017, 44(7): 493-500
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2017.16.1465
- 收稿日期: 2016-12-19
- 修回日期: 2017-02-09
2. 421002 衡阳,衡阳市中医医院
2. Traditional Chinese Medicine Hospital of Hengyang, Hengyang 421002, China
据《2012年全球癌症统计》资料显示,全世界约有78.2万肝癌新发病例,74.5万死亡病例,且已成为全球恶性肿瘤死因的第3位[1],其中,中国的新发病例及死亡病例数均约占50%。预计2015年中国肝癌新发病率占所有恶性肿瘤的10.39%,死亡率为20.4/10万,占所有恶性肿瘤死亡的15.0%,成为死亡率仅次于胃癌、肺癌的第三大恶性肿瘤[2]。影响肝癌发病的因素种类多且复杂,环境因素、饮食因素、遗传因素等与肝癌的发生密切相关[3-4],而饮食因素与肝癌的关联一直是研究热点,与人们的生活息息相关。已有很多肝癌饮食的危险因素和保护因素研究,但研究中仍存在结论不明确或不一致的问题,且这些研究样本量不够大。因此,本研究拟通过开展中国人群饮食因素与肝癌关联性的Meta分析,综合定量评价各影响因素与肝癌之间的关系,为肝癌的一级预防和卫生决策提供理论依据。
1 资料与方法 1.1 资料来源及检索方法中文数据库:万方、知网﹑维普、中国生物医学文献数据库等;英文数据库:Embase、Cochrane Library、Science direct和Medline等数据库。语言限定为中文和英文。系统检索2016年5月前有关饮食因素与肝癌的相关文献资料。检索策略:中文以“原发性肝癌、肝癌、肝肿瘤、肝细胞癌、危险因素、病例对照、影响因素、饮食、食物”为主题词进行检索;英文以“Primary carcinoma of the liver, liver cancer, Liver neoplasm, hepatocellular carcinoma, risk factors, case control, influence factor, diet, dietary, food”为主题词进行检索。
1.2 纳入和排除标准纳入标准[5]:(1)选择国内外公开发表的有关中国人群饮食因素与肝癌相关性的病例-对照文献资料;(2)文献描述了肝癌的诊断标准及诊断依据;(3)文献资料提供单因素OR值及95%CI或可以推算出OR值及95%CI。排除标准:(1)病例组与对照组均不使用营养干预治疗(营养强化剂或制剂);(2)肝癌合并其他慢性病患者的研究,如继发性肝癌、生物源性肝癌;(3)职业性肝癌;(4)文献质量差,存在设计缺陷、信息、数据缺失;(5)重复报道及文献综述,排除质量较差或数据不完整的文献。
1.3 资料提取和质量评价由两名研究者独立按照纳入和排除标准进行查阅及筛选文献资料,提取纳入文献的基本信息,如双方有分歧经讨论不能解决,与第三方共同探讨协商。通过纽卡斯尔-渥太华量表(The Newcastle-Ottawa Scale, NOS)评价文献资料,评价者按照量表评分点进行综合评价(8项条目9个给分点)[6],合计总分 > 6分的资料为高质量文献,=6分为一般质量,< 6分为低质量。通过质量评价排除 < 6分的文献,以提高本次Meta分析的可信度。
1.4 统计学方法采用Stata12.0软件对各因素与肝癌发病关系的OR值及95%CI进行统计分析,采用Q和I2检验验证异质性,如存在异质性则采用随机效应模型,反之,采用固定效应模型。通过比较随机效应模型与固定效应模型进行敏感度分析。此外,按照设计类型、样本量大小(病例数与对照数均 > 200时为大样本)进行亚组分析,并采用Begg秩和相关法和Eegg回归法定量识别发表偏倚。
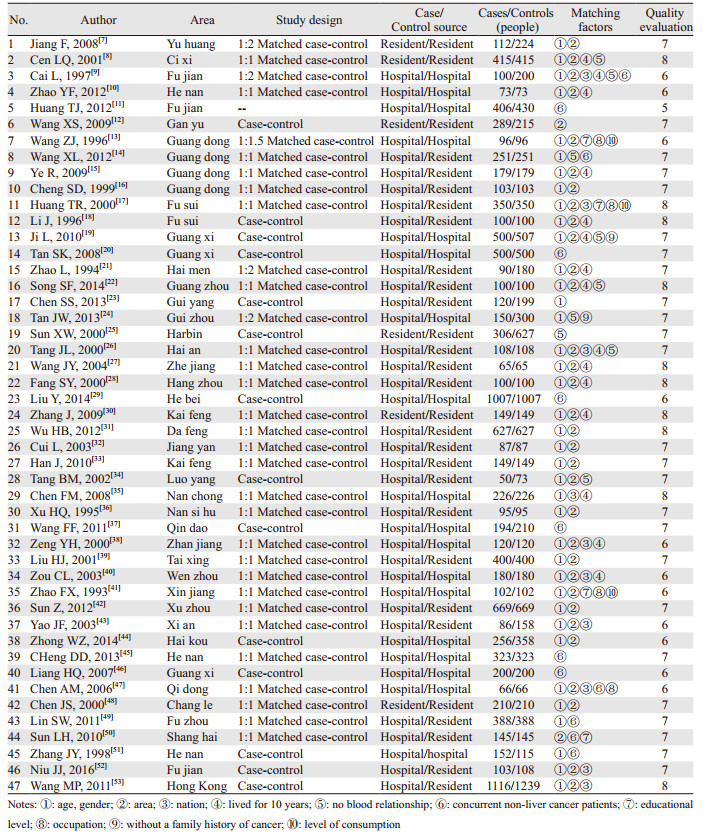
2 结果 2.1 纳入文献筛选严格根据PRISMA声明进行文献检索,初筛检出相关文献共5 065篇(中文2 501,英文2 564)。根据研究主题,排除不符合本研究的文献4 897篇,初步纳入168篇(中文134,英文34)。按纳入排除标准进行筛选,共纳入47篇,见表 1。
通过NOS量表评价纳入文献质量,6分及以上的文献有46篇,其中黄唐嘉[11]的文献资料缺少设计类型予以剔除,见表 1。
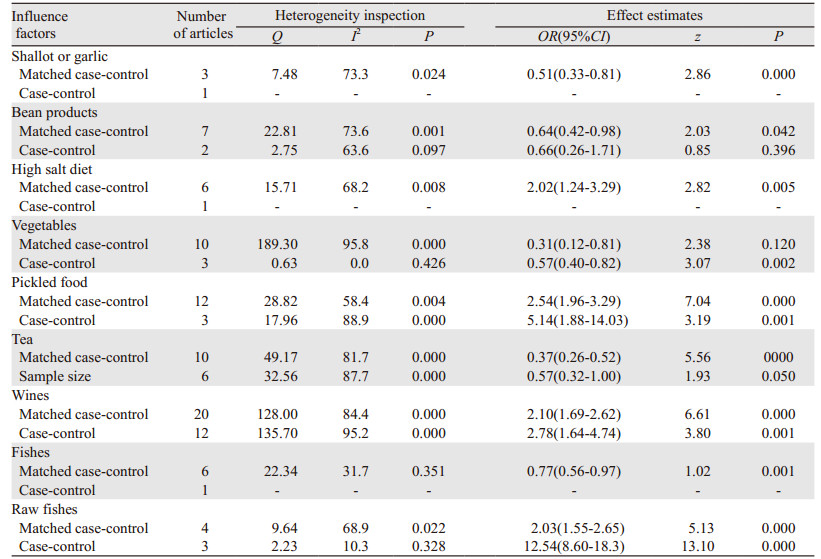
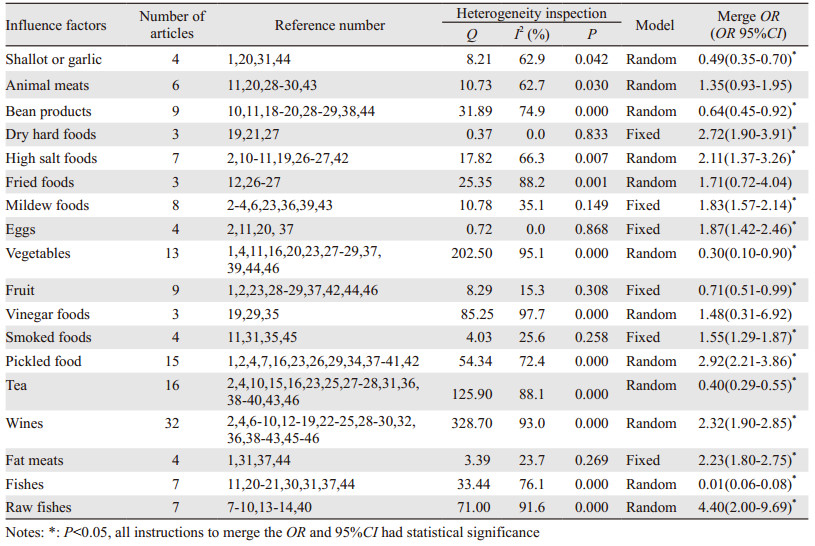
2.3 Meta分析 2.3.1 异质性检验结果干硬食品、禽蛋类、水果类、烟熏食品、肥肉、霉变食品的异质性分析采用固定效应模型(P > 0.05),其余研究采用随机效应模型(P < 0.05),见表 2。
|
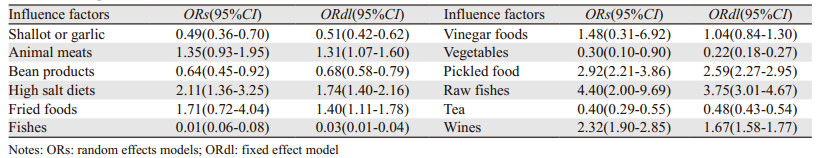
采用随机效应模型与固定效应模型进行对比,结果显示动物肉类、油炸食品、酸醋食品,3个因素的95%CI与原结果重叠度较低,即敏感度较低,其余影响因素提示分析结果基本稳定,见表 3。
|
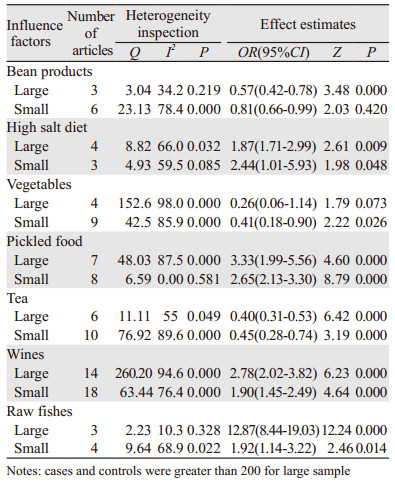
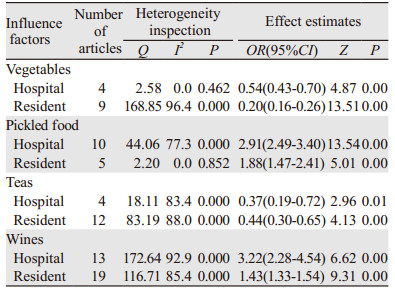
对存在异质性的影响因素按研究设计类型、样本量大小、对照组来源进行亚组分析,探讨异质性的来源,若分层后某研究因素的文献数≤1,则不纳入分析,见表 4~6。
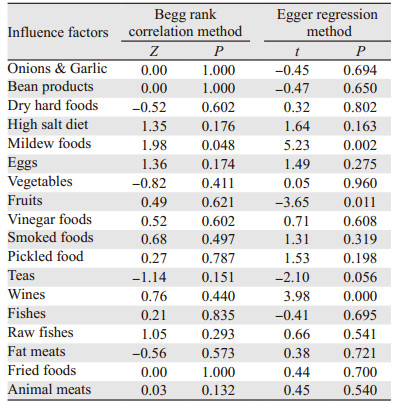
采用Begg秩和相关法和Egger回归法定量识别发表偏倚,霉变食品、水果类、酒类三类因素存在发表偏倚,其余因素不存在发表偏倚,见表 7。
本Meta分析显示:水果类、禽蛋类、干硬食品、霉变食品、烟熏食品、肥肉的研究同质性较好,采用固定效应模型,其他影响因素的研究存在不同程度的异质性。葱蒜类属于中度异质性,由于纳入文献仅3篇,未找到异质性的来源。敏感度及亚组分析结果显示,酒类研究因素的异质性暂且未知,且Egger回归法显示存在发表偏倚。其他影响因素的异质性均得到可能性的解释:研究设计类型的不同可能是鱼类、腌制食品、蔬菜类异质性的来源(表 4);样本量大小可能是豆制品、生鱼、茶类异质性的来源(表 5);对照人群的来源不同可能是蔬菜类、腌制食品异质性的来源(表 6)。结果显示:葱蒜类、豆制品、蔬菜类、水果类、茶类、鱼类合并的OR值及95%CI均 < 1(P < 0.05),与肝癌存在负相关关系,可能降低肝癌的发生风险,上述影响因素的防癌作用可能由于含有丰富的抗氧化性物质(维生素类)、膳食纤维和植物化学物,这些抗氧化营养素和植物化学物质可以通过多种机制降低癌症发生的风险[54-56]。腌制食品、烟熏食品、高盐饮食、干硬食品、禽蛋类、霉变食品、酒类、肥肉、生鱼合并的OR值及95%CI均 > 1(P < 0.05),与肝癌存在正相关关系,可能增加肝癌的发生风险,其原因可能是腌制食品含有大量亚硝酸盐且维生素含量极低,烟熏食品中多环芳烃类物质含量较高,重盐饮食可促进亚硝酰胺的吸收,而亚硝酸盐和多环芳烃类物质是强致癌物;鸡蛋含有较高的胆固醇,较高胆固醇摄入能明显增加第二胆酸类物质的形成[57-58],从而增加结肠癌和肺癌发病风险。此外,鸡蛋的烹饪方法(煮或油炸)对癌症的风险具有影响,鸡蛋摄入量与膀胱癌的Meta分析表明[60]:煎炸鸡蛋最高摄入量与低摄入量比较,其风险显著性增加2倍(RR=2.04, 95%CI: 1.41~2.95),而煮鸡蛋与膀胱癌之间无关,而本研究所纳入文献没有提供烹饪方法,无法进行亚组分析。动物肉类、油炸食品、酸醋食品合并OR值无统计学意义,其对肝癌的作用尚不能确定。其原因可能有以下两点:相关研究过少或者力度不够,由于样本量的限制而难以达到统计学显著水平(如油炸、酸醋食品相关研究文献在5篇以下);各个研究地点的经济水平不同、膳食结构和饮食习惯存在差异,导致某些因素研究结果分歧较大,这些因素与肝癌的关系仍需进一步研究。
本次Meta分析纳入47篇文献,纳入研究质量总体上较好,35篇病例对照研究为高质量文献,10篇文献质量一般,王志瑾等[13]研究的对照组与病例组进行1:1.5匹配时,对照组人数少于病例组,其中黄唐嘉[11]研究资料设计类型不详细,通过NOS质量综合评价为5分,剔除纳入文献。肝癌病例组累积病例11 613例,对照组为12 726例,增大了样本量,方法学存在一定的科学性,可信度相应增加,但存在一定的研究缺陷:(1)分层后纳入文献较少,导致结果偏倚;(2)肝癌的诊断标准不一致,且没有病情级别处理,建议采用国家对肝癌的诊断标准进行诊断;(3)采用自行设计的调查问卷,可能未进行信度和效度分析,调查问卷质量可能不太高,建议制定统一量表;(4)缺失人群影响因素的亚组分析,如年龄、性别、遗传等,这些因素可能与肝癌的发生存在关联,由于纳入文献较少,并且不是所有纳入文献都有详细报告;(5)不同地方人群饮食习惯差异较大,由于某些患者处于南北交界之地或者北方患者可能去南方发达地区就医,本研究所纳入文献未说明患者的来源以及地区,因此本研究未进行亚组分析探讨我国南、北方居民饮食因素的特点;(6)纳入文献均未报道盲法、应答率,可能导致结果的偏倚;(7)所有文献资料未按照《食品生产许可分类目录》进行分类,导致本研究的分类方法只能按照文献资料进行分类。因此,建议以后的流行病学研究应严格按照病例-对照的基本原则设计合理的实施方案,严格遵循方法学的要求,严格控制各类偏倚,并且扩大样本量。食物分类方法应严格按照《食品生产许可证目录》进行分类,以便形成规范化。同时,应开展更全面的队列研究,全面评估饮食因素与肝癌的关联分析。
| [1] | Jemal A, Bray F, Center MM, et al. Global cancer statistics[J]. CA Cancer J Clin, 2011, 61(2): 69–90. DOI:10.3322/caac.v61:2 |
| [2] | Chen W, Zheng R, Baade PD, et al. Cancer statistics in China, 2015[J]. CA Cancer J Clin, 2016, 66(2): 115–32. DOI:10.3322/caac.21338 |
| [3] | Zhang W, Xiang YB, Li HL, et al. Vegetable-based dietary pattern and liver cancer risk: results from the Shanghai women's and men's health studies[J]. Cancer Sci, 2013, 104(10): 1353–61. DOI:10.1111/cas.2013.104.issue-10 |
| [4] | 苗艳艳, 孔心涓, 田字彬. 原发性肝癌危险因素及其致癌机制的研究进展[J]. 青岛大学医学院学报, 2012, 48(1): 91–4. [ Miao YY, Kong XJ, Tian ZB. The research progress of primary liver cancer risk factors and carcinogenic mechanism[J]. Qingdao Da Xue Yi Xue Yuan Xue Bao, 2012, 48(1): 91–4. ] |
| [5] | 方积乾, 陆盈. 现代医学统计学[M]. 北京: 人民卫生出版社, 2002: 150-209.] [ Fang JQ, Lu Y. Modern Medical Statistics[M]. Beijing: People's Medical Publishing House, 2002: 150-209. ] |
| [6] | Stang A. Critical evaluation of the Newcastle-Ottawa Scale for the assessment of the quality of nonrandomized studies in Meta-analyses[J]. Eur J Epidemiol, 2010, 25(9): 603–5. DOI:10.1007/s10654-010-9491-z |
| [7] | 江飞, 陈增瑞. 112例肝癌发病影响因素的病例对照研究[J]. 浙江预防医学, 2008, 20(2): 3–5. [ Jiang F, Chen ZR. A Case-control Study on Influencing Factors of Liver Cancer with 112 Cases[J]. Zhejiang Yu Fang Yi Xue, 2008, 20(2): 3–5. ] |
| [8] | 岑连乔, 陈国华, 叶建杰, 等. 慈溪市原发性肝癌病例对照研究[J]. 浙江预防医学, 2001, 13(12): 5–6. [ Cen LQ, Chen GH, Ye JJ, et al. A case-control study of primary carcinoma of liver in Ci xi City[J]. Zhejiang Yu Fang Yi Xue, 2001, 13(12): 5–6. DOI:10.3969/j.issn.1007-0931.2001.12.003 ] |
| [9] | 蔡琳, 易应南. 福建省原发性肝癌遗传因素分析[J]. 中国公共卫生学报, 1997, 16(6): 335–7. [ Cai L, Yi YN. Genetic factors of primary liver cancer in Fujian[J]. Zhongguo Gong Gong Wei Sheng Xue Bao, 1997, 16(6): 335–7. ] |
| [10] | 赵永飞, 王贵吉, 裴迎新, 等. 肝癌患者生活方式与饮食危险因素调查[J]. 河南医学研究, 2012, 21(4): 471–4. [ Zhao YF, Wang GJ, Pei YX, et al. Survey lifestyle and diet risk factors of liver cancer patients[J]. He' nan Yi Xue Yan Jiu, 2012, 21(4): 471–4. ] |
| [11] | 黄唐嘉, 李奕鑫, 胡秀清, 等. 肝癌危险因素的logistic回归分析[J]. 海峡预防医学杂志, 2012, 18(1): 73–5. [ Huang TJ, Li YX, Hu XQ, et al. Logistic regression analysis of risk factors of liver cancer[J]. Hai Xia Yu Fang Yi Xue Za Zhi, 2012, 18(1): 73–5. ] |
| [12] | 王旭善, 吴德林, 张晓峰, 等. 赣榆县肝癌流行危险因素病例对照研究[J]. 现代预防医学, 2009, 36(5): 823–4. [ Wang XS, Wu DL, Zhang XF, et al. A case-control study on factors for liver cancer in Gan Yu county[J]. Xian Dai Yu Fang Yi Xue, 2009, 36(5): 823–4. ] |
| [13] | 王志瑾, 周元平, 程兵, 等. 广东省顺德市原发性肝癌危险因素流行病学研究[J]. 中华流行病学杂志, 1996, 17(3): 141–4. [ Wang ZJ, Zhou YP, Chen B, et al. A Epidemiologic Study on aetiological factor of primary liver cancer in Shunde city of Guangdong province[J]. Zhonghua Liu Xing Bing Xue Za Zhi, 1996, 17(3): 141–4. ] |
| [14] | 王小丽, 于新发, 周成宇, 等. 广东顺德原发性肝癌的危险因素分析[J]. 实用医学杂志, 2012, 28(18): 3074–6. [ Wang XL, Yu XF, Zhou CY, et al. Risk factors of primary liver cancer in Shunde, Guangdong Province[J]. Shi Yong Yi Xue Za Zhi, 2012, 28(18): 3074–6. DOI:10.3969/j.issn.1006-5725.2012.18.036 ] |
| [15] | 叶荣, 郜艳晖, 吴兆权, 等. 广东顺德原发性肝癌的危险因素与家庭相关性研究[J]. 广东药学院学报, 2009, 25(6): 628–31. [ Ye R, Hao YH, Wu ZQ, et al. Study on the risk factors and familial correlation of primary hepatocellular carcinoma(PHC)in Shunde, Guangdong[J]. Guangdong Yao Xue Yuan Xue Bao, 2009, 25(6): 628–31. ] |
| [16] | 陈思东, 张冠群, 连建华. 广东原发性肝癌低发区病例对照研究[J]. 中国公共卫生学报, 1999, 18(4): 41–2. [ Chen SD, Zhang GQ, Lian JH. A case-control study on the incidence of primary liver cancer in Guangdong province[J]. Zhongguo Gong Gong Wei Sheng Xue Bao, 1999, 18(4): 41–2. ] |
| [17] | 黄天壬, 梁锋, 石建基, 等. 广西扶绥县肝癌危险因素的病例对照研究[J]. 广西医科大学学报, 2000, 17(5): 758–60. [ Huang TR, Liang F, Shi JJ, et al. A case control study for detecting risk factors of primary liver cancer in Fusui, Guangxi[J]. Guangxi Yi Ke Da Xue Xue Bao, 2000, 17(5): 758–60. ] |
| [18] | 李迥, 资晓林, 俞顺章, 等. 广西扶绥县原发性肝癌病例对照研究[J]. 中国公共卫生学报, 1996, 15(3): 139–41. [ Li J, Zi XL, Yu SZ, et al. A Case-control Study on Primary Liver Cancer in Fusui Country, Guangxi Province[J]. Zhongguo Gong Gong Wei Sheng Xue Bao, 1996, 15(3): 139–41. ] |
| [19] | 纪龙. 广西肝癌高发区肝细胞癌危险因素的病例对照研究[J]. 肿瘤预防与治疗, 2010, 23(6): 453–7. [ Ji L. A case control study on risk factors of Hepatocellular carcinoma in Guangxi[J]. Zhong Liu Yu Fang Yu Zhi Liao, 2010, 23(6): 453–7. ] |
| [20] | 谭盛葵, 仇小强, 余红平, 等. 广西肝癌高发区原发性肝癌危险因素Logistic回归分析[J]. 华夏医学, 2008, 21(1): 29–31. [ Tan SK, Qiu XQ, Yu HP, et al. Logistic regression analysis on risk f actors of primary hepatic carcinoma in Guangxi[J]. Huaxia Yi Xue, 2008, 21(1): 29–31. ] |
| [21] | 赵宁, 俞顺章, 孙伟民. 广义相对危险度模型在原发性肝癌危险因素研究中的应用[J]. 中国慢性病预防与控制, 1994, 2(3): 108–10. [ Zhao N, Yu SZ, Sun WM. Application of generalized relative risk model in the risk factors of primary liver cancer[J]. Zhongguo Man Xing Bing Yu Fang Yu Kong Zhi, 1994, 2(3): 108–10. ] |
| [22] | 宋邵芳, 沈纪林, 林国桢, 等. 广州市原发性肝癌危险因素配对病例对照研究[J]. 华南预防医学, 2014, 40(6): 517–20. [ Song SF, Shen JL, Lin GZ, et al. Case-control study of 1:1 for detecting risk factors of primary hepatocellular carcinoma, Guangzhou[J]. Hua Nan Yu Fang Yi Xue, 2014, 40(6): 517–20. ] |
| [23] | 陈莎莎, 赵雪珂, 程明亮, 等. 贵阳市原发性肝癌危险因素的病例对照研究[J]. 贵阳医学院学报, 2013, 38(1): 1–4. [ Chen SS, Zhao XK, Chen ML, et al. A Case-control Study on Risk Factors of Primary Hepatocellular Carcinoma in Guiyang City[J]. Guiyang Yi Xue Yuan Xue Bao, 2013, 38(1): 1–4. ] |
| [24] | 谭家武, 张权, 程明亮, 等. 贵州地区原发性肝癌危险因素1:2配对病例对照研究[J]. 江苏医药, 2013, 39(11): 1274–6. [ Tan JW, Zhang Q, Chen ML, et al. The risk factors for primary hepatic carcinoma in Guizhou province: an 1:2 matched case-controlled study[J]. Jiangsu Yi Yao, 2013, 39(11): 1274–6. ] |
| [25] | 孙喜文, 戴旭东, 石于波. 哈尔滨市居民肝癌危险因素的病例对照研究[J]. 实用肿瘤学杂志, 2000, 14(3): 181–5. [ Sun XW, Dai XD, Shi YB. A case-control study on risk factors of hepatocellular carcinoma among residents in Harbin[J]. Shi Yong Zhong Liu Xue Za Zhi, 2000, 14(3): 181–5. ] |
| [26] | 唐建林, 夏全, 李林, 等. 海安县原发性肝癌病例对照研究[J]. 中国肿瘤, 2000, 9(7): 301–2. [ Tang JL, Xia Q, Li lin, et al. Case-control Study on Primary Liver Cancer in Hai'an County[J]. Zhongguo Zhong Liu, 2000, 9(7): 301–2. ] |
| [27] | 王建跃, 仝振东, 陈坤, 等. 海岛居民肝癌危险因素的病例对照研究[J]. 中国公共卫生, 2004, 20(10): 1256–7. [ Wang JY, Qu ZD, Chen K, et al. A case-control study on risk factors of hepatocellular carcinoma in island residents[J]. Zhongguo Gong Gong Wei Sheng, 2004, 20(10): 1256–7. DOI:10.3321/j.issn:1001-0580.2004.10.049 ] |
| [28] | 方顺源, 朱益民, 陈坤, 等. 杭州市肝癌危险因素的病例对照研究[J]. 中国慢性病预防与控制, 2000, 8(5): 212–3. [ Fang SY, Zhu YM, Chen K, et al. A case-control study on the risk factors of primary hepatocellular carcinoma in Hangzhou city[J]. Zhongguo Man Xing Bing Yu Fang Yu Kong Zhi, 2000, 8(5): 212–3. ] |
| [29] | 刘英, 赵桐, 徐英, 等. 河北省原发性肝癌易感因素的病例对照研究[J]. 中国煤炭工业医学杂志, 2014, 17(12): 2009–12. [ Liu Y, Zhao T, Xu Y, et al. A case-control study on risk factors of primary hepatic carcinoma in HeBei[J]. Zhongguo Mei Tan Gong Ye Yi Xue Za Zhi, 2014, 17(12): 2009–12. ] |
| [30] | 张继, 裴广军, 王文雷, 等. 河南省开封县肝癌危险因素的病例对照研究[J]. 现代预防医学, 2009, 36(21): 4006–7. [ Zhang J, Pei GJ, Wang WL, et al. A case-control study on risk factors of hepatocellular carcinoma in Kaifeng country, He' nan Province[J]. Xian Dai Yu Fang Yi Xue, 2009, 36(21): 4006–7. ] |
| [31] | 吴华斌, 明恒泰, 刘爱民, 等. 江苏省肿瘤高发地区肝癌影响因素病例对照研究[J]. 江苏预防医学, 2012, 23(2): 26–8. [ Wu HB, Ming HT, Liu AM, et al. A case-control study on risk factors of liver cancer in high-risk area of Jiangsu Province[J]. Jiang Su Yu Fang Yi Xue, 2012, 23(2): 26–8. ] |
| [32] | 崔林, 袁继春, 杨勇, 等. 姜堰市男性原发性肝癌危险因素病例对照研究[J]. 中国肿瘤, 2003, 12(3): 26–7. [ Cui L, Yuan JC, Yang Y, et al. A case-control study on the risk factors of male primary hepatocellular carcinoma in Jiangyan City[J]. Zhongguo Zhong Liu, 2003, 12(3): 26–7. ] |
| [33] | 韩洁, 时宝庆, 王玲, 等. 开封县原发性肝癌危险因素1:1配对病例对照研究[J]. 现代预防医学, 2010, 37(4): 606–7. [ Han J, Shi BQ, Wang L, et al. A 1:1 matched case-control study on risk factors of hepatocellular carcinoma in Kaifeng[J]. Xian Dai Yu Fang Yi Xue, 2010, 37(4): 606–7. ] |
| [34] | 汤伯明, 边建超, 王其军, 等. 洛阳市肝癌危险因素的病例对照研究[J]. 现代预防医学, 2002, 29(5): 723–5. [ Tang BM, Bian JC, Wang QJ, et al. The case-control study for the risk factors of HCC in Luoyang[J]. Xian Dai Yu Fang Yi Xue, 2002, 29(5): 723–5. ] |
| [35] | 陈福敏, 周晓晴, 杜宗汉, 等. 南充市原发性肝癌危险因素病例对照研究[J]. 华西医学, 2008, 23(6): 1345–7. [ Chen FM, Zhou XQ, Du ZH, et al. A case-control study for detecting risk factors of primary hepatocellular carcinoma in nanchong city[J]. Hua Xi Yi Xue, 2008, 23(6): 1345–7. ] |
| [36] | 徐厚铨, 韩玉荣, 胡平, 等. 南四湖区域人群肝癌危险因素的病例-对照研究[J]. 环境与健康杂志, 1995, 12(4): 148–50. [ Xu HQ, Han YR, Hu P, et al. A case-control study on the risk factors of hepatocellular carcinoma in Nansihu region[J]. Huan Jing Yu Jian Kang Za Zhi, 1995, 12(4): 148–50. ] |
| [37] | 王芬芬, 崔莲花, 宋扬, 等. 青岛市原发性肝癌影响因素病例对照研究[J]. 中国公共卫生, 2011, 27(11): 1420–2. [ Wang FF, Cui LH, Song Y, et al. Related factors of hepatocellular carcinoma among Qingdao citizens: a case-control study[J]. Zhongguo Gong Gong Wei Sheng, 2011, 27(11): 1420–2. DOI:10.11847/zgggws2011-27-11-24 ] |
| [38] | 曾运红, 陈卫红. 青年人原发性肝癌致病因素配对病例对照研究[J]. 广东医学院学报, 2000, 18(4): 341–2. [ Zeng YH, Chen WH. A matched case control study on the pathogenic factors of primary hepatocellular carcinoma among the youth[J]. Guangdong Yi Xue Yuan Xue Bao, 2000, 18(4): 341–2. ] |
| [39] | 刘红建, 常军, 丁保国. 泰兴市肝癌危险因素病例对照调查[J]. 中国慢性病预防与控制, 2001, 9(5): 234. [ Liu HJ, Chang J, Ding BG. A case-control study on risk factors of liver cancer in Taixing City[J]. Zhongguo Man Xing Bing Yu Fang Yu Kong Zhi, 2001, 9(5): 234. ] |
| [40] | 邹长林, 陈哲京, 金文扬, 等. 温州地区原发性肝癌危险因素的病因分值及其交互效应[J]. 中华预防医学杂志, 2003, 37(5): 55–7. [ Zou CL, Chen ZJ, Jing WY, et al. Etiologic fraction and interaction of risk factors for primary hepatocellular carcinoma in Wenzhou, Zhejiang Province[J]. Zhonghua Yu Fang Yi Xue Za Zhi, 2003, 37(5): 55–7. ] |
| [41] | 赵福祥, 黄春红, 尚晓辉, 等. 乌鲁木齐市102例原发性肝癌危险因素调查[J]. 新疆医科大学学报, 1993, 37(4): 311–4. [ Zhao FX, Huang CH, Shang XH, et al. Investigation on the risk factors of 102 cases of primary liver cancer in urumqi city[J]. Xinjiang Yi Ke Da Xue Xue Bao, 1993, 37(4): 311–4. ] |
| [42] | 孙政, 李纲, 刘宁, 等. 徐州市铜山区肝癌影响因素的病例对照研究[J]. 中国公共卫生管理, 2012, 28(1): 13–4. [ Sun Z, Li G, Liu N, et al. A case-control study on influential factors of liver cancer in tongshan district, Xuzhou city[J]. Zhongguo Gong Gong Wei Sheng Guan Li, 2012, 28(1): 13–4. ] |
| [43] | 姚菊峰, 薛原, 赵颖, 等. 饮食因素与原发性肝癌相关性研究[J]. 护理学杂志, 2003, 18(12): 902–4. [ Yao JF, Xue Y, Zhao Y, et al. A case-control study on the Association Between primary cancer of the Liver and Dietary Factors[J]. Hu Li Xue Za Zhi, 2003, 18(12): 902–4. DOI:10.3969/j.issn.1001-4152.2003.12.012 ] |
| [44] | 钟文洲, 陈正义, 王齐全. 原发性肝癌发病危险因素的病例对照分析[J]. 安徽医药, 2014, 18(2): 275–7. [ Zhong WZ, Chen ZY, Wang QQ. Primary liver cancer: case-control analysis of disease risk factors[J]. Anhui Yi Yao, 2014, 18(2): 275–7. ] |
| [45] | 陈丹丹, 刘媛, 姬旭慧, 等. 原发性肝癌发病影响因素的病例对照研究[J]. 郑州大学学报(医学版), 2013, 48(2): 249–53. [ Chen DD, Liu Y, Ji XH, et al. A case-control study on influencing factors of primary hepatic carcinoma[J]. Zhengzhou Da Xue Xue Bao(Yi Xue Ban), 2013, 48(2): 249–53. ] |
| [46] | 梁恒秋, 余红平, 谭盛葵. 原发性肝癌危险因素病例对照的非条件Logistic回归分析[J]. 广西医科大学学报, 2007, 24(6): 854–6. [ Liang HQ, Yu HP, Tan SK. Non-conditional Logistic Regression Analysis on Risk Factors of Primary Liver Cancer[J]. Guangxi Yi Ke Da Xue Xue Bao, 2007, 24(6): 854–6. ] |
| [47] | 陈爱民, 徐耀初, 沈靖, 等. 原发性肝癌危险因素的病例-对照研究[J]. 现代预防医学, 2001, 28(3): 299–301. [ Chen AM, Xu YC, Shen J, et al. A case control study on risk factors of HCC in Qi Dong, China[J]. Xian Dai Yu Fang Yi Xue, 2001, 28(3): 299–301. ] |
| [48] | 陈建顺, 陈增春, 陈礼慈, 等. 长乐市原发性肝癌危险因素病例对照研究[J]. 海峡预防医学杂志, 2000, 6(3): 6–8. [ Chen JS, Chen ZC, Chen LC, et al. A Case -control Study on Risk Factors of Primary Liver Cancer in Changle City, Fujian[J]. Hai Xia Yu Fang Yi Xue Za Zhi, 2000, 6(3): 6–8. ] |
| [49] | 林少炜, 胡志坚. 原发性肝癌影响因素的交互作用分析[J]. 中国全科医学, 2011, 14(32): 3687–9. [ Lin SW, Hu ZJ. The Interaction between Factors of Primary Liver Cancer[J]. Zhongguo Quan Ke Yi Xue, 2011, 14(32): 3687–9. DOI:10.3969/j.issn.1007-9572.2011.32.010 ] |
| [50] | 孙丽红. 原发性肝癌饮食危险因素的流行病学研究[J]. 中国卫生统计, 2010, 27(3): 269–70. [ Sun LH. A Case-control Study on the Dietary Factors of Patients with Primary Carcinoma of Liver[J]. Zhongguo Wei Sheng Tong Ji, 2010, 27(3): 269–70. ] |
| [51] | Zhang JY, Wang X, Han SG, et al. A case-control study of risk factors for hepatocellular carcinoma in He Nan, CHINA[J]. Am J Trop Med Hyg, 1998, 59(6): 947–51. DOI:10.4269/ajtmh.1998.59.947 |
| [52] | Niu JJ, Lin Y, Guo ZN, et al. The epidemiological investigation on the risk factors of hepato-cellular carcinoma. A Case-control study in southeast China[J]. Medicine(Baltimore), 2016, 95(6): e2758. |
| [53] | Wang MP, Thomas GN, Ho SY, et al. Fish consumption and mortality in Hong Kong Chinese-the LIMOR study[J]. Ann Epidemiol, 2011, 21(3): 164–9. DOI:10.1016/j.annepidem.2010.10.010 |
| [54] | World Health Organization Tech Rep Ser. Diet, Nutrition and the Prevention of Chronic Diseases: Report of a Joint WHO/FAO Expert Consultation[J]. WHO Technical Report Series, 2003, 916: i-viii, 1–149. |
| [55] | Voorrips LE, Goldbohm RA, van Poppel G, et al. Vegetable and fruit consumption and risks of colon and rectal cancer in a prospective cohort study: The Netherlands Cohort Study on Diet and Cancer[J]. Am J Epidemiol, 2000, 152(11): 1081–92. DOI:10.1093/aje/152.11.1081 |
| [56] | Mandair DS, Rossi RE, Pericleous M, et al. The impact of diet and nutrition in the prevention and progression of hepatocellular carcinoma[J]. Expert Rev Gastroenterol Hepatol, 2014, 8(4): 369–13. DOI:10.1586/17474124.2014.894879 |
| [57] | Hiramatsu Y, Takada H, Yamamura M. Effect of dietary cholesterol on azoxymethane-induced colon carcinogenesis in rats[J]. Carcinogenesis, 1983, 4(5): 553–8. DOI:10.1093/carcin/4.5.553 |
| [58] | Li F, Zhou Y, Hu RT, et al. Egg consumption and risk of bladder cancer: a meta-analysis[J]. Nutr Cancer, 2013, 65(4): 538–46. DOI:10.1080/01635581.2013.770041 |
 2017, Vol. 44
2017, Vol. 44