文章信息
- pT4期食管癌患者术后疗效分析
- Survival of Stage pT4 Esophageal Carcinoma Patients After Surgery
- 肿瘤防治研究, 2017, 44(7): 481-484
- Cancer Research on Prevention and Treatment, 2017, 44(7): 481-484
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2017.16.1317
- 收稿日期: 2016-10-31
- 修回日期: 2017-01-19
2. 050011 石家庄,河北医科大学第四医院胸外科
2. Department of Thoracic Surgery, The Fourth Hospital of Hebei Medical University, Shijiazhuang 050011, China
Ⅲ期食管癌术后总体疗效不佳,多数患者术后出现复发和(或)转移[1-7];我们已经报道食管癌术后病理Ⅲ期患者的疗效及预后因素[8];对T4期食管癌术后疗效相关报道不多[2-5],本研究拟探讨食管癌术后pT4N0~3M0期患者的预后及其影响因素,供临床参考。
1 资料与方法 1.1 一般临床资料收集2008—2011年在河北医科大学第四医院胸外科行食管癌根治术、术后病理分期为pT4N0~3M0期、术后生存至少1月、术前相关检查无远处转移患者77例。其中男59例、女18例,中位年龄61岁(范围43~80岁);病变位于胸上、中、下段分别为4、39和34例,食管肿瘤中位长度6 cm(范围2~15 cm)。74例采用胸腹两野手术、3例行三野手术,术中清扫淋巴结中位数9枚(范围1~25枚);术后病理:鳞癌51例、腺癌16例、其他10例(腺棘细胞癌3例、腺鳞癌1例、小细胞癌6例),有8例残端阳性,3例有脉管瘤栓;pN分期:N0、N1、N2、N3分别为23、31、20和3例。
1.2 术后辅助治疗77例中25例单纯手术、39例行术后辅助化疗、7例行术后辅助放疗、6例术后辅助放化疗。术后化疗采用铂类为基础的两药联合方案,中位化疗3周期(范围1~6);术后放疗者胸上、中、下段分别为1、5和7例,术后辅助放疗多在手术后6周内进行,放疗剂量为50~60 Gy[8]。
1.3 随访方法患者术后前2年每3月复查1次,2年后每半年复查1次,复查主要为胸腹CT和食管造影,必要时行全身骨扫描、MRI、胃镜等检查。末次随访日期为2014年9月31日。
1.4 统计学方法采用SPSS13.0统计软件进行统计分析,单因素分析应用Kaplan-Meier法,组间比较采用双尾Log rank法;Cox单因素和多因素回归模型分析影响术后生存的危险因素,P < 0.05为差异有统计学意义。
2 结果 2.1 术后生存情况全组至随访期结束,77例中44例疾病进展,其中局部区域复发27例、远处转移12例、局部合并远处转移5例;局部区域复发(包括5例混合复发)者中颈部淋巴结复发者8例、纵隔复发者23例(有3例吻合口复发、1例瘤床区复发)、腹腔淋巴结复发者6例(包含2个区域同时复发者);远处转移者中以肺、肝转移多见。全组随访期末生存26例,死亡51例,其中死于肿瘤进展者40例(局部区域复发24例含吻合口复发3例、远处转移11例、局部合并远处转移5例)、手术相关死亡6例(术后衰竭3例、食管气管瘘1例、吻合口破裂大出血1例、呼吸衰竭1例)、其他疾病死亡3例(心肌梗塞2例、脑溢血1例)、死因不详2例。
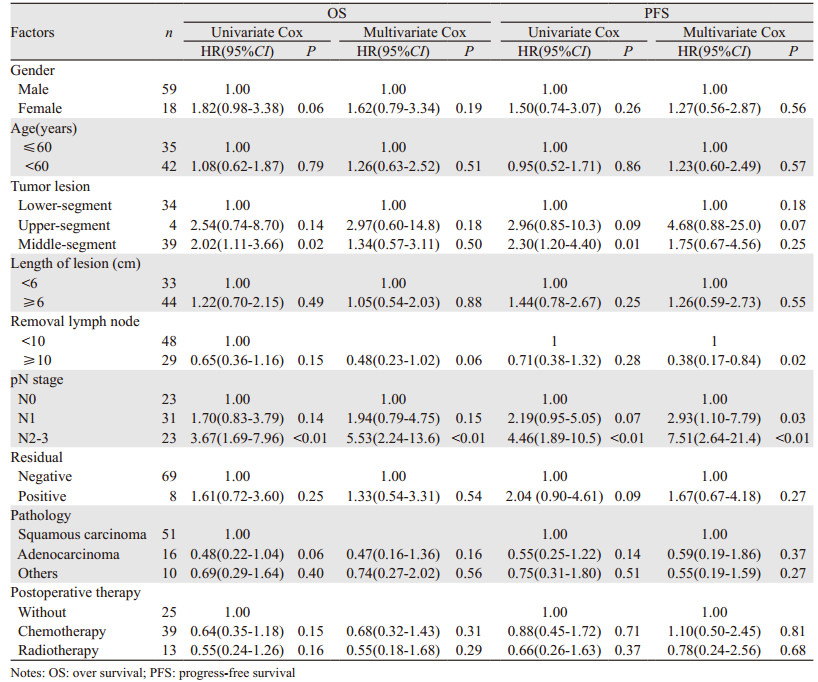
2.2 术后生存率全组pT4期食管癌术后1、3、5年总生存率分别为68.8%、39.0%和35.3%,中位OS为24月(95%CI: 18.9~29.1月)。Cox单因素分析,病变部位和pN分期(pN3仅3例遂于pN2期合并分析)与OS有关(P < 0.05);而性别、年龄、肿瘤长度、清扫淋巴结数目、残端阳性与否、术后病理和术后辅助治疗与总生存率无关(P > 0.05);Cox多因素分析,pN分期是影响总生存率的唯一独立危险因素。pN1期与pN0期相比,死亡风险差异无统计学意义,而pN2~3期死亡风险增加4.5倍,见表 1。
|
全组pT4期食管癌术后1、3、5年无进展生存率分别为64.8%、43.6%和34.6%,中位无进展生存期(progress-free survival, PFS)为21月(95%CI: 13.2~28.8)。Cox单因素分析,病变部位和pN分期与PFS有关(P < 0.05),而性别、年龄、肿瘤长度、清扫淋巴结数目、残端阳性与否、术后病理和术后辅助治疗与PFS无关(P > 0.05);Cox多因素回归分析,pN分期和清扫淋巴结数目是影响PFS的独立危险因素,见表 1。与pN0期相比,pN1和pN2~3期肿瘤进展风险分别增加1.9和6.5倍;清扫淋巴结数目≥10枚者肿瘤进展风险比 < 10枚者约降低62%;另外,胸中段癌肿瘤进展风险有高于胸下段癌的倾向(P=0.07)。
3 讨论对于T4期食管癌,国外多推荐采用新辅助放化疗加手术或根治性放化疗[9]。Fujiwara等[2]报道,新辅助放化疗的T4期食管癌术后5年总生存率和无疾病生存率分别为28.3%和26.1%;Pimiento等[10]报道,pT4期食管癌新辅助放化疗+手术的5年总生存率和无进展生存率分别为35%和36%。Shimoji等[11]报道,食管癌新辅助化疗/放化疗后5年总生存率为35%;Jingu等[12]报道,T4N0~1M0期食管癌根治性放化疗后4年总生存率为33%;笔者曾报道140例T4期食管癌放疗或放化疗后4年总生存率为16.9%[13]。提示T4期食管癌新辅助放化疗加手术和根治性放化疗疗效相似。
国内可切除的T4期食管癌多采用手术+术后辅助治疗的模式。Chen等[5]报道食管鳞癌三野根治术后pT4期患者的5年总生存率为24.8%,中位OS为22月;Wang等[14]报道,22例pT4期食管癌R0术后5年总生存率仅为13.6%。胡祎等[15]报道,41例pT4N1N0食管鳞癌术后5年总生存率为15.9%;张合林等[3]报道,1984—1989年间7例pT4期食管癌术后3、5年总生存率为40%和0;祝淑钗等[4]报道,我院2002—2006年51例pT4期食管癌术后3、5年总生存率为26.5%和19.9%,中位OS为19月;本研究中,食管癌术后pT4N0~3M0期患者5年总生存率和无进展生存率分别为35.3%和34.6%,中位OS和PFS分别为24和21月;疗效与国外新辅助放化疗联合手术者相似[2, 10-11];pT4期食管癌术后OS有增加趋势,疗效好于国内相关报道[5, 14-15];这可能与手术适应证的严格选择、手术技术的提高、术后病理诊断水平提高等诸多因素有关;但pT4期食管癌术后总体疗效仍不佳。
本研究中,pN分期是影响pT4N0~3M0期食管癌术后OS和PFS的独立危险因素。pN0、pN1和pN2~3期食管癌术后5年总生存率分别为55.5%、38.7%和0,中位OS分别为62、24和14月(P < 0.01);pN0、pN1和pN2~3期5年无进展生存率分别为63.2%、29.3%和0,中位PFS分别为62、23和9月(P < 0.01)。Shimoji等[11]也报道,pT4期食管癌新辅助放化疗+手术后pN分期与OS有关;Chen等[5]报道食管鳞癌三野根治术后pN分期影响OS;因此,术后N分期越晚、预后越差。本研究中,食管原发肿瘤位置也是影响OS和PFS的重要因素之一。pT4N0~3M0期胸上、中和下段食管癌术后3、5年总生存率分别为25%和0、22.6%和21.4%、55.9%和51.9%,中位OS分别为6、21和62月(P=0.04);术后3、5年无进展生存率分别为33.3%和0、29.0%和23.2%、60.8%和52.5%,中位PFS分别为11、18和62月(P=0.02)。考虑:(1)可能与食管癌淋巴结转移规律有关[16-17],即胸上段癌淋巴结转移主要向上、胸下段癌淋巴结转移主要向下,胸中段癌淋巴结转移为上下双向性;(2)与本研究手术主要为左胸入路胸腹两野手术方式[3-4, 8]有关,即上纵隔清扫多不充分、颈部淋巴结常规不清扫。
本组中清扫淋巴结数目相对偏少,结果清扫淋巴结 < 10枚者PFS明显低于≥10枚者;Groth等[18]报道,4 882例食管癌术中清扫淋巴结数0、1~11、12~29和≥30枚者,术后5年总生存率分别为27.7%、28.5%、30.9%和47.4%(P < 0.01),5年肿瘤特异性生存率为34.3%、34.7%、35.8%和51.3%(P < 0.01);Risk等[19]报道,食管癌术后pT3~4期者,术中清扫淋巴结≥30者OS最高;清扫淋巴结不充分者有可能有亚临床病灶残留,增加术后疾病进展概率。
本组随访期间57%(44/77)患者疾病进展,其中以局部区域复发最常见、尤其是局部区域淋巴结转移,瘤床区和吻合口复发均少见;提示术后局部区域辅助治疗很重要。但本组中pT4期食管癌术后辅助化疗或放疗均未能明显改善OS和PFS,可能与本组资料为回顾性、病例数偏少、化疗方案不统一、化疗强度不足、放疗靶区设计不够合理等有关;需要增加样本量以及进行前瞻性研究来证实。
总之,pT4期食管癌术后pN分期是最重要的预后因素,分期越晚、预后越差;食管原发肿瘤位置也影响预后,胸下段癌预后相对较好,胸中上段癌预后较差。
| [1] | 吴荣昌, 薛恒川, 朱宗海, 等. 现代二野淋巴结清扫食管癌切除术的疗效分析[J]. 中华肿瘤杂志, 2009, 31(8): 630–3. [ Wu RC, Xue HC, Zhu ZH, et al. Analysis of the threapeutic effect of esophagectomy with extended 2-field lymph node dissection for esophageal carcinoma[J]. Zhonghua Zhong Liu Za Zhi, 2009, 31(8): 630–3. ] |
| [2] | Fujiwara Y, Yoshikawa R, Kamikonya N, et al. Trimodality therapy of esophagectomy plus neoadjuvant chemoradiotherapy improves the survival of clinical stage Ⅱ/Ⅲ esophageal squamous cell carcinoma patients[J]. Oncol Rep, 2012, 28(2): 446–52. |
| [3] | 张合林, 刘瑞林, 石彦涛, 等. 胸段食管癌切除术患者的预后分析[J]. 中华肿瘤杂志, 2009, 31(7): 541–5. [ Zhang HL, Liu RL, Shi YT, et al. Analysis of the survival in patients after surgical resection of thoracic esophageal cancer[J]. Zhonghua Zhong Liu Za Zhi, 2009, 31(7): 541–5. ] |
| [4] | 祝淑钗, 宋长亮, 沈文斌, 等. 食管癌根治性切除术后患者预后的影响因素分析[J]. 中华肿瘤杂志, 2012, 34(4): 281–6. [ Zhu SC, Song CL, Shen WB, et al. Prognostic analysis of clinicopathological factors in patients aftr radical resection of esophageal carcinoma[J]. Zhonghua Zhong Liu Za Zhi, 2012, 34(4): 281–6. ] |
| [5] | Chen J, Pan J, Zheng X, et al. Number and location of positive nodes, postoperative radiotherapy, and survival after esophagetomy with three-field lymph node dissection for thoracic esophageal squamous cell carcinoma[J]. Int J Radiat Oncol Biol Phys, 2012, 82(1): 475–82. DOI:10.1016/j.ijrobp.2010.08.037 |
| [6] | Xiao ZF, Yang ZY, Liang J, et al. Value of radiotherapy after radical surgery for esophageal carcinoma: a report of 495 patients[J]. Ann Thorac Surg, 2003, 75(2): 331–6. DOI:10.1016/S0003-4975(02)04401-6 |
| [7] | 张冬坤, 苏晓冬, 龙浩, 等. 胸段食管鳞状细胞癌外科治疗与预后分析[J]. 中华外科学杂志, 2008, 46(17): 1333–6. [ Zhang DK, Su XD, Long H, et al. Surgical treatment and prognosis in patients with squamous cell carcinoma of thoracic esophagus[J]. Zhonghua Wai Ke Xue Za Zhi, 2008, 46(17): 1333–6. ] |
| [8] | 杨琼, 王玉祥, 何明, 等. 影响Ⅲ期食管癌术后患者预后的因素[J]. 中华肿瘤杂志, 2016, 38(7): 530–7. [ Yang Q, Wang YX, He M, et al. Factors affecting on long-time survival in patients with stage Ⅲ throacici esophageal carcinoma after esophagectomy[J]. Zhonghua Zhong Liu Za Zhi, 2016, 38(7): 530–7. ] |
| [9] | Makino T, Doki Y. Treatment of T4 esophageal cancer. Definitive chemo-radiotherapy vs. chemo-radiotherapy followed by surgery[J]. Ann Thorac Cardiovasc Surg, 2011, 17(3): 221–8. DOI:10.5761/atcs.ra.11.01676 |
| [10] | Pimiento JM, Weber J, Hoffe SE, et al. Outcomes associated with surgery for T4 esophageal cancer[J]. Ann Surg Oncol, 2013, 20(8): 2706–12. DOI:10.1245/s10434-013-2885-x |
| [11] | Shimoji H, Karimata H, Nagahama M, et al. Induction chemotherapy or chemoradiotherapy followed by radical esophagectomy for T4 esophageal cancer: results of a prospective cohort study[J]. World J Surg, 2013, 37(9): 2180–8. DOI:10.1007/s00268-013-2074-x |
| [12] | Jingu K, Umezawa R, Matsushita H, et al. Chemoradiotherapy for T4 and/or M1 lymph node esophageal cancer: experience since 2000 at a high-volume center in Japan[J]. Int J Clin Oncol, 2016, 21(2): 276–82. DOI:10.1007/s10147-015-0896-2 |
| [13] | 王玉祥, 祝淑钗, 邱嵘, 等. 三维适形放疗治疗T4期食管癌预后分析[J]. 肿瘤防治研究, 2011, 38(6): 690–4. [ Wang YX, Zhu SC, Qiu R, et al. Prognosis of T4 esophageal carcinoma with three-dimensional conformal radiotherapy[J]. Zhong Liu Fang Zhi Yan Jiu, 2011, 38(6): 690–4. ] |
| [14] | Wang J, Wu N, Zheng QF, et al. Evaluation of the 7th edition of the TNM classification in patients with resected esophageal squamous cell carcinoma[J]. World J Gastroenterol, 2014, 20(48): 18397–403. DOI:10.3748/wjg.v20.i48.18397 |
| [15] | 胡祎, 郑斌, 戎铁华, 等. Ⅲ期胸段食管鳞癌根治切除术后预后因素分析[J]. 癌症, 2010, 29(2): 190–5. [ Hu Y, Zheng B, Rong TH, et al. Prognostic analysis of the patients with stage-Ⅲ esophageal squamous cell carcinoma after radical esophagectomy[J]. Ai Zheng, 2010, 29(2): 190–5. ] |
| [16] | Huang W, Li BS, Gong HY, et al. Pattern of lymph node metastases and its implication in radiothempeutie clinical target volume in patients with thoracic esophageal squamous cell carcinoma: a report of 1 077 cases[J]. Radiother Oncol, 2010, 95(2): 229–33. DOI:10.1016/j.radonc.2010.01.006 |
| [17] | Chen JQ, Liu SY, Pan JJ, et al. The pattern and prevalence of lymphatic spread in thoracic oesophageal squamous cell carcinoma[J]. Eur J Cardiothorac Surg, 2009, 36(3): 480–6. DOI:10.1016/j.ejcts.2009.03.056 |
| [18] | Groth SS, Virnig BA, Whitson BA, et al. Determination of the minimum number of lymph nodes to examine to maximize survival in patients with esophageal carcinoma: data from the Surveillance Epidemiology and End Results database[J]. J Thorac Cardiovasc Surg, 2010, 139(3): 612–20. DOI:10.1016/j.jtcvs.2009.07.017 |
| [19] | Risk NP, Ishwaran H, Rice T, et al. Optimum lymphadenectomy for esophageal cancer[J]. Ann Surg, 2010, 251(1): 46–50. DOI:10.1097/SLA.0b013e3181b2f6ee |
 2017, Vol. 44
2017, Vol. 44
