| 胎儿十二指肠梗阻的产前超声评价 |
肠梗阻指肠腔内容物不能顺畅地通过肠道,是一种常见的高发病率和高死亡率的外科急症[1]。Haeusler等[2]研究表明,胎儿消化道梗阻的发生率为0.52‰。胎儿期肠梗阻可分为内源性和外源性:内源性肠梗阻包括肠闭锁、肠旋转不良、肠重复及先天性巨结肠;外源性肠梗阻包括环状胰腺、胎粪性腹膜炎等。在胎儿发育过程中出现的肠梗阻多由先天性肠发育异常导致,产前诊断对评估患儿预后至关重要,可使患儿在出生后得到及时有效的治疗,减少并发症的发生。目前,胎儿十二指肠梗阻的产前超声研究较少,本研究回顾性分析11例十二指肠梗阻胎儿的临床资料,以积累更多的产前超声诊断经验。
1 资料与方法 1.1 一般资料回顾性分析2017年1月至2020年3月我院行妊娠中晚期产前超声诊断、并经手术证实的11例十二指肠梗阻胎儿,均为单胎;孕妇年龄20~43岁,中位年龄30岁;孕28~40周,中位孕周32周。
1.2 仪器与方法采用Philips IU22、GE Voluson E8彩色多普勒超声诊断仪,分别采用二维凸阵探头(频率2~5 MHz)及二维线阵探头(频率5~12 MHz)。检查时应用凸阵探头对胎儿进行系统扫查,发现肠管异常时,联合线阵探头观察异常处与周围器官的位置关系,测量胃泡大小、扩张肠管宽度及与胃泡关系,应用CDFI观察肠系膜上动静脉位置。
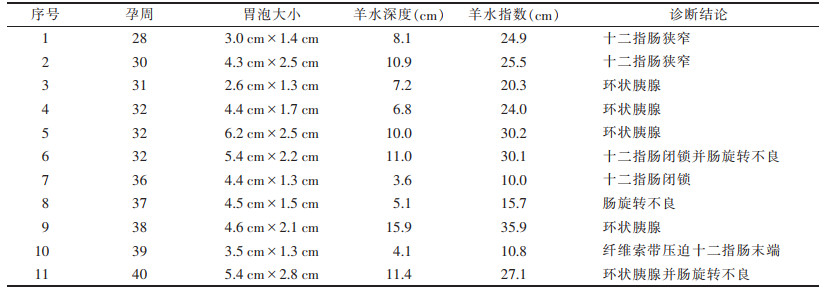
2 结果11例均呈双泡征(图 1),1例肠系膜动、静脉走行异常、呈螺旋状改变,1例十二指肠降部可见高回声带(图 2),6例羊水过多,5例胃泡增大。10例行唐氏综合征产前筛查,2例行无创DNA产前检测,均为低风险。术后诊断环状胰腺5例,其中1例合并肠旋转不良;十二指肠狭窄2例,十二指肠闭锁2例,其中1例十二指肠闭锁合并肠旋转不良;纤维索带压迫十二指肠末端1例;肠旋转不良1例(表 1)。
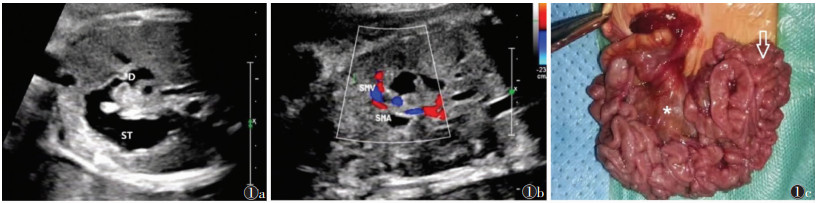 |
| 图 1 例8,孕37周,羊水深度5.1 cm 图 1a 超声示胎儿上腹部略呈双泡征,即增大的胃泡(ST)与扩张十二指肠(D)相通 图 1b CDFI示远端肠系膜上静脉(SMV)呈螺旋状缠绕于肠系膜上动脉(SMA),呈漩涡征 图 1c 孕39+1周经阴娩出,出生体质量2.59 kg,出生无窒息,出生后3 d行手术治疗,可见肿胀的肠系膜(*)及旋转的小肠(箭头),证实为肠旋转不良伴中肠扭转 |
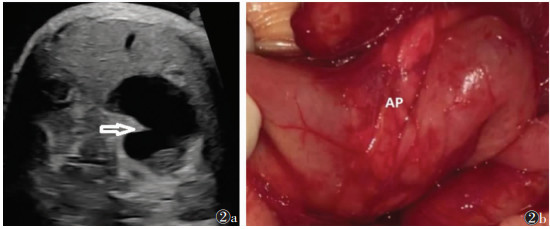 |
| 图 2 例5,孕32周,羊水深度10.0 cm 图 2a 产前超声可见胎儿十二指肠降部高回声带(箭头),提示十二指肠扩张 图 2b 孕38+1周行剖宫产,出生体质量3.27 kg,Apgar评分1 min 7分(反应-1,呼吸-1,肌张力-1),出生后11 d行手术治疗,证实为环状胰腺(AP) |
| 表 1 11例十二指肠梗阻胎儿异常情况 |
 |
3 讨论
先天性十二指肠梗阻是最常见的先天性胃肠道异常之一,发生率为0.1‰~0.4‰[3]。十二指肠梗阻常见原因包括十二指肠闭锁或狭窄、环状胰腺、肠旋转不良。十二指肠闭锁或狭窄发生率为0.1‰~0.2‰[4],其形成原因与导致其他肠闭锁的血管理论有很大不同。坦德勒在1900年首次提出,该病形成原因为十二指肠上皮细胞增殖期间阻塞肠腔,导致其在妊娠第2个月不能重新腔化成管[5]。胰腺的胚胎发育是一个多因素调控的过程,环状胰腺发育假设是在发育的第4~9周,腹侧胰腺芽尖与十二指肠异常融合,这种异常融合导致腹侧芽在十二指肠降部周围旋转,形成部分或完全的胰腺组织环,因此环状胰腺的组织通常跨越十二指肠降部,很少发生在其他部位[6]。活产婴中肠旋转不良引起的肠梗阻发病率约为0.4‰[7]。肠旋转不良是由于胚胎发育过程中肠旋转及固定发生障碍,形成异常索带或小肠系膜根部缩短,从而引起肠梗阻或肠扭转。
双泡征是十二指肠梗阻的典型超声表现,表现为左上腹的胃泡和扩张十二指肠相通呈双泡样改变。这种典型征象可准确提示十二指肠梗阻。本研究11例均表现为典型双泡征。有文献报道除上腹部双泡征特征性改变,十二指肠梗阻胎儿妊娠中晚期还有羊水增多及胃泡增大等间接表现[8]。羊水是胎儿维持体液平衡与羊膜腔内恒温、保护和促进胎儿发育的重要物质[8]。单胎妊娠羊水过多是指妊娠中晚期超声检查最大羊水池垂直深度≥8 cm或羊水指数≥25 cm[9]。因受胎儿吞咽羊水及胃排空的影响,胃泡大小变化范围较大,其随孕周增大而增大[10]。本研究6例羊水过多,均出现在妊娠晚期,考虑为胃泡排空和羊水循环受阻,无法于肠道吸收,积聚于羊膜腔而逐渐增多,与文献报道基本相符;胃泡增大5例,1例为十二指肠狭窄,3例为环状胰腺(其中1例合并肠旋转不良),1例为十二指肠闭锁并肠旋转不良,理论上胃泡作为十二指肠梗阻的上游器官应增大,但由于胎儿可能宫内呕吐,造成胃泡大小假性正常化,因此不能依靠胃泡大小评价梗阻严重程度。
产前超声研究显示,约56%的环状胰腺患儿可出现十二指肠梗阻[11]。Hata等[12]发现妊娠20周之后,超声可显示胎儿胰腺,为了获得最佳的胰腺超声图像,应首先在胃和脐门复合体处用冠状平面扫查胎儿上腹部,脊柱则位于5~7点间,再将探头向后倾斜以显示整个胰腺[13],妊娠20~23周显示率80.0%,36周显示率明显下降,仅38.4%[12]。如检查中发现胎儿双泡征、怀疑十二指肠梗阻时,应注意扫查胰腺区。有研究发现,位于十二指肠远端周围完全或不完全的高回声带是诊断胎儿环状胰腺的有效超声标记。本研究中环状胰腺5例,妊娠31~40周,产前超声均表现为双泡征,1例超声可见十二指肠降部高回声带(图 2),4例未发现者可能与孕周较大、设备分辨力低有关。
肠旋转不良伴中肠扭转的产前超声直接和特异性征象为漩涡征,表现为漩涡状扩张的肠管及肠系膜上动静脉[14];由于胎儿肠道内不存在气体干扰,漩涡征较新生儿更易显示。本研究中肠旋转不良3例,其中1例肠系膜动静脉走行异常、呈螺旋状改变(图 1)。
Cohen-Overbeek等[15]研究显示,91例胎儿十二指肠梗阻中21三体发生比例为31.8%。本研究中11例胎儿产前唐氏筛查均为低风险,可能与国内产筛普及、发现唐氏综合征胎儿立即终止妊娠有关。
综上所述,引起十二指肠梗阻的病因有十二指肠闭锁或狭窄、环状胰腺、肠旋转不良等。十二指肠梗阻产前超声典型表现为胎儿上腹部双泡征,常伴羊水增多;环状胰腺的带状高回声和肠旋转不良的漩涡征可作为特征声像表现提示十二指肠梗阻的可能。
| [1] |
HORT A, HAMEED A, MIDDLETON P G, et al. Distal intestinal obstruction syndrome: an important differential diagnosis for abdo-minal pain in patients with cystic fibrosis[J]. ANZ J Surg, 2020, 90(5): 681-686. DOI:10.1111/ans.15357 |
| [2] |
HAEUSLER M C, BERGHOLD A, STOLL C, et al. Prenatal ultrasonographic detection of gastrointestinal obstruction: results from 18 European congenital anomaly registries[J]. Prenat Diagn, 2002, 22(7): 616-623. DOI:10.1002/pd.341 |
| [3] |
TOPRAK E, IKALAN M M. Ultrasonographic imaging of the fetal duodenal tract[J]. J Ultrasound Med, 2022, 41(3): 735-741. DOI:10.1002/jum.15758 |
| [4] |
KIMURA K, TSUGAWA C, OGAWA K, et al. Multiple jejunoileal atresias: a successful reconstruction by six end-to-end anasto-moses[J]. J Pediatr Surg, 1981, 16(2): 200-201. DOI:10.1016/S0022-3468(81)80351-X |
| [5] |
PRASAD S R, MITRA D K, BHATNAGAR V, et al. Multiple atresias of the bowel with reference to Tandler's theory of embryo-pathogenesis[J]. Indian Pediatr, 1993, 30(8): 1036-1039. |
| [6] |
DANKOVCIK R, JIRASEK J E, KUCERA E, et al. Prenatal diagnosis of annular pancreas: reliability of the double bubble sign with periduodenal hyperechogenic band[J]. Fetal Diagn Ther, 2008, 24(4): 483-490. DOI:10.1159/000178759 |
| [7] |
ADAMS S D, STANTON M P. Malrotation and intestinal atresias[J]. Early Hum Dev, 2014, 90(12): 921-925. DOI:10.1016/j.earlhumdev.2014.09.017 |
| [8] |
王欣. 超声诊断单纯性羊水过多在评价胎儿畸形以及预后中的价值[J]. 牡丹江医学院学报, 2019, 40(2): 104-105, 113. |
| [9] |
杨慧霞, 狄文. 妇产科学[M]. 北京: 人民卫生出版社, 2016: 78-81.
|
| [10] |
张美喜, 严剑波, 陶桂梅, 等. 胎儿胃泡产前超声形态学表现及其临床意义[J]. 中国误诊学杂志, 2010, 10(4): 777-778. |
| [11] |
KUTKA M F, TALAMINI M A, PITT H A, et al. Annular pancreas in adults and infants: a rare disease requiring innovative manage-ment[J]. Gastroenterology, 1998, 114(4): 1402. |
| [12] |
HATA K, HATA T, KITAO M. Ultrasonographic identification and measurement of the human fetal pancreas in utero[J]. Int J Gynaecol Obstet, 1988, 26(1): 61-64. DOI:10.1016/0020-7292(88)90197-X |
| [13] |
KIVILEVITCH Z, ACHIRON R, PERLMAN S, et al. The normal fetal pancreas[J]. J Ultrasound Med, 2017, 36(10): 1997-2005. DOI:10.1002/jum.14233 |
| [14] |
刘爽, 吴青青. 胎儿肠旋转不良伴中肠扭转超声诊断研究[J/CD]. 中华医学超声杂志(电子版), 2016, 13(11): 840-844.
|
| [15] |
COHEN-OVERBEEK T E, GRIJSEELS E W, NIEMEIJER N D, et al. Isolated or non-isolated duodenal obstruction: perinatal outcome following prenatal or postnatal diagnosis[J]. Ultrasound Obstet Gynecol, 2008, 32(6): 784-792. DOI:10.1002/uog.6135 |
 2022, Vol. 20
2022, Vol. 20


