| CT后处理技术与DR对气胸肺压缩程度的对比研究 |
②. 山东第一医科大学 山东省医学科学院放射学院,山东 泰安 271016
自发性气胸是指无任何外因导致胸膜腔内积气,使胸膜腔压力增加,严重时可导致肺塌陷,是呼吸科及胸外科常见的急症[1];根据病因、结果、临床表现、治疗及预后,可分为原发性和继发性两类。临床主要表现为突发性胸痛伴或不伴呼吸困难[2],需及时处理,严重时甚至危及生命。胸腔积气的体积是临床是否行闭式引流或选择其他治疗方式的重要依据之一[3-5]。目前,X线平片上测量气胸时肺压缩程度的方法较多,如目测法、面积法、体积法、平行胸膜间距法和三线法,但均存在不足。因此,本研究以CT后处理技术测得的肺实际压缩程度为参考依据,利用DR胸片(焦点至探测器距离1.5 m)上3个固定点处脏层与壁层胸膜间距离之和计算气胸患者的肺压缩程度,以便通过胸部DR快速准确地对气胸患者肺压缩程度进行定量诊断。
1 资料与方法 1.1 一般资料选择2018年1月至2019年8月山东第一医科大学第二附属医院(第一作者的实习单位)行直立后前位胸部DR及胸部CT检查的自发性气胸患者(有明确气胸线)30例,其中男23例,女7例;年龄17~84岁,平均40岁。排除非直立位气胸、胸廓畸形、大量胸腔积液、检查24 h内临床症状明显加重者,以及手术治疗患者。本研究得到我院伦理委员会的批准。
1.2 仪器与方法所有患者检查前均行吸气及呼气训练,且2项检查均于吸气后拍摄。
1.2.1 胸部DR测量方法所有患者均先拍摄直立后前位X线胸片。采用GE X线机,拍摄参数:120 kV,320 mA,4 mAs,视野41 cm×41 cm,焦点至探测器距离1.5 m。拍摄时患者面向探测器,胸部紧贴探测板,两脚分开站稳,中心线对准T4垂直射入。在获得的胸片上测量3个固定点的脏、壁层胸膜间距离,分别为气胸后肺尖部脏层胸膜与壁层胸膜间的垂直距离(A)、压缩肺上半部分中点处脏层胸膜与壁层胸膜间的水平距离(B)、压缩肺下半部分中点处脏层胸膜与壁层胸膜间的水平距离(C),计算3个距离之和(图 1)。
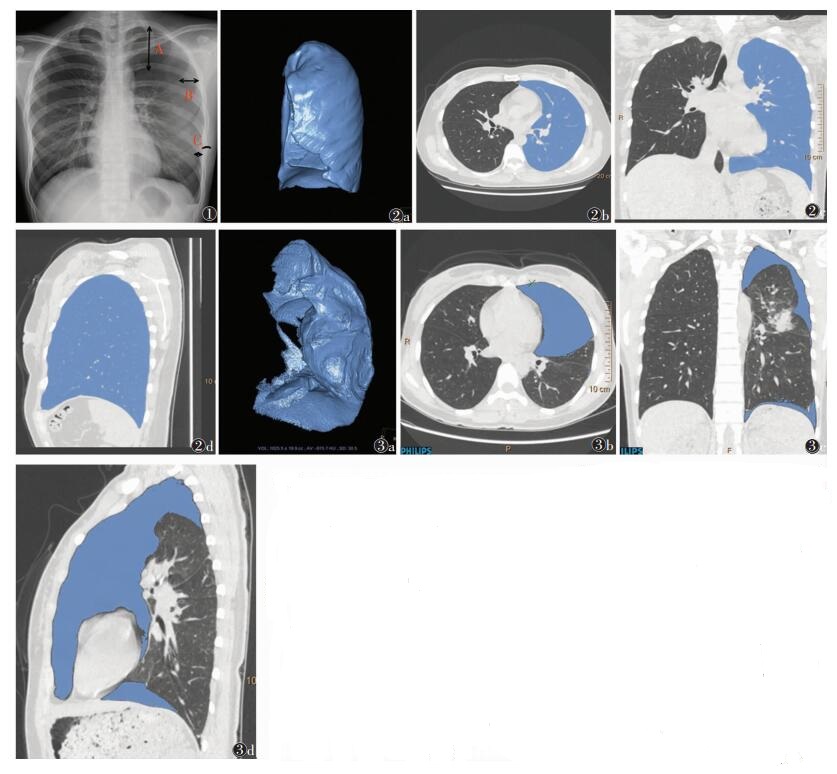 |
| 图 1 女,21 岁,左侧自发性游离性气胸。A 线:肺尖部脏层胸膜与壁层胸膜间的垂直距 离;B 线:压缩肺上半部分中点处脏层胸膜与 壁层胸膜间的水平距离;C 线:压缩肺下半部 分中点处脏层胸膜与壁层胸膜间的水平距 离 图 2 女,30 岁,左侧自发性气胸引流吸 收后复查胸部 CT 图 2a 患侧胸腔容积的 VR 像 图 2b~2d 相应 CT 原始图像的横 断位、冠状位、矢状位 图 3 女,30 岁,左侧 自发性气胸胸部 CT 检查 图 3a 气胸后气 体体积的 VR 像 图 3b~3d 相应 CT 原始 图像的横断位、冠状位、矢状位 |
1.2.2 CT后处理技术测量方法
患者分别于气胸引流吸收前与气体引流吸收后行胸部CT扫描,且首次CT检查时间与胸部DR检查间隔1 h。采用Philips 256层CT,扫描参数:120 kV,490 mA,层厚0.63 mm。患者取仰卧位,身体中央线与床板中线重合,吸气后屏气行CT扫描,扫描范围自肺尖至后肋膈角,双肺及胸腔纳入扫描范围内。将图像传至Philips Intellispace Portal工作站行后处理;利用Tissue Segmentation技术,分别测量患侧胸腔容积和胸膜腔内气体体积,其中患侧胸腔容积利用气体吸收后复查的胸部CT测量(图 2),胸膜腔内气体体积通过首次胸部CT测量(图 3);气胸肺压缩程度=患侧胸膜腔内气体体积/患侧胸腔容积。
1.3 统计学分析应用SPSS 19.0统计软件进行数据分析。对CT实测气胸肺压缩程度与在每张胸片上3个固定点测量的脏层胸膜至壁层胸膜间距离之和行相关性及直线回归分析。根据得出的回归方程计算肺压缩程度,并与CT测得的肺压缩程度行配对样本t检验。以P < 0.05为差异有统计学意义。
2 结果胸部CT后处理技术测得30例气胸肺压缩程度为(42.324±25.350)%,DR胸片上3个固定点处脏层与壁层胸膜间距之和为(9.983±6.319)cm,两者呈显著相关(r=0.98,P < 0.001)。得出回归方程:Y=2.81+3.96×(A+B+C)(图 4)。根据回归方程重新计算气胸肺压缩程度,并与CT测得的肺压缩程度行配对t检验,两者差异无统计学意义(t=0.027,P=0.979)。
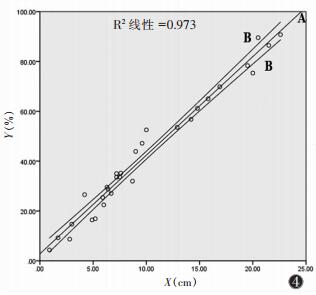 |
| 图 4 三线法估算气胸肺压缩程度的直线回归图。X=(A+B+C) (cm),Y 为 CT 测 得 肺 压 缩 程 度(%),A 线(直线回归)代表计算值;B 线为平均值的 95%置信区间 |
3 讨论
气胸肺压缩程度是临床选择治疗方式的重要参考依据之一。CT具备良好的密度分辨力,无器官及组织的重叠,测量气胸较准确。杨斐等[6]利用MSCT图像后处理Tissue Segmentation技术计算气胸时肺压缩程度,测量结果准确。虽然CT对气胸诊断及定量准确,但临床实践中常用胸部DR对气胸评估。
胸片上气胸肺压缩程度的测量方法主要有线段法、面积法、体积法、平行胸膜间距法及三线法。线段法及面积法仅涉及二维信息,未考虑肺组织、胸廓的三维立体形态,准确性不高。体积法应用割补将肺组织及胸腔廓近似于圆柱体计算气胸肺压缩程度,但操作及计算均较复杂,且未经大量实验验证。平行胸膜间距法(Rhea法)先由BARNHARD等[7]描述原理,RHEA等[8]运用此法测量气胸,认为其简单易行,准确性也较高。但KELLY等[9]研究发现,该方法对于肺压缩程度较小的测量结果误差较小,但气胸压缩程度较重时,其明显低估气胸的肺压缩程度。COLLINS等[10]通过测量胸部X线片上3个固定检测点处脏层与壁层胸膜间的距离之和并利用提前得出的气胸计算公式计算气胸肺压缩程度;其以CT测量的气胸肺压缩程度为参考标准,与平片上所设定的3个固定点处脏层胸膜与壁层胸膜间距之和行相关性及回归分析,得出计算公式。KELLY等[9]对Collins法的准确性进一步验证,认为Collins法是一种很好的在胸片上测量气胸肺压缩程度的方法,尤其是气胸量较大时更准确有效。但COLLINS等[10]研究所用的胸部DR的焦点与探测器距离为1.828 8 m。王蕾等[11]也利用3个相同位置求出国内气胸肺压缩程度的测量公式,其测量胸片的焦点至探测器距离为1.5 m,且未参照CT实测值,而是用胸片上的体积法代替CT实测值。本研究利用CT后处理技术分别测量气胸胸腔容积及胸膜腔内气体体积,且胸腔容积是在气体吸收后测量,测量结果准确,以此计算肺压缩值作为参考标准,且DR的焦点至探测器距离为1.5 m,得出公式Y=2.81+3.96×(A+B+C)。利用此公式计算的肺压缩程度与CT后处理技术测得的肺压缩程度两者间差异无统计学意义(P=0.979)。从公式中可发现截距为2.81,可能会误认为当三线距离为0时,压缩程度为2.81%。但2.81%位于0位上X轴、Y轴的95%置信区间内,提示2.81%时可视为0。
综上所述,利用DR胸片上3个固定点处脏层与壁层胸膜间距离之和计算气胸患者的肺压缩程度较其他方法更精确、简便,适于临床使用。但本研究也存在局限性:2种检查体位不同(仰卧位及直立位),由于人体脊柱生理特点,胸膜腔内气体的分布形态不同,为减少误差,患者均先行胸部DR再行CT扫描,在胸部DR检查与首次胸部CT检查间存在一定时间差,患者可能会出现持续性肺萎缩,对结果产生一定影响。
| [1] |
王焕东, 张艳. 胸痛中心的发展现状及应用前景[J]. 河南医学研究, 2017, 26(6): 1019-1022. DOI:10.3969/j.issn.1004-437X.2017.06.027 |
| [2] |
林平生. 66例自发性气胸诊断与治疗分析[J]. 系统医学, 2016, 1(9): 47-49. |
| [3] |
SAYAR A, KOK A, CITAK N, et al. Size of pneumothorax can be a new indication for surgical treatment in primary spontaneous pneumothorax:a prospective study[J]. Ann Thorac Cardiovasc Surg, 2014, 20(3): 192-197. DOI:10.5761/atcs.oa.12.02212 |
| [4] |
武云鹏, 马秉灵. 自发性气胸治疗方法的研究进展[J]. 中国当代医药, 2018, 25(36): 21-24. DOI:10.3969/j.issn.1674-4721.2018.36.007 |
| [5] |
FAROOQ U, RAZA W, ZIA N, et al. Classification and management of chest trauma[J]. J Coll Physicians Surg Pak, 2006, 16(2): 101-103. |
| [6] |
杨斐, 胡海平, 许小兰, 等. MDCT Tissue Segmentation技术测定气胸、液气胸中肺压缩比率方法研究[J]. 医学影像学杂志, 2016, 26(9): 1602-1605. |
| [7] |
BARNHARD H J, PIERCE J A, JOYCE J W. Roentgenographic determination of total lung capacity. A new method evaluated in health, emphysema and congestive heart failure[J]. Am J Med, 1960, 28: 51-60. DOI:10.1016/0002-9343(60)90222-9 |
| [8] |
RHEA J T, DELUCA S A, GREENE R E. Determining the size of pneumothorax in the upright patient[J]. Radiology, 1982, 144(4): 733-736. DOI:10.1148/radiology.144.4.7111716 |
| [9] |
KELLY A M, WELDON D, TSANG A Y. Comparison between two methods for estimating pneumothorax size from chest X-rays[J]. Respir Med, 2006, 100(8): 1356-1359. DOI:10.1016/j.rmed.2005.11.022 |
| [10] |
COLLINS C D, LOPEZ A, MATHIE A, et al. Quantification of pneumothorax size on chest radiographs using interpleural dist ances:regression analysis based on volume measurements from helical CT[J]. Am J Roentgen, 1995, 165(5): 1127-1130. DOI:10.2214/ajr.165.5.7572489 |
| [11] |
王蕾, 李庆云, 许娟, 等. 三线法在计算气胸肺压缩程度中的应用[J]. 诊断学理论与实践, 2007, 6(4): 347-349. DOI:10.3969/j.issn.1671-2870.2007.04.014 |
 2020, Vol. 18
2020, Vol. 18


