| 2型糖尿病对冠心病患者冠状动脉周围脂肪组织衰减指数的影响及其与冠状动脉病变特征的关系研究 |
2. 南京市雨花医院医学影像科, 江苏 南京 210039
2. Department of Medical Imaging, Nanjing Yuhua Hospital, Nanjing 210039, China
冠状动脉粥样硬化性心脏病(coronary heart disease,CHD)是最常见的心血管疾病,其患病率和死亡率呈逐年上升趋势,且随年龄增长而升高,严重危害患者的身心健康[1]。2型糖尿病(type 2 diabetes mellitus,T2DM)是动脉硬化性心血管疾病的主要危险因素[2]。CHD合并T2DM的患者临床常见,且越来越年轻化。T2DM可显著影响冠状动脉斑块周围的炎症状态,导致炎症因子表达增加,另外胰岛素抵抗可导致血糖代谢紊乱,同时影响脂质代谢,增加心血管疾病风险[3-4]。基于冠状动脉CT血管成像(coronary computed tomography angiography,CCTA)测量的冠状动脉周围脂肪组织衰减指数(fat attenuation index of pericoronary adipose tissue,FAIPCAT)检测的冠状动脉周围邻近血管壁局部炎症情况,可作为冠状动脉炎症的影像学生物标志物[5]。本研究基于CCTA对FAIPCAT进行分析,旨在探讨T2DM对CHD患者冠状动脉炎症状态的影响及其与冠状动脉病变的关系,以期对CHD-T2DM患者进行风险分层,为临床制订个性化治疗方案提供依据。
1 资料与方法 1.1 一般资料回顾性收集2024年11月至2025年3月南京中医药大学附属医院收治的疑似CHD且行CCTA检查的患者。纳入标准:①CCTA检查示左前降支(left anterior descending artery,LAD)、左回旋支(left circumflex artery,LCX)和右冠状动脉(right coronary artery,RCA)中至少有1支存在斑块;②图像质量符合诊断和后处理要求。排除标准:①年龄<18岁;②有冠状动脉支架、心脏起搏器置入史或人工瓣膜手术史者;③有心脏搭桥和先天性冠状动脉发育异常者;④实验室检查资料不全者。
共纳入181例患者,根据是否合并T2DM分为单纯性CHD组(101例)和CHD-T2DM组(80例)。本研究获得南京中医药大学附属医院伦理委员会的批准(批号:2021NL-205-02),免除患者知情同意。收集的一般资料包括:患者性别、年龄、BMI、吸烟史、饮酒史、高血压病史、空腹血糖、糖化血红蛋白(glycated hemoglobin A1c,HbA1c)、总胆固醇、甘油三酯、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)、超敏C反应蛋白(high-sensitivity C-reactive protein,hs-CRP)等。
1.2 仪器与方法采用GE Revolution 256排CT扫描仪,控制患者心率(<70次/min),扫描范围为气管隆突水平至心膈面下1~2 cm。扫描参数:120 kV,自动管电流调制550~650 mA,球管旋转时间0.28 s,螺距1.375,探测器宽度16 cm,层厚、层距均为0.625 mm,70%ASiR-V。增强扫描使用高压注射器经肘正中静脉注射非离子型对比剂碘美普尔(碘浓度400 mg/mL),剂量50~60 mL,流率4.0~4.5 mL/s,后以相同流率注射生理盐水40 mL。采用对比剂智能追踪技术(Smart Prep),于升主动脉内设置ROI,触发阈值100 HU,达阈值后延迟6 s采集图像,开启Auto-ECG-gating软件,根据心率及心律情况自动推荐采集时相,并使用Smart phase(All)软件自动推荐重建时相。
1.3 图像分析图像经GE智能化运动伪影校正软件(snap shot freeze,SSF)处理后发送至GE AW4.7后处理工作站进行后处理。由2位具有8年以上CCTA诊断经验的放射科医师分析冠状动脉病变特征,意见有分歧时经讨论达成一致。分析内容:钙化积分、病变血管支数、管腔狭窄程度。钙化积分采用Agatston积分法进行半自动测量。根据冠状动脉疾病报告和数据系统(coronary artery disease-reporting and data system,CAD-RADS)对检出的病变进行分级(0~5级),其中≥ 3级(狭窄程度≥ 50%)为阻塞性病变[6]。
FAIPCAT测量采用北京数坤科技有限公司的AI数字心(CoronaryDoc)辅助诊断系统,将CCTA数据导入后,采用深度学习方法自动测量,分别测量LAD、LCX、RCA的FAIPCAT,并计算上述3支冠状动脉的FAIPCAT平均值。LAD和LCX于血管起始至40 mm处测量,RCA于血管近段10~50 mm测量,避开主动脉壁对测量结果的影响。
1.4 统计学分析采用SPSS 26.0软件进行统计分析,采用GraphPad Prism 10.1.2绘制数据图表。采用Kolmogorov-Simirnov检验对计量资料行正态性检验,符合正态分布的连续变量以x±s表示,组间比较行独立样本t检验;不符合正态分布的连续变量以M(QL,QU)表示,组间比较行Mann-Whitney U检验。计数资料以例(%)表示,组间比较采用χ2检验或Fisher精确概率法。使用Pearson相关性分析评价CHD-T2DM组的血糖相关指标与3支冠状动脉平均FAIPCAT的相关性。以P<0.05为差异有统计学意义。
2 结果 2.1 2组基线资料比较2组性别、吸烟史、饮酒史、空腹血糖、HbA1c比较,差异均有统计学意义(均P<0.05);2组年龄、BMI、高血压、总胆固醇、甘油三酯、LDL-C、HDL-C和hs-CRP差异均无统计学意义(均P > 0.05)(表 1)。
| 表 1 2组基线资料比较 |
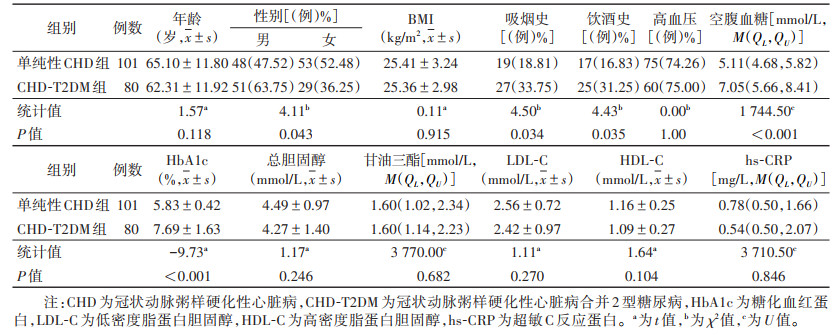 |
2.2 2组FAIPCAT和冠状动脉病变特征比较
CHD-T2DM组LAD、LCX、RCA的FAIPCAT及平均FAIPCAT均高于单纯性CHD组,差异均有统计学意义(均P<0.05)。2组钙化积分比较,差异无统计学意义(P > 0.05);CHD-T2DM组多支冠状动脉病变及阻塞性病变占比均高于单纯性CHD组,差异均有统计学意义(均P<0.05)(表 2,图 1)。
| 表 2 2组FAIPCAT和冠状动脉病变特征比较 |
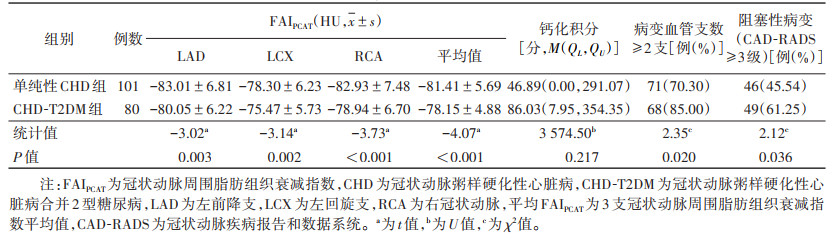 |
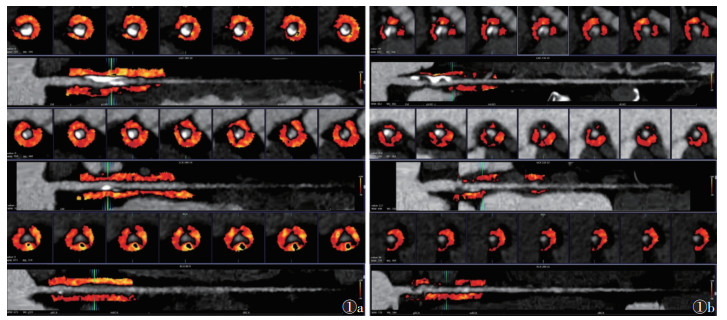 |
| 注:图1a为单纯性冠状动脉粥样硬化性心脏病(CHD)患者,男,54岁,冠状动脉疾病报告和数据系统(CAD-RADS)3级,左前降支(LAD)、左回旋支(LCX)、右冠状动脉(RCA)的FAIPCAT分别为-91、-82、-89 HU,3支冠状动脉平均FAIPCAT为-87.33 HU;图1b为CHD合并2型糖尿病(CHD-T2DM)患者,男,52岁,CAD-RADS 3级,LAD、LCX、RCA的FAIPCAT分别为-65、-64、-69 HU,3支冠状动脉平均FAIPCAT为-66 HU 图 1 冠状动脉周围脂肪组织衰减指数(FAIPCAT)测量示意图 |
2.3 CHD-T2DM组血糖指标与平均FAIPCAT的相关性分析
Pearson相关性分析表明,CHD-T2DM组HbA1c与平均FAIPCAT呈弱正相关(r=0.278 8,P=0.015),空腹血糖与平均FAIPCAT呈中等程度正相关(r=0.524 9,P<0.001)(图 2)。
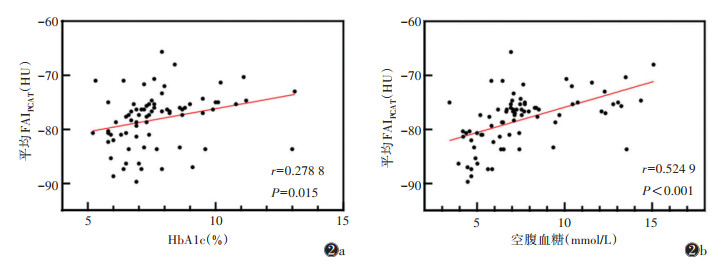 |
| 注:图2a为糖化血红蛋白(HbA1c)与平均FAIPCAT的散点图,示两者呈弱正相关;图2b为空腹血糖与平均FAIPCAT的散点图,示两者呈中等程度正相关 图 2 冠状动脉粥样硬化性心脏病合并2型糖尿病(CHD-T2DM)组血糖指标与平均冠状动脉周围脂肪组织衰减指数(FAIPCAT)的散点图 |
3 讨论
T2DM和CHD的发病机制相似,两者可以互相关联产生叠加效应,T2DM患者更易发生CHD,且具有发病年龄早、斑块更严重和预后较差等特点[7]。T2DM患者冠状动脉的钙化斑块、非钙化斑块、低衰减斑块和总斑块负荷更多,且心肌梗死风险和全因死亡率更高[8]。本研究发现,CHD-T2DM组更易累及多支冠状动脉,且阻塞性病变的占比更高,这可能与T2DM的多基因遗传易感性和内皮功能障碍对粥样硬化途径的影响有关[9]。研究表明,CHD-T2DM患者的冠状动脉更易发生钙化,且随着钙化积分的增加,阻塞性病变的数量也显著增加[8];本研究2组钙化积分差异无统计学意义,但狭窄程度差异有统计学意义,这可能与样本量较小和部分患者存在非钙化的阻塞性病变有关。
慢性炎症反应在CHD和T2DM的发生、发展中起关键作用,是两者共同的病理基础。CHD-T2DM患者体内的炎症状态升高,C反应蛋白、肿瘤坏死因子-α等炎症因子的水平明显高于健康人群,炎性因子的增加可加促血管内皮细胞功能障碍,引发动脉粥样硬化,炎症细胞浸润增加,巨噬细胞、T淋巴细胞等在斑块周围聚集,释放多种炎症介质,导致斑块不稳定增加[3, 10]。HbA1c是葡萄糖和血红蛋白相结合的产物,是监测血糖长期控制水平的重要指标。本研究CHD-T2DM组中,空腹血糖和HbA1c明显升高。此外,胰岛素抵抗可导致血糖代谢紊乱,同时影响脂质代谢,从而增加心血管疾病风险[4]。
冠状动脉周围脂肪组织紧贴血管外壁,两者相互作用,功能失调状态下的周围脂肪会分泌促炎性脂肪细胞因子促进动脉粥样硬化,冠状动脉在炎性状态时会通过旁分泌释放细胞因子抑制脂肪细胞的分化成熟,从而产生X线衰减的差异。基于CCTA测量的FAIPCAT是一种新兴的非侵入性冠状动脉血管炎症影像标志物,可以检测从脂相(约-190 HU)到水相(约-30 HU)的CT值变化,炎症时水/脂比增高,FAIPCAT增大。FAIPCAT在识别早期亚临床冠状动脉疾病和预测不良心血管事件中具有重要价值,并可作为评估冠状动脉斑块严重程度和进展的重要指标[11-12]。既往研究发现,RCA周围的脂肪组织含量更多,检测敏感性也会越高[5]。本研究中,CHD-T2DM组中LAD、LCX、RCA的FAIPCAT和平均FAIPCAT较单纯性CHD组高,差异有统计学意义,采用的平均FAIPCAT可更客观地反映冠状动脉周围炎症的整体情况,提示CHD-T2DM患者冠状动脉周围炎症状态更严重,炎症会导致斑块更易破裂,增加心血管事件的发生风险。
血糖水平的异常升高可能通过促进动脉硬化加剧炎症反应,HbA1c和空腹血糖不仅是糖尿病的诊断指标,且均与冠状动脉疾病的严重程度独立相关[13]。即使在非糖尿病患者中,HbA1c水平升高也与亚临床心血管功能障碍和临床显性心血管疾病及其严重程度相关[14-15]。有研究发现,T2DM患者的FAIPCAT在血糖控制不佳的情况下显著升高,良好的血糖控制可能有助于减少冠状动脉周围的炎症,从而降低心血管事件的发生风险[16]。本研究也发现,CHD-T2DM组的空腹血糖和HbA1c均与平均FAIPCAT有一定的相关性,提示通过有效的血糖管理,可能会减轻冠状动脉周围的炎症,而FAIPCAT作为冠状动脉炎症的影像学标志物,可以为临床实践提供更为精准的指导。
本研究存在的局限性:①炎症反应是一个复杂的动态过程,受多种因素的调控,横断面单一时间点的检测可能无法反映炎症的真实情况,需要长期随访数据的支持;②未纳入T2DM病程、空腹C肽、餐后2 h血糖等更多指标进行多因素分层评价;③未进一步分析T2DM对斑块成分及稳定性的影响;④样本量较小且为回顾性研究,存在一定偏倚。
综上所述,CHD-T2DM患者冠状动脉周围脂肪组织的炎症状态更严重,发生多支、阻塞性病变的风险更高,冠状动脉FAIPCAT可以无创评估炎症状态,有助于对CHD-T2DM患者进行风险分层,为早期干预和制订个性化治疗方案提供依据。
| [1] |
国家心血管病中心, 中国心血管健康与疾病报告编写组. 中国心血管健康与疾病报告2024概要[J]. 中国循环杂志, 2025, 40(6): 521-559. |
| [2] |
中国心血管代谢联盟. 中国成人2型糖尿病及糖尿病前期患者动脉粥样硬化性心血管疾病预防与管理专家共识[J]. 中国糖尿病杂志, 2023, 31(9): 641-656. |
| [3] |
SOOKOIAN S, PIROLA C J. Liver enzymes, metabolomics and genome-wide association studies: from systems biology to the personalized medicine[J]. World J Gastroenterol, 2015, 21(3): 711-725. DOI:10.3748/wjg.v21.i3.711 |
| [4] |
ZLOBINE I, GOPAL K, USSHER J R. Lipotoxicity in obesity and diabetes-related cardiac dysfunction[J]. Biochim Biophys Acta, 2016, 1861(10): 1555-1568. DOI:10.1016/j.bbalip.2016.02.011 |
| [5] |
ANTONOPOULOS A S, SANNA F, SABHARWAL N, et al. Detecting human coronary inflammation by imaging perivascular fat[J]. Sci Transl Med, 2017, 9(398): eaal2658. DOI:10.1126/scitranslmed.aal2658 |
| [6] |
CURY R C, ABBARA S, ACHENBACH S, et al. CAD-RADSTM coronary artery disease - reporting and data system[J]. JACR, 2016, 13(12): 1458-1466. |
| [7] |
ARNOLD S V, BHATT D L, BARSNESS G W, et al. Clinical management of stable coronary artery disease in patients with type 2 diabetes mellitus: a scientific statement from the American Heart Association[J]. Circulation, 2020, 141(19): e779-e806. |
| [8] |
GEBERT Z M, KWIECINSKI J, WEIR-MCCALL J R, et al. Impact of diabetes mellitus on coronary artery plaque characteristics and outcomes in the SCOT-HEART trial[J]. J Cardiovasc Comput Tomogr, 2025, 19(2): 208-214. DOI:10.1016/j.jcct.2024.12.083 |
| [9] |
LU T, FORGETTA V, YU O H Y, et al. Polygenic risk for coronary heart disease acts through atherosclerosis in type 2 diabetes[J]. Cardiovasc Diabetol, 2020, 19(1): 12. DOI:10.1186/s12933-020-0988-9 |
| [10] |
WANG H, HUANG Z, WANG J, et al. Predictive value of system immune-inflammation index for the severity of coronary stenosis in patients with coronary heart disease and diabetes mellitus[J]. Sci Rep, 2024, 14(1): 31370. DOI:10.1038/s41598-024-82826-5 |
| [11] |
YUVARAJ J, LIN A, NERLEKAR N, et al. Pericoronary adipose tissue attenuation is associated with high-risk plaque and subsequent acute coronary syndrome in patients with stable coronary artery disease[J]. Cells, 2021, 10(5): 1143. DOI:10.3390/cells10051143 |
| [12] |
刘学谦, 秦涛, 丁倩倩. 冠状动脉CTA量化脂肪衰减指数指导冠状动脉非钙化斑块危险分层的价值[J]. 中国中西医结合影像学杂志, 2025, 23(2): 228-231. DOI:10.3969/j.issn.1672-0512.2025.02.018 |
| [13] |
YANG J, ZHOU Y, ZHANG T, et al. Fasting blood glucose and HbA1c correlate with severity of coronary artery disease in elective PCI patients with HbA1c 5.7% to 6.4%[J]. Angiology, 2020, 71(2): 167-174. DOI:10.1177/0003319719887655 |
| [14] |
EUN Y M, KANG S G, SONG S W. Fasting plasma glucose levels and coronary artery calcification in subjects with impaired fasting glucose[J]. Ann Saudi Med, 2016, 36(5): 334-340. DOI:10.5144/0256-4947.2016.334 |
| [15] |
JAKUBIAK G K, CHWALBA A, BASEK A, et al. Glycated hemoglobin and cardiovascular disease in patients without diabetes[J]. J Clin Med, 2024, 14(1): 53. |
| [16] |
JIANG J, YIN Y, LI Y, et al. Impact of glycemic control on coronary inflammation evaluated by computed tomography pericoronary fat attenuation index in patients with acute coronary syndrome[J]. Rev Cardiovasc Med, 2023, 24(7): 203. |
 2026, Vol. 24
2026, Vol. 24


