| 基于TBSS对常规MRI检查不同颅内表现结核患者脑白质改变的分析 |
2. 首都医科大学附属北京胸科医院医学影像科, 北京 101149;
3. 汶上县人民医院呼吸科, 山东 汶上 272501
2. Department of Medical Imaging, Beijing Chest Hospital, Capital Medical University, Beijing 101149, China;
3. Department of Respiratory Medicine, People's Hospital of Wenshang County, Wenshang 272501, China
颅内结核(intracranial tuberculosis,ITB)是由结核分枝杆菌(mycobacterium tuberculosis,MTB)引起的最严重的肺外结核[1],临床表现多样且不典型,早期难以明确诊断[2]。根据常规MRI检查结果,可将结核患者分为有颅内表现和无颅内表现。ITB通常继发于存在播散的颅外结核病灶,在结核播散的情况下,患者更可能发展为多器官结核。与单一器官结核患者相比,颅外多器官结核(extracranial multi-organ tuberculosis,EMTB)患者并发ITB的风险显著增高。研究发现,EMTB患者可在颅内未有明确结核病灶前,脑内功能活动即发生改变,这可能与潜在的脑内微结构异常有关[3]。目前尚缺乏探索ITB、EMTB与健康对照(health control,HC)之间脑内结构的研究。DTI通过检测生物组织内水分子的扩散速率生成图像,能清晰显示白质纤维的走向及其结构[4]。各向异性分数(fractional anisotropy,FA)和平均扩散系数(mean diffusivity,MD)是DTI的2个重要指标。基于纤维束示踪的空间统计(tract-based spatial statistics,TBSS)通过提供更可靠的白质束对齐方式,提高了可靠性和精度[5-6]。本研究拟采用TBSS,比较ITB患者与HC、EMTB患者间脑白质微结构的差异,探讨常规MRI检查中不同颅内表现结核患者脑白质的改变,并进一步分析其与认知功能的关系。
1 资料与方法 1.1 一般资料回顾性收集2020年10月至2021年11月在北京胸科医院就诊的ITB患者24例(ITB组)、EMTB患者26例(EMTB组),并在社区招募的HC 25例(HC组)。本研究经医院伦理委员会审核批准[批号:(2023)年临审-科研-第(02)号]。
1.2 诊断标准ITB诊断标准[7-8]:①脑脊液诊断示抗酸染色阳性,和/或MTB培养阳性,和/或核酸扩增试验阳性;②中枢神经系统外分离出MTB,且具有结核性脑膜炎的临床表现及典型的脑脊液改变。满足上述条件之一即可确诊。EMTB诊断标准:①符合《肺结核诊断:WS 288-2017》中肺结核的诊断标准[9]。②符合肺外结核诊断标准,即抗酸染色、MTB培养或Xpert®MTB/RIF检测尿液、体液、分泌物或组织涂片阳性[10];肺外组织病理切片可见肉芽肿性炎症[11]。满足上述条件之一,即可确诊。
1.3 纳入及排除标准纳入标准:年龄18~60岁;小学及以上文化程度;右利手;无MRI检查禁忌证;无精神或神经系统疾病史。排除标准:有尼古丁或药物滥用、酗酒史;有高血压、糖尿病、焦虑、抑郁及严重的精神或神经系统疾病史;怀孕或哺乳期妇女;图像质量差;HC和EMTB患者既往或本次检查发现颅内病变,ITB患者既往检查有颅内病变者。
1.4 认知功能评估由经规范化培训的研究人员对3组受试者进行标准化认知功能评估。采用简易精神状态量表(mini-mental state examination,MMSE)和蒙特利尔认知评估量表(Montreal cognitive assessment,MoCA)评估受试者的总体认知水平[12-13];采用Rey听觉言语学习测试(Rey auditory verbal learning test,RAVLT)评估言语记忆能力[14];采用数字广度测试(digit span test,DST)评估注意力和工作记忆[14];采用时钟绘制测试(clock drawing test,CDT)和数字符号测试(symbol digit modalities test,SDMT)分别评估视觉空间功能和信息处理能力[14-15];应用词语流畅性测试(verbal fluency test,VFT)和连线测试(trail-making test,TMT)评估言语能力和执行能力[14, 16]。
1.5 仪器与方法应用GE Signa pioneer 3.0 T MRI设备及配套32通道相控阵头颈线圈。DTI扫描参数:视野240 mm×240 mm,TR 8 000 ms,TE取最小值,矩阵128×130,15个扩散编码方向,层厚5 mm,29层,无间隔,b=0、1 000 s/mm2,扫描时间4 min 24 s。另收集所有患者的T2FLAIR图像和ITB患者的增强T1WI图像。
1.6 数据处理排除伪影严重的图像后,将数据进行格式转换,应用脑功能MRI软件库FSL 4.1.0版(http://www.fmrib.ox.ac.uk/fsl)处理分析DTI数据:①提取FA和MD。②TBSS分析。将每位受试者的FA图像非线性配准至蒙特利尔神经病学研究所(Montreal Neurological Institute,MNI)152空间中的FMRIB58_FA模板,进行平均并细化,生成平均FA骨架图像(FA阈值>0.2),将对齐后的FA数据投影至平均FA骨架上,最后将MD数据投影至平均FA骨架上。③提取骨架值。参考FSL提供的JHU-ICBM-DTI-81白质图谱,根据不同白质纤维束划分脑区,并提取各脑区的平均FA和MD用于统计分析。
1.7 统计学分析采用SPSS 25.0统计软件比较年龄、性别、受教育年限和认知功能评分。正态分布的计量数据以x±s表示,非正态分布以M(QL,QU)表示。3组间比较采用ANOVA分析,非正态分布的数据比较行Mann-Whitney U检验,性别差异比较行χ2检验。以P<0.05为差异有统计学意义。
对骨架化的DTI数据(FA和MD)行基于体素的一般线性模型分析,使用非参数置换检验识别组间差异。3组年龄、性别差异无统计学意义,但仍将年龄和性别设置为协变量以减少潜在影响。首先在3组间行ANOVA分析,将差异脑区作为掩膜,再行两两比较。使用TFCE和FWE行多重校正比较,显著性阈值设定为P<0.05。最后,使用JHU-ICBM-DTI-81白质图谱定位差异有统计学意义的脑区。
采用偏相关分析,以年龄、性别和受教育年限为协变量,分析FA、MD与认知功能之间的相关性。将每2组间同时出现FA和MD差异的脑区作为ROI,对每组的各项认知功能评分与FA、MD行偏相关分析。应用Bonferroni校正行多重比较校正。
2 结果 2.1 3组一般资料和认知功能比较ITB组24例,经脑脊液检测诊断13例,临床诊断11例。3组间MMSE评分、MoCA评分、RAVLT即刻与延迟评分、RAVLT评分、CDT评分、SDMT评分、VFT评分及TMT-B评分比较,差异均有统计学意义(均P<0.05);3组间性别、年龄、受教育年限、DST评分、TMT-A评分比较,差异均无统计学意义(均P>0.05)(表 1)。
| 表 1 3组一般资料和认知功能比较 |
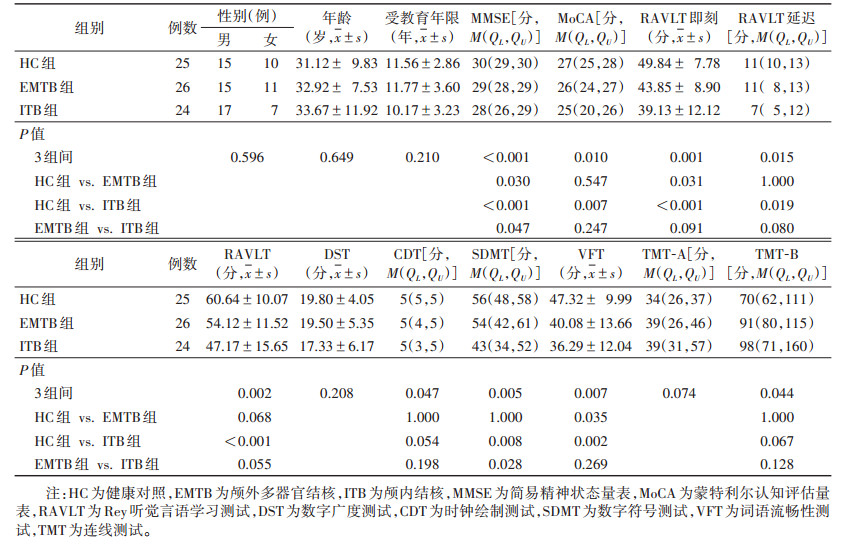 |
2.2 EMTB组和HC组脑白质差异比较
与HC组比,EMTB组脑白质FA未见明显改变,MD在部分脑区升高(P<0.05,TFCE和FWE校正)(图 1),异常MD主要集中在左侧。
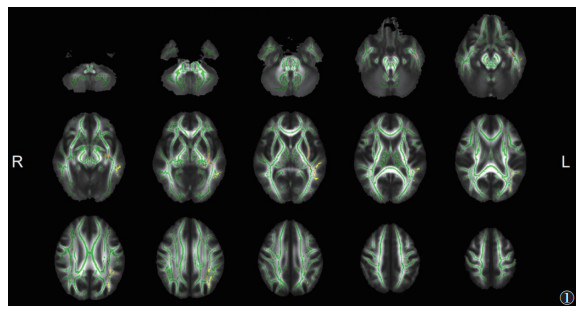 |
| 注:与HC组相比,EMTB组脑白质MD升高的区域显示为暖色(P<0.05,TFCE和FWE校正)。脑白质骨架显示为绿色。L,左;R,右 图 1 颅外多器官结核(EMTB)组与健康对照(HC)组平均扩散系数(MD)的差异 |
2.3 ITB组和HC组脑白质差异比较
与HC组相比,ITB组脑白质的FA广泛降低、MD升高更广泛(P<0.05,TFCE和FWE校正)(图 2,3)。其中胼胝体体部、胼胝体压部、双侧前放射冠等的FA和MD同时改变(图 4)。
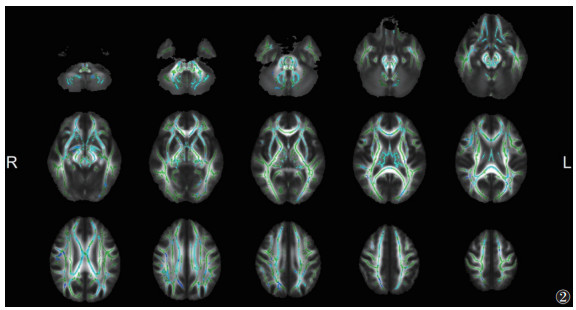 |
| 注:与HC组相比,ITB组脑白质FA降低的区域显示为蓝色(P<0.05,TFCE和FWE校正)。脑白质骨架显示为绿色。L,左;R,右 图 2 颅内结核(ITB)组与HC组各向异性分数(FA)的差异 |
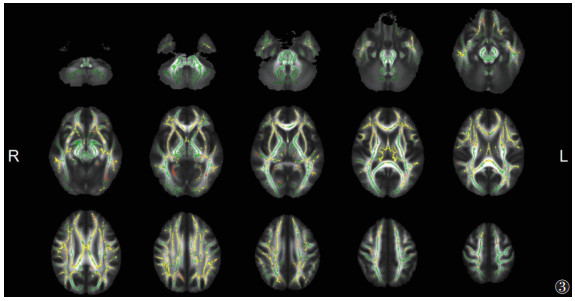 |
| 注:与HC组相比,ITB组脑白质MD升高的区域显示为暖色(P<0.05,TFCE和FWE校正)。脑白质骨架显示为绿色。L,左;R,右 图 3 ITB组与HC组MD的差异 |
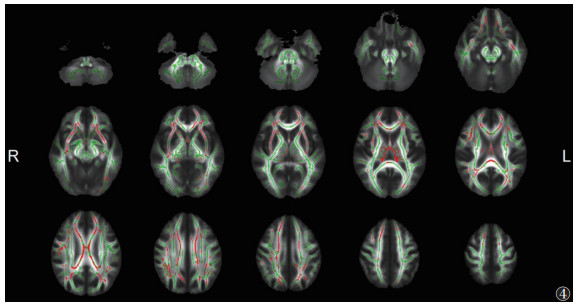 |
| 注:与HC组相比,ITB组脑白质FA降低和MD升高的重叠区域显示为红色(P<0.05,TFCE和FWE校正)。脑白质骨架显示为绿色。L,左;R,右 图 4 ITB组与HC组FA、MD的差异重叠区域 |
2.4 ITB组和EMTB组脑白质差异比较
与EMTB组相比,ITB组脑白质显示出较广泛的FA降低和MD升高(P<0.05,TFCE和FWE校正)(图 5,6),其范围小于ITB组与HC组之间的差异。其中胼胝体膝部、双侧前放射冠等同时出现FA降低和MD升高(图 7)。
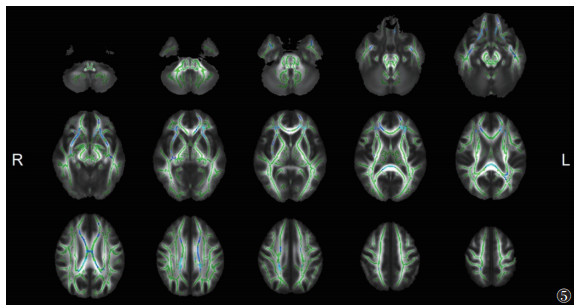 |
| 注:与EMTB组相比,ITB组脑白质FA降低的区域显示为蓝色(P<0.05,TFCE和FWE校正)。脑白质骨架显示为绿色。L,左;R,右 图 5 ITB组与EMTB组FA的差异 |
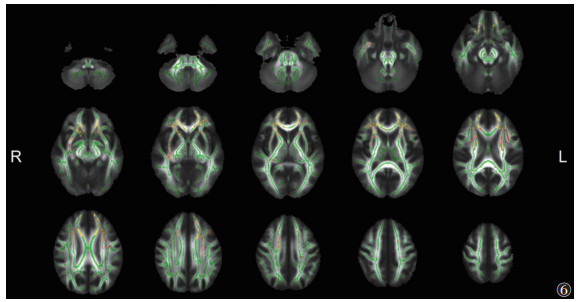 |
| 注:与EMTB组相比,ITB组脑白质MD升高的区域显示为暖色(P<0.05,TFCE和FWE校正)。脑白质骨架显示为绿色。L,左;R,右 图 6 ITB组与EMTB组MD的差异 |
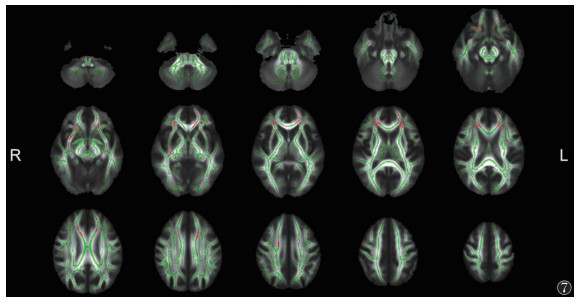 |
| 注:与EMTB组相比,ITB组脑白质FA降低和MD升高的重叠区域显示为红色(P<0.05,TFCE和FWE校正)。脑白质骨架显示为绿色。L,左;R,右 图 7 ITB组与EMTB组FA、MD的差异重叠区域 |
2.5 FA、MD与认知功能的相关性
以年龄、性别和受教育年限作为协变量,对ROI的FA、MD与认知功能行偏相关分析。由于EMTB组的FA相比于HC组未见明显变化,故选取MD异常区域作为ROI。经Bonferroni校正后,FA、MD与认知功能无明显相关性(均P>0.05)。
3 讨论本研究采用TBSS方法探讨ITB患者、EMTB患者和HC间脑白质的差异,并进一步分析了DTI参数与认知功能之间的相关性。
结核病是全球第二大致命传染病,在全球死因中居第13位[17],其中,ITB是最严重的类型,严重损害患者的认知功能,死亡率和发病率均较高[18-19]。MTB可能通过血流从肺部播散至脑、脊髓或脑膜并形成小结核灶,病灶破裂可将MTB释放至蛛网膜下腔、脑实质或脊髓中,引发脑膜、脑实质及血管的炎症反应、增殖反应和坏死反应[20]。这些病理改变可能是本研究中ITB患者FA降低、MD升高的原因。此外,与FA相比,MD的异常区域更广泛,表明MD可能对ITB的诊断更敏感。
本研究中,与EMTB组相比,ITB组的FA降低和MD升高较广泛,但小于ITB组与HC间的差异。有研究发现,结核性脑膜炎常合并2个脑外器官结核,约占63.8%[21]。Wang等[3]发现EMTB颅内无病灶时,其脑功能也有可能发生改变。推断EMTB患者可能存在当前影像检查无法检测到的微小脑内病变。同时DTI可能是早期发现ITB微小病变的潜在手段,有助于ITB的早期诊疗。
本研究中虽然FA、MD与认知功能间无明显相关性,但EMTB和ITB患者在认知测试中表现较差,原因可能是脑白质改变对ITB和EMTB患者的认知功能造成一定影响。
本研究的局限性:为横断面研究,无法观察DTI参数的动态变化;样本量较小,未排除存在结构性病变的患者;DTI扫描使用的方向数相对有限,后续研究将进行改进。
综上所述,本研究通过TBSS方法发现ITB和EMTB患者均存在脑白质改变,并可能影响认知功能,且EMTB患者可能存在脑内微观病变。以上发现有助于揭示ITB的神经病理机制,从而为其早期诊断和治疗提供新的可能。
| [1] |
DIAN S, GANIEM A R, TE BRAKE L H, et al. Current insights into diagnosing and treating neurotuberculosis in adults[J]. CNS Drugs, 2023, 37(11): 957-972. DOI:10.1007/s40263-023-01047-y |
| [2] |
中华医学会结核病学分会结核性脑膜炎专业委员会. 2019中国中枢神经系统结核病诊疗指南[J]. 中华传染病杂志, 2020, 38(7): 400-408. |
| [3] |
WANG Y, WEN J, KONG C, et al. Regional homogeneity alterations in multifrequency bands in patients with extracranial multi-organ tuberculosis: a prospective cross-sectional study[J]. Quant Imaging Med Surg, 2023, 13(3): 1753-1767. DOI:10.21037/qims-22-229 |
| [4] |
OGAWA S, LEE T M, KAY A R, et al. Brain magnetic resonance imaging with contrast dependent on blood oxygenation[J]. Proc Natl Acad Sci U S A, 1990, 87(24): 9868-9872. DOI:10.1073/pnas.87.24.9868 |
| [5] |
SMITH S M, JOHANSEN-BERG H, JENKINSON M, et al. Acquisition and voxelwise analysis of multi-subject diffusion data with tract-based spatial statistics[J]. Nat protoc, 2007, 2(3): 499-503. DOI:10.1038/nprot.2007.45 |
| [6] |
MEI Y, WANG W, QIU D, et al. Micro-structural white matter abnormalities in new daily persistent headache: a DTI study using TBSS analysis[J]. J Headache Pain, 2023, 24(1): 80. DOI:10.1186/s10194-023-01620-2 |
| [7] |
MARAIS S, THWAITES G, SCHOEMAN J F, et al. Tuberculous meningitis: a uniform case definition for use in clinical research[J]. Lancet Infect Dis, 2010, 10(11): 803-812. DOI:10.1016/S1473-3099(10)70138-9 |
| [8] |
THWAITES G, FISHER M, HEMINGWAY C, et al. British Infection Society guidelines for the diagnosis and treatment of tuberculosis of the central nervous system in adults and children[J]. J Infect, 2009, 59(3): 167-187. DOI:10.1016/j.jinf.2009.06.011 |
| [9] |
中华人民共和国国家卫生和计划生育委员会. 肺结核诊断: WS288-2017[S]. 北京: 中国标准出版社, 2017: 1-3.
|
| [10] |
World Health Organization. Global tuberculosis report 2024[C]. Geneva: World Health Organization, 2024.
|
| [11] |
RODRIGUEZ-TAKEUCHI S Y, RENJIFO M E, MEDINA F J. Extrapulmonary tuberculosis: pathophysiology and imaging findings[J]. Radiographics, 2019, 39(7): 2023-2037. DOI:10.1148/rg.2019190109 |
| [12] |
FOLSTEIN M F, FOLSTEIN S E, MCHUGH P R. "Mini-mental state": a practical method for grading the cognitive state of patients for the clinician[J]. J Psychiatr Res, 1975, 12(3): 189-198. DOI:10.1016/0022-3956(75)90026-6 |
| [13] |
NASREDDINE Z S, PHILLIPS N A, BEDIRIAN V, et al. The montreal cognitive assessment, moca: a brief screening tool for mild cognitive impairment[J]. J Am Geriatr Soc, 2005, 53(4): 695-699. DOI:10.1111/j.1532-5415.2005.53221.x |
| [14] |
LEZAK M D, HOWIESON D B, BIGLER E D, et al. Neuropsychological assessment[M]. 4th edition. New York: Oxford University Press, 2004.
|
| [15] |
SHULMAN K I. Clock-drawing: is it the ideal cognitive screening test?[J]. Int J Geriatr Psychiatry, 2000, 15(6): 548-561. DOI:10.1002/1099-1166(200006)15:6<548::AID-GPS242>3.0.CO;2-U |
| [16] |
HARVEY P D, BOWIE C R. Administration and interpretation of the trail making test[J]. Nature Protocols, 2006, 1(5): 2277-2281. DOI:10.1038/nprot.2006.390 |
| [17] |
BAGCCHI S. WHO's global tuberculosis report 2022[J]. Lancet Microbe, 2023, 4(1): e20. DOI:10.1016/S2666-5247(22)00359-7 |
| [18] |
LOGAN C, MULLENDER C, MIRFENDERESKY M, et al. Presentations and outcomes of central nervous system TB in a UK cohort: the high burden of neurological morbidity[J]. J Infect, 2021, 82(1): 90-97. DOI:10.1016/j.jinf.2020.10.028 |
| [19] |
THAKUR K, DAS M, DOOLEY K E, et al. The global neurological burden of tuberculosis[J]. Semin Neurol, 2018, 38(2): 226-237. DOI:10.1055/s-0038-1651500 |
| [20] |
KATRAK S M. Central nervous system tuberculosis[J]. J Neurol Sci, 2021, 421: 117278. DOI:10.1016/j.jns.2020.117278 |
| [21] |
唐书福, 陈诚, 张建勇, 等. 74例结核性脑膜炎合并脑外多脏器结核患者的临床分析[J]. 重庆医学, 2016, 45(36): 5153-5155. |
 2025, Vol. 23
2025, Vol. 23


