| 基于最新Delphi共识对剖宫产瘢痕妊娠的超声诊断及妊娠结局分析 |
全球剖宫产率不断攀升,剖宫产瘢痕妊娠(casearanscar pregnancy,CSP)发生率逐年增加,其发生率约1∶(1 800~2 216),占剖宫产史妇女的1.15%[1]。CSP作为胎盘植入性疾病(placenta accreta spectrum disorders,PASD)的早期表现[2],若不加干预,可导致阴道出血、胎盘植入、子宫破裂等并发症发生。目前,超声仍是CSP的主要诊断方式,准确诊断并分型对临床治疗及预后有重要指导作用,但文献对CSP定义、分型标准不完全统一,临床工作中仍存在不同程度的漏、误诊情况。2021年Niche工作组开启了Delphi改良程序,重新定义CSP并形成一套超声报告系统[3]。本研究的目的是利用最新Delphi共识重新分析CSP患者的图像,并结合妊娠结局评估最新Delphi共识对CSP诊断及超声分型的临床适用性。
1 资料与方法 1.1 一般资料回顾性分析2021年1月至2022年10月在我院孕早期超声检查诊断为CSP的患者207例,年龄27~40岁,平均(34.7±1.8)岁;诊断时孕周为5~8周,平均(6.6±0.4)周。收集年龄、孕次、剖宫产次数、孕龄、妊娠结局及住院时间。本研究通过伦理委员会批准(批号:2023280)。
1.2 仪器与方法使用Samsung WS80A、GE Voluson E8彩色多普勒超声诊断仪,阴道超声探头,频率5~9 MHz。
1.3 诊断与分型标准 1.3.1 CSP超声诊断标准① 宫腔及宫颈管内空虚,未见妊娠囊;②妊娠囊着床于子宫前壁下段肌层(前次剖宫产子宫切口部位),部分妊娠囊内可见胎芽或胎心搏动;③子宫前壁肌层连续性中断,妊娠囊与膀胱之间的子宫肌层明显变薄甚至消失;④CDFI示妊娠囊周边存在高速低阻血流信号[4];⑤妊娠囊植入或密切接触前次剖宫产瘢痕憩室[3]。剖宫产切口未完全愈合标准参考超声识别结果。
1.3.2 CSP分型标准① A型,妊娠囊最大部分穿过子宫腔/宫颈管(图 1a);②B型,妊娠囊最大部分嵌入子宫肌层,位于子宫内膜宫腔线和浆膜线之间(图 1b);③C型,妊娠囊穿过浆膜线,妊娠被一层薄薄的子宫肌层/内脏腹膜覆盖,并向膀胱子宫间隙或阔韧带突出[3](图 1c)。
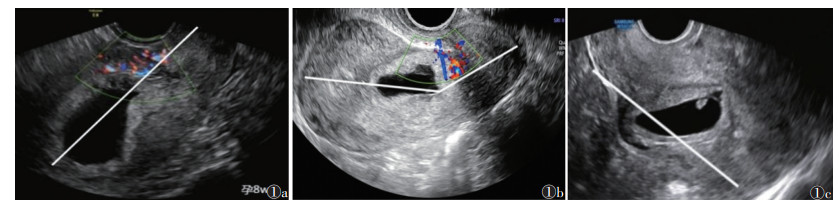 |
| 注:图1a患者,女,32岁,孕7周2 d,妊娠囊最大部分向宫腔突出,为A型;图1b患者,女,30岁,孕6周5 d,妊娠囊最大部分嵌入子宫肌层,位于子宫内膜宫腔线和浆膜线之间,为B型;图1c患者,女,34岁,孕7周1 d,妊娠囊部分位于子宫轮廓之外,为C型 图 1 根据Delphi共识对剖宫产瘢痕妊娠(CSP)分型 |
1.3.3 PASD超声诊断标准
① 胎盘陷窝:胎盘实质内呈多个大小不等、形态不规则的无回声区,CDFI示血流融合成片,呈泥沙样、沸水征;②子宫-胎盘交界面异常:胎盘与子宫肌层之间的低回声带消失,子宫肌层变薄(厚度<1 mm),膀胱线中断;③子宫轮廓异常:胎盘组织使子宫轮廓扭曲,形成隆起状外观;④外生性包块:胎盘组织突出子宫浆膜层;⑤子宫-膀胱交界面桥接血管:子宫-膀胱交界面异常血流信号,血管从胎盘延伸,穿过子宫肌层,延伸至子宫浆膜外,达膀胱或其他器官,常垂直于子宫肌层[5](图 2,3)。
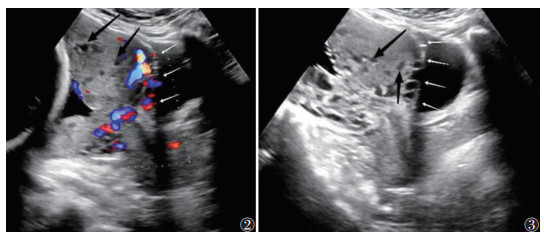 |
| 注:图2患者,女,33岁,经腹超声检查示胎盘发生植入,胎盘实质内可见大小不等无回声区(黑箭),胎盘后方子宫肌层消失,子宫-膀胱交界面异常血管,子宫浆膜- 膀胱线连续性中断(白箭)。图3患者,女,32岁,经腹超声检查示孕晚期胎盘发生植入,胎盘实质内可见大小不等无回声区,胎盘内血窦形成(黑箭),胎盘后方透明带消② ③失,子宫浆膜-膀胱线连续性中断(白箭) 图 2-3 剖宫产瘢痕处妊娠(CSP)患者超声图像 |
1.4 统计学方法
采用SPSS 26.0软件进行数据分析。计量资料各组间行正态性及方差齐性检验,满足条件采用方差分析,以x ± s表示,反之则采用多独立样本Kruskal Wallis秩和检验,以M(P25,P75)表示;计数资料以例或百分数(%)表示,组间比较行χ2检验。以P<0.05为差异有统计学意义。
2 结果图 2,3剖宫产瘢痕处妊娠(CSP)患者超声图像注:图 2患者,女,33岁,经腹超声检查示胎盘发生植入,胎盘实质内可见大小不等无回声区(黑箭),胎盘后方子宫肌层消失,子宫-膀胱交界面异常血管,子宫浆膜-膀胱线连续性中断(白箭)。图 3患者,女,32岁,经腹超声检查示孕晚期胎盘发生植入,胎盘实质内可见大小不等无回声区,胎盘内血窦形成(黑箭),胎盘后方透明带消失,子宫浆膜-膀胱线连续性中断(白箭)
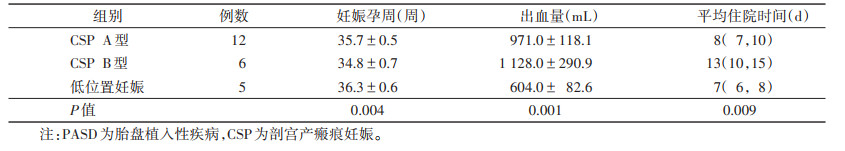
207例中,继续妊娠至生产50例(24.2%),根据最新Delphi共识分析,50例中CSP 18例(36.0%),其中A型12例(24.0%),B型6例(12.0%),C型0例;低位置妊娠32例(64.0%)。50例中,23例发生PASD,其中CSP A、B型18例,低位置妊娠5例。23例PASD中,CSP A、B型及低位置妊娠3组孕周、出血量、住院时间差异均有统计学意义(均P<0.05)(表 1)。32例低位置妊娠患者妊娠囊周边丛密绒毛膜植入位置:前壁14例,后壁18例。植入后壁者均未发生PASD,植入前壁者中5例(35.7%)发生PASD。
| 表 1 继续妊娠至生产发生PASD的23例患者的临床资料分析(x ± s) |
 |
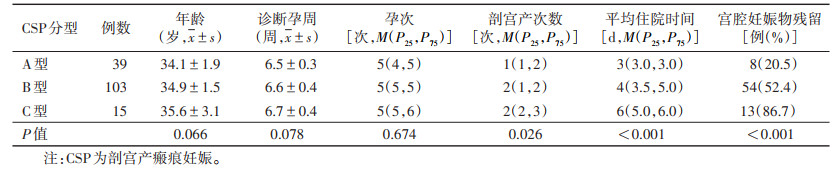
207例中终止妊娠157例,根据新的Delphi共识仍被诊断为CSP,其中A型39例(24.8%),B型103例(65.6%),C型15例(9.6%),与术后病理结果一致。157例中CSP A、B、C型3种分型之间平均住院时间、剖宫产次数、宫腔妊娠物残留情况差异均有统计学意义(均P<0.05),CSP C型术后宫腔妊娠物残留率达86.7%。3种分型患者的年龄、诊断孕周及孕次比较差异均无统计学意义(均P > 0.05)(表 2)。
| 表 2 157例终止妊娠患者相关资料分析 |
 |
3 讨论
根据最新Delphi共识,本研究初始诊断为CSP的207例患者中32例被归入低位置妊娠,误诊率15.5%。文献报道CSP首诊误诊率达13.6%[6]。定义不统一、超声诊断中可视化直接征象不明确、CSP的动态演变是造成漏、误诊的主要原因。
CSP于1987年由Larsen等[1]首次报道并描述为剖宫产瘢痕憩室内的妊娠,1997年又被定义为异位妊娠[7],此外还曾被描述为宫颈峡部妊娠、宫壁内妊娠、子宫肌层妊娠等[8-10],后续学者还对CSP是否为异位妊娠进行相关讨论[11-13]。2016年我国专家共识定义CSP为受精卵着床于前次剖宫产子宫切口瘢痕处的一种异位妊娠,且诊断孕周≤12周[4];2021年美国母胎医学会的PASD专家共识中认为CSP为妊娠囊着床于瘢痕内或其附近[14];Timor-Tritsch等[15-17]也对CSP的超声诊断标准进行了描述。2021年最新Delphi专家共识进一步明确CSP的定义,包括所有植入或密切接触瘢痕憩室的妊娠,而任何在瘢痕表面或瘢痕附近着床而未直接接触瘢痕内部的妊娠为低位置妊娠,不是CSP[3];强调前次剖宫产切口未完全愈合且有妊娠囊的丛密绒毛膜植入进去,植入部位及最终胎盘位置是诊断CSP的关键。Nijjar等[18]对CSP的诊断时也强调了这一点。但在图像分析中,剖宫产切口是否完全愈合尚无统一诊断标准,本研究将无法观察到的切口统一认定为完全愈合,以保证统计结果的统一性。超声下可视化的直接征象是妊娠囊周围丛密绒毛膜植入在切口并延伸到子宫内膜-肌层交界内部[19-20]、前壁下段肌层连续性中断。若植入部位子宫前壁凸向膀胱且血流丰富或凸至阔韧带则更能证实诊断。前壁下段切口残余肌层厚度、妊娠囊凸向子宫腔的程度、使用CDFI评估原始胎盘相对于剖宫产切口的位置及与膀胱的接近程度也可作为参考。
随着妊娠囊生长,距剖宫产切口越来越近,超声征象也发生变化,导致CSP诊断假阳性率更高。CSP的发病机制为妊娠囊着床于未完全愈合的前次剖宫产切口内,切口缺损处蜕膜及血管部分缺失,滋养层为获取足够营养向肌层生长,孕晚期发生PASD,高压力动脉血管及瘢痕处肌层收缩性差最终导致妊娠大出血等并发症[18]。CSP B型较A型凸向切口程度更深,发生出血及植入程度更重,住院时间更长。Cali等[21]利用交叉征得出COS I型植入风险最高,与妊娠囊向切口内凸入程度相关。本研究中低位置妊娠者PASD发生风险低于CSP患者,准确鉴别可使有妊娠需求者获得更多妊娠机会。
低位置妊娠患者发生PASD的风险亦与孕早期妊娠囊丛密绒毛膜植入位置相关,植入在后壁时风险较低,在前壁时,发生PASD风险还需考虑胎盘迁移的影响[22-24]。本研究中继续妊娠至生产的32例低位置妊娠者妊娠囊丛密绒毛膜植入后壁者未发生PASD,植入前壁者PASD发生率为35.7%。胎盘在生长过程中具有“向营养性”趋势[25],随着孕周增大,子宫下段肌层拉伸变薄,加之剖宫产瘢痕的存在,造成子宫前壁下段血运欠佳,胎盘向上迁移以供胎儿获取更多养分;此外“动态胎盘形成过程”假说认为胎盘生长速度不均产生不同应力,在应力作用下胎盘下缘萎缩,上缘与子宫肌壁间建立新的血运联系,不断向上迁移[26]。Bhatia等[27]针对切口类型、位置及胎盘相对切口位置分析得出,切口在宫颈内口上方且与胎盘下缘重叠时,PASD发生风险较高。
本研究对终止妊娠的患者结局分析,CSP C型平均住院时间较CSP A、B型长,Pekar-Zlotin等[28]利用此分型方式分析不同分型患者的妊娠结局,与本研究结论一致。此外,3种分型的宫腔妊娠物残留情况差异有统计学意义(P<0.001),CSP C型妊娠囊大部分向膀胱方向凸出,植入程度更重,与子宫肌壁间血运联系更丰富,出血及后期植入风险均较高,保守治疗成功率较低,且清除妊娠物、瘢痕修补、子宫动脉栓塞及子宫切除等会使患者平均住院时间更长。后期复查,CSP C型妊娠物残留率较高,出血及再次临床干预的可能性更大。此外,本研究发现CSP C型剖宫产次数也明显高于A、B型。Rosen[29]研究表明低氧张力是滋养层细胞增殖的驱动力,有助于胎盘的生长及其结构的形成[30-31],这种低氧张力来源于瘢痕组织,可促使滋养层细胞向瘢痕内部更深层侵袭[32];另有研究证实,滋养层更倾向于附着在暴露的细胞外基质上[33],即妊娠囊更易于向上皮组织缺损的瘢痕组织内侵入;剖宫产次数越多,缺损切口面积越大,妊娠囊丛密绒毛膜植入切口并向深部侵袭风险越高,CSP C型发生可能性越大。
综上所述,根据最新Delphi共识对CSP患者进行重新诊断及分型,发现3种分型的妊娠风险差异明显,CSP虽有活产机会但常伴PASD、子宫切除及大出血,不建议期待治疗[34],鉴别出低位置妊娠可使患者获得更多继续妊娠机会,对临床治疗方案的选择有一定参考价值,因此最新Delphi共识诊断标准可尝试应用于超声诊断工作。
| [1] |
LARSEN J V, SOLOMON M H. Pregnancy in a uterine scar sacculus—an unusual cause of postabortal haemorrhage. a case report[J]. S Afr Med J, 1978, 53(4): 142-143. |
| [2] |
TIMOR-TRITSCH I E, MONTEAGUDO A, CALI G, et al. Cesarean scar pregnancy and early placenta accreta share common histology[J]. Ultrasound Obstet Gynecol, 2014, 43(4): 383-395. DOI:10.1002/uog.13282 |
| [3] |
JORDANS I P M, VERBERKT C, DE LEEUW R A, et al. Definition and sonographic reporting system for cesarean scar pregnancy in early gestation: modified Delphi method[J]. Ultrasound Obstet Gynecol, 2022, 59(4): 437-449. DOI:10.1002/uog.24815 |
| [4] |
中华医学会妇产科学分会计划生育学组. 剖宫产术后子宫瘢痕妊娠诊治专家共识(2016)[J]. 中华妇产科杂志, 2016, 51(8): 568-572. |
| [5] |
薛晶晶, 吴青青, 玄英华, 等. 产前超声征象及高危因素对不伴前置胎盘的胎盘植入性疾病的诊断价值[J]. 临床超声医学杂志, 2022, 24(10): 776-779. |
| [6] |
TIMOR-TRITSCH I E, MONTEAGUDO A. Unforeseen consequences of the increasing rate of cesarean deliveries: early placenta accreta and cesarean scar pregnancy a review[J]. Am J Obstet Gynecol, 2012, 207(1): 14-29. DOI:10.1016/j.ajog.2012.03.007 |
| [7] |
GODIN P A, BASSIL S, DONNEZ J. An ectopic pregnancy developing in a previous caesarian section scar[J]. Fertil Steril, 1997, 67(2): 398-400. DOI:10.1016/S0015-0282(97)81930-9 |
| [8] |
HERMAN A, WEINRAUB Z, AVRECH O, et al. Follow up and outcome of isthmic pregnancy located in a previous caesarean section scar[J]. Br J Obstet Gynaecol, 1995, 102(10): 839-841. DOI:10.1111/j.1471-0528.1995.tb10855.x |
| [9] |
JELSEMA R D, ZUIDEMA L. First-trimester diagnosed cervico-isthmic pregnancy resulting in term delivery[J]. Obstet Gynecol, 1992, 80(3 Pt 2): 517-519. |
| [10] |
NEIGER R, WELDON K, MEANS N. Intramural pregnancy in a cesarean section scar: a case report[J]. J Reprod Med, 1998, 43(11): 999-1001. |
| [11] |
KIRK E, ANKUM P, JAKAB A, et al. Terminology for describing normally sited and ectopic pregnancies on ultrasound: ESHRE recommendations for good practice[J]. Hum Reprod Open, 2020, 2020(4): hoaa055. DOI:10.1093/hropen/hoaa055 |
| [12] |
TIMOR-TRITSCH I E. A cesarean scar pregnancy is not an ectopic pregnancy[J]. Ultrasound Obstet Gynecol, 2022, 59(4): 424-427. DOI:10.1002/uog.24877 |
| [13] |
JURKOVIC D, TELLUM T, KIRK E. Cesarean scar pregnancy is an ectopic pregnancy[J]. Ultrasound Obstet Gynecol, 2022, 59(6): 831-832. DOI:10.1002/uog.24921 |
| [14] |
SHAINKER S A, COLEMAN B, TIMOR-TRITSCH I E, et al. Special report of the society for maternal-fetal medicine placenta accreta spectrum ultrasound marker task aforce: consensus on definition of markers and approach tothe ultrasound examination in pregnancies at risk for placenta accreta spectrum[J]. Am J Obstet Gynecol, 2021, 224(1): B2-B14. DOI:10.1016/j.ajog.2020.09.001 |
| [15] |
TIMOR-TRITSCH I E, MONTEAGUDO A, CALÌ G, et al. Cesarean scar pregnancy: diagnosis and pathogenesis[J]. Obstet Gynecol Clin North Am, 2019, 46(4): 797-811. DOI:10.1016/j.ogc.2019.07.009 |
| [16] |
BROOKRAJIAN E N, LUTHER C. Diagnosis and management of ectopic pregnancy[J]. Am J Surg, 1951, 82(4): 432-438. DOI:10.1016/0002-9610(51)90369-8 |
| [17] |
VIAL Y, PETIGNAT P, HOHLFELD P. Pregnancy in a cesarean scar[J]. Ultrasound Obstet Gynecol, 2000, 16(6): 592-593. DOI:10.1046/j.1469-0705.2000.00300-2.x |
| [18] |
NIJJAR S, JAUNIAUX E, JURKOVIC D. Definition and diagnosis of cesarean scar ectopic pregnancies[J]. Best Pract Res Clin Obstet Gynaecol, 2023, 89: 102360. DOI:10.1016/j.bpobgyn.2023.102360 |
| [19] |
王鑫, 张华伟. 超声在剖宫产术后子宫切口瘢痕妊娠诊断及治疗中的价值[J]. 医学影像学杂志, 2020, 30(12): 2271-2273. |
| [20] |
李世真, 朱琳琳. 超声特征对剖宫产术后子宫瘢痕妊娠手术治疗方式选择的影响[J]. 中国中西医结合影像学杂志, 2022, 20(1): 64-67. DOI:10.3969/j.issn.1672-0512.2022.01.016 |
| [21] |
CALI G, FORLANI F, TIMOR-TRITSCH I E, et al. Natural history of Cesarean scar pregnancy on prenatal ultrasound: the crossover sign[J]. Ultrasound Obstet Gynecol, 2017, 50(1): 100-104. DOI:10.1002/uog.16216 |
| [22] |
付吉鹤, 邹大中, 李晓琴. 改良胎盘超声评分量表对胎盘植入诊断价值的研究[J]. 医学影像学杂志, 2021, 31(1): 90-94. |
| [23] |
刘旭晴, 丁蕾, 孟繁坤, 等. 低、高频超声产前诊断胎盘植入的价值及漏诊原因分析[J]. 中国中西医结合影像学杂志, 2019, 17(4): 396-398. |
| [24] |
蒋丰敏, 侯林, 张艳. 彩色多普勒超声在胎盘植入产前诊断中的临床价值[J]. 医学影像学杂志, 2021, 31(1): 148-151. |
| [25] |
方明娣, 姜凡, 张新书. 胎盘迁移影响因素的研究进展[J]. 安徽医药, 2013, 17(6): 1045-1047. |
| [26] |
KING D L. Placental migration demonstrated by ultrasonography. A hypothesis of dynamic placentation[J]. Radiology, 1973, 109(1): 167-170. DOI:10.1148/109.1.167 |
| [27] |
BHATIA A, PALACIO M, WRIGHT A M, et al. Lower uterine segment scar assessment at 11-14 weeks' gestation to screen for placenta accreta spectrum in women with prior cesarean delivery[J]. Ultrasound Obstet Gynecol, 2022, 59(1): 40-48. DOI:10.1002/uog.23734 |
| [28] |
PEKAR-ZLOTIN M, ZUR-NAAMAN H, MAYMON R, et al. Outcomes of cesarean scar pregnancies in early gestation according to the new Delphi consensus criteria[J]. J Ultrasound Med, 2023, 42(9): 2039-2044. DOI:10.1002/jum.16222 |
| [29] |
ROSEN T. Placenta accreta and cesarean scar pregnancy: overlooked costs of the rising cesarean section rate[J]. Clin Perinatol, 2008, 35(3): 519-529. DOI:10.1016/j.clp.2008.07.003 |
| [30] |
GENBACEV O, ZHOU Y, LUDLOW J W, et al. Regulation of human placental development by oxygen tension[J]. Science, 1997, 277(5332): 1669-1672. DOI:10.1126/science.277.5332.1669 |
| [31] |
NORWITZ E R. Defective implantation and placentation: laying the blueprint for pregnancy complications[J]. Reprod Biomed Online, 2006, 13(4): 591-599. DOI:10.1016/S1472-6483(10)60649-9 |
| [32] |
KLIMAN H J, FEINBERG R F, HAIMOWITZ J E. Human trophoblast-endometrial interactions in an in vitro suspension culture system[J]. Placenta, 1990, 11(4): 349-367. DOI:10.1016/S0143-4004(05)80226-7 |
| [33] |
MONTEAGUDO A, CARRENO C, TIMOR-TRITSCH I E. Saline infusion sonohysterography in nonpregnant women with previous cesarean delivery: the"niche"in the scar[J]. J Ultrasound Med, 2001, 20(10): 1105-1115. DOI:10.7863/jum.2001.20.10.1105 |
| [34] |
欧阳振波, 罗凤军, 钟碧婷, 等. 美国母胎医学会关于剖宫产瘢痕妊娠指南的解读[J]. 现代妇产科进展, 2021, 30(1): 54-57, 64. |
 2024, Vol. 22
2024, Vol. 22


