| 双源CT联合超声对甲状腺乳头状癌中央区淋巴结转移的诊断价值 |
甲状腺乳头状癌(papillary thyroid cancer,PTC)是分化型甲状腺肿瘤中最常见的一种恶性肿瘤[1],易出现颈部淋巴结转移,尤其是颈部中央区淋巴结(central lymph node,CLN),即使是微小癌(≤1 cm),CLN转移的发生率可达30%~60%,多发肿块的CLN发生转移率更高[2]。高分辨超声是甲状腺恶性肿瘤患者的首选检查方法,但研究发现超声对甲状腺癌患者颈部CLN转移诊断的敏感度明显低于颈侧区淋巴结转移[3]。超声对术前CLN诊断的准确率较低,会导致术中对CLN过多的预防性清扫,虽降低了肿瘤的复发率,但可能造成喉返神经损伤、血肿形成及甲状旁腺损伤等严重并发症[4-5]。准确诊断CLN转移对确定手术切除范围及避免不必要的预防性切除至关重要。双源CT费用高、有电离辐射等,临床多不推荐其作为甲状腺肿瘤患者的术前常规检查,但其具有一定优势,可显示下颈部及上纵隔区域,提供详细、客观的解剖信息。本研究将PTC患者按肿瘤大小和数量分组,探讨双源CT与超声检查在PTC患者术前颈部CLN评估中的价值。
1 资料与方法 1.1 一般资料回顾性收集2016年10月至2022年2月我院经手术病理证实为PTC的患者239例,其中男56例,女183例;年龄19~71岁,平均(49.9±11.0)岁。239例根据甲状腺内原发灶的大小和数量分成4组:A组89例,单发,肿瘤直径≤1 cm;B组47例139个,多发,直径≤1 cm;C组63例,单发,直径>1 cm;D组40例116个,多发,直径>1 cm。96例行甲状腺全切或近全切术,143例行单侧腺叶或单侧腺叶+峡部切除术;239例均行CLN清扫术;术前2周均行双源CT和超声检查。本研究经医院医学伦理委员会批准(编号:20230001)。
1.2 仪器与方法采用Siemens Somatom Flash双源CT。扫描范围:颅底至主动脉弓窗。扫描参数:80和120 kV,CARE Dose4D自动调节管电流,层厚5 mm,螺距1.2。增强扫描经肘静脉注射对比剂碘佛醇(碘浓度320 mg/mL),剂量60~100 mL,注射流率2.5~3.5 mL/s,后注射生理盐水40 mL冲洗,分别于第25、50 s行动脉期和静脉期增强扫描。扫描完成重建冠状位及矢状位图像。
超声检查采用Philips EPIQ 5彩色超声诊断系统,探头频率7~12 MHz,检查范围包括甲状腺双叶、峡部及CLN。采用常规灰度和彩色多普勒超声对甲状腺病灶和淋巴结进行评估。
1.3 图像分析分别由2位影像科及2位超声科诊断医师在不知道病理结果的前提下分析术前图像并评价颈部淋巴结情况,意见不一致时共同讨论后确定。参照2002年美国头颈外科协会的颈部淋巴结分区标准[6],以病理结果为金标准,判断CLN转移情况,并与CT、超声图像对照。CT图像诊断淋巴结存在转移,至少满足以下标准之一[7]:不伴淋巴门样的异常强化、明显不均匀强化、钙化、囊性变或坏死型改变。而淋巴结的良性反应常表现为均匀强化并伴淋巴门血管强化。超声诊断淋巴结转移的标准[8]:灶性或弥漫性高回声、有微小钙化、囊性变、内部血供丰富、或呈圆形(长径/横径比 < 1.5)。双源CT联合超声诊断淋巴结转移的标准为至少符合双源CT、超声淋巴结转移诊断标准中的任意一个。
1.4 统计学方法采用SPSS 26.0软件进行统计分析。计数资料以例(%)表示,双源CT、超声及两者联合检查诊断颈部CLN转移的敏感度、特异度及准确率的比较行χ2检验。以P < 0.05为差异有统计学意义。
2 结果239例中,CLN转移132例,其中A组38例,B组24例,C组41例,D组29例(图 1)。
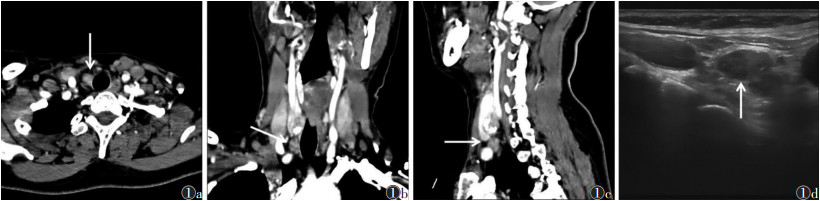 |
| 注:患者,女,48岁。图 1a~1c分别为CT增强扫描动脉期轴位、冠状位、矢状位图像,淋巴结不均匀强化(箭头);图 1d为超声图像,淋巴结回声不均、边界欠清晰(箭头) 图 1 甲状腺乳头状癌患者颈部右侧Ⅵ区转移性淋巴结图像 |
与双源CT检查相比,联合检查对颈部CLN转移具有较高的诊断敏感度,但特异度较低,差异均有统计学意义(均P < 0.05);与超声检查相比,联合检查诊断颈部CLN具有较高的敏感度和准确率,但特异度较低,差异均有统计学意义(均P < 0.05)(表 1)。
| 表 1 各影像检查方法对PTC患者颈部CLN转移的诊断效能 |
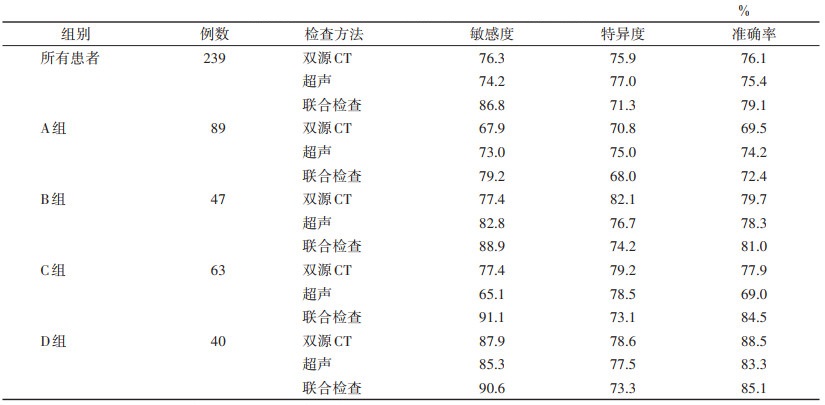 |
A组颈部CLN转移,超声准确率高于双源CT(P < 0.05);B组联合检查敏感度高于双源CT(P < 0.05);C组超声的敏感度和准确率均低于双源CT和联合检查(均P < 0.05),联合检查的敏感度高于双源CT(P < 0.05);D组超声、双源CT和联合检查间的诊断效能差异均无统计学意义(均P>0.05)(表 1)。
3 讨论甲状腺恶性肿瘤发病率逐年增高,影像学检查是术前诊断的主要方法。超声因其具有敏感度、特异度较高,且费用低、操作简便、无辐射等优点,成为甲状腺疾病的重要检查方法。研究表明,超声诊断PTC患者颈部CLN转移的敏感度为74.2%,特异度为77.0%,高于此前的报道[9-10]。采用标准化的甲状腺和中央区转移淋巴结成像方法,可降低漏诊风险,尤其是气管和食管周围的淋巴结转移。另外,经验丰富的超声科医师对图像的采集及阅读也十分关键,可确保结果的客观性和全面性。
本研究中,双源CT对PTC总的诊断敏感度为76.3%,高于既往研究[11-13],这可能与以往CT增强扫描多采用单次延迟时间、部分转移性淋巴结动脉早期呈明显不均匀强化有关。Liu等[14]发现,动脉期与延迟期相比,动脉期CT扫描的诊断性能最好。双时相CT增强扫描提高了检测淋巴结转移程度和范围的能力。此外,CT对CLN发生囊变、微钙化、明显强化等特征诊断敏感度较高,采用1 mm薄层和MPR技术可进一步提高敏感度。
本研究发现,CT联合超声的敏感度、特异度(86.8%、71.3%)均优于超声(74.2%、77.0%)(均P < 0.05);CT检查的敏感度为76.3%,高于超声(74.2%)。与CT相比,超声检查有一定的限制,尤其对深部组织和声学屏蔽的空气或骨骼进行检查,因此,双源CT基于MPR在甲状腺癌患者术前成像中可发挥作用。
本研究中,对单发且直径≤1 cm的病灶,超声诊断CLN转移的敏感度、特异度和准确率分别为73.0%、75.0%、74.2%,高于双源CT,但与联合检查的诊断效能相近。对单发的微小癌,不建议单独使用双源CT评估CLN转移。对多发且直径≤1 cm的病灶,联合检查对CLN转移诊断的敏感度高于双源CT(P < 0.05),而超声、双源CT与联合检查三者间诊断的特异度及准确率差异均无统计学意义(均P> 0.05)。对多发微小癌,不强烈推荐联合检查。对单发且直径>1 cm的病灶,双源CT和联合检查诊断CLN转移的敏感度、准确率均高于超声(均P < 0.05),能发现更多的CLN转移。对单发非微小癌,建议术前行双源CT检查,以提高对CLN转移的诊断水平。对多发且直径>1 cm的病灶,双源CT诊断CLN敏感度和准确率稍有提高,但差异均无统计学意义(均P>0.05)。该组患者中,CLN转移的发生率相对较高,达72.5%(29/40),外科医师建议应行CLN清扫以降低术后复发的风险。因此,对多发非微小癌患者,可选择双源CT进行检查。
本研究存在的局限性:为单中心研究,仅纳入239例患者,仍需行多中心、大数据研究来验证;为回顾性分析,可能存在对淋巴结的评估不足,超声检查时可能有部分异常淋巴结未被采集到。
综上所述,双源CT联合超声检查提高了对PTC患者颈部CLN转移的诊断敏感度和准确率,特别是对单发非微小癌,可采用双源CT检查作为超声的必要补充。但对其他亚组,双源CT联合超声的诊断效能与超声相似,增加双源CT检查,患者无明显更多获益。
| [1] |
COCA-PELAZ A, SHAH J P, HERNANDEZ-PRERA J C, et al. Papillary thyroid cancer-aggressive variants and impact on management: a narrative review[J]. Adv Ther, 2020, 37(7): 3112-3128. DOI:10.1007/s12325-020-01391-1 |
| [2] |
LIU Y, LI S, YAN C, et al. Value of dual-phase, contrast-enhanced CT combined with ultrasound for the diagnosis of metastasis to central lymph nodes in patients with papillary thyroid cancer
[J]. Clin Imaging, 2021, 75: 5-11. DOI:10.1016/j.clinimag.2021.01.008 |
| [3] |
YANG S Y, SHIN J H, HAHN S Y, et al. Comparison of ultrasonography and CT for preoperative nodal assessment of patients with papillary thyroid cancer: diagnostic performance according to primary tumor size
[J]. Acta Radiol, 2020, 61(1): 21-27. DOI:10.1177/0284185119847677 |
| [4] |
张筱扬, 张冠男, 王文胜, 等. 分化型甲状腺癌应用全甲状腺切除术与次全甲状腺切除术的疗效及安全性比较[J]. 罕少疾病杂志, 2021, 28(2): 14-15. |
| [5] |
王瑜鹏, 杨洲明, 尹超. 甲状腺全切联合颈淋巴结清扫术对甲状旁腺功能损伤的影响[J]. 海南医学, 2021, 32(14): 1836-1839. |
| [6] |
许晓泉, 周燕, 苏国义, 等. 联合CT图像特征和双能CT定量参数对甲状腺乳头状癌颈部淋巴结转移的诊断价值[J]. 中华放射学杂志, 2021, 55(2): 137-142. |
| [7] |
蔡小威, 韩宜廷, 杨冬, 等. CT与超声在甲状腺乳头状癌患者术前淋巴结评估中的价值比较[J]. 中国肿瘤外科杂志, 2022, 14(4): 352-356. |
| [8] |
吴仕吉, 努尔艾力·木台力甫, 史宣富, 等. 超声风险分层联合BRAFV600E基因突变检测诊断甲状腺细胞病理学Bethesda报告系统Ⅲ类甲状腺结节的价值[J]. 实用临床医药杂志, 2022, 26(19): 1-4. |
| [9] |
SUH C H, BAEK J H, CHOI Y J, et al. Performance of CT in the preoperative diagnosis of cervical lymph node metastasis in patients with papillary thyroid cancer: a systematic review and meta-analysis[J]. AJNR Am J Neuroradiol, 2017, 38(1): 154-161. |
| [10] |
YEH M W, BAUER A J, BERNET V A, et al. American thyroid association statement on preoperative imaging for thyroid cancer surgery[J]. Thyroid, 2015, 25(1): 3-14. |
| [11] |
ARIJI Y, FUKUDA M, KISE Y, et al. Contrastenhanced computed tomography image assessment of cervical lymph node metastasis in patients with oral cancer by using a deep learning system of artificial intelligence[J]. Oral Surg Oral Med Oral Pathol Oral Radiol, 2019, 127(5): 458-463. |
| [12] |
PARK J E, LEE J H, RYU K H, et al. Improved diagnostic accuracy using arterial phase CT for lateral cervical lymph node metastasis from papillary thyroid cancer[J]. AJNR Am J Neuroradiol, 2017, 38(4): 782-788. |
| [13] |
SU G Y, XU X Q, ZHOU Y, et al. Texture analysis of dual-phase contrast-enhanced CT in the diagnosis of cervical lymph node metastasis in patients with papillary thyroid cancer[J]. Acta Radiol, 2021, 62(7): 890-896. |
| [14] |
LIU X, OUYANG D, LI H, et al. Papillary thyroid cancer: dual-energy spectral CT quantitative parameters for preoperative diagnosis of metastasis to the cervical lymph nodes[J]. Radiology, 2015, 275(1): 167-176. |
 2024, Vol. 22
2024, Vol. 22


