| 睾丸良恶性肿块的CT、MRI表现及鉴别诊断 |
2. 广东省深圳市宝安区人民医院放射科,广东 深圳 518101;
3. 广东省阳江高新区人民医院放射科,广东 阳江 529533
近年来,随着影像技术的普及和更新,尤其是CT、MRI的临床应用,睾丸肿瘤及肿瘤样病变检出逐渐增多。相对于传统超声检查,CT和MRI在睾丸肿瘤及肿瘤样病变的诊断及鉴别诊断、评估分期等方面具有优势[1-3]。本文通过回顾性分析31例经病理证实的睾丸肿瘤及肿瘤样病变的CT、MRI表现,以提高对其CT和MRI表现及良恶性鉴别诊断的认识。
1 资料与方法 1.1 一般资料搜集2012年1月至2017年3月暨南大学附属珠海医院诊治的31例睾丸肿瘤及肿瘤样病变患者资料,年龄3~83岁,平均(40.7±16.9)岁。病程11 d~4年。临床均表现为阴囊肿大,触及肿块,其中19例位于右侧,11例位于左侧,1例累及双侧阴囊,肿块伴或不伴疼痛、红肿。31例中,2例伴隐睾,2例有外伤史。
1.2 仪器与方法术前行CT和(或)MRI检查,其中21例行MRI平扫及增强扫描,9例行CT平扫及增强扫描,1例同时行CT、MRI平扫及增强扫描。
1.2.1 MRI检查采用GE Discovery 750W 3.0 T MRI仪,体部8通道相控阵列线圈。患者取仰卧位。采集轴位、冠状位和矢状位像。扫描序列及参数:①SE T1WI TR 400~500 ms,TE 12~20 ms;②SE T2WI TR 3 000~5 500 ms,TE 100~130 ms;③T2WI抑脂序列,参数同SE T2WI;④DWI序列b值为700 s/mm2。层厚4 mm,无间距扫描,依照病灶大小调整矩阵及FOV。增强扫描注射对比剂Gd-DTPA,剂量0.2 mmol/kg体质量,流率3.0 mL/s。
1.2.2 CT检查采用Siemens Somatom Definition Flash炫速双源CT机及Siemens Somatom Sensation 64排CT。扫描参数:120 kV,83~254 mA,层厚、层距均为3.0 mm,螺距1.0,窗宽350 HU,窗位35 HU,矩阵512×512。增强扫描采用高压注射器,经前臂静脉团注碘海醇(剂量0.3 mL/kg体质量),流率3.0 mL/s,注射对比剂后动脉期延迟30 s,静脉期延迟75 s。
1.3 图像分析由2名放射科多年资医师采用盲法共同分析术前CT和MRI资料。重点观察病灶以下表现:①形态,如浅分叶、多结节;②密度/信号,如混杂、T2WI低信号;③强化特征,如周边强化、间隔强化、延迟强化,是否有增粗供血动脉。以病理结果作为标准,对病变进行定性诊断并分组。
1.4 统计学方法采用SPSS 13.0统计软件。计数资料用例表示,计量资料以x±s表示。良恶性病变影像学特征比较采用Fisher检验,以P < 0.05为差异有统计学意义。
2 结果 2.1 病理结果31例中,恶性病变占58.06%(18/31),包括精原细胞瘤9例(其中1例为腹内型隐睾继发精原细胞瘤),胚胎性癌3例(其中1例伴软骨分化及大片出血坏死),恶性混合性生殖细胞瘤2例(其中1例主要成分为胚胎性癌,少许成分为绒毛膜上皮癌及精原细胞瘤,1例为胚胎性癌及精原细胞瘤),弥漫大B细胞淋巴瘤2例,高分化脂肪肉瘤1例,间质细胞瘤1例。良性病变占41.94%(13/31),包括腺样腺瘤2例,表皮样囊肿2例,畸胎瘤1例,平滑肌瘤1例,血肿1例,炎性肿块6例(其中2例结核性,2例细菌性伴化脓性炎,2例炎性假瘤)。
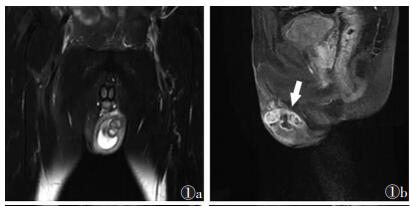
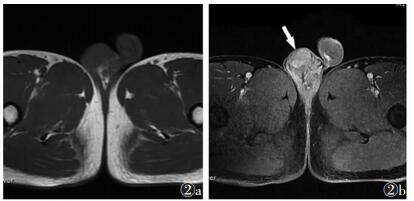
2.2 CT和MRI表现13例良性病变中,2例病变呈多结节状,其中炎性肿块1例,平滑肌瘤1例;1例畸胎瘤信号混杂;2例T2WI低信号,其中表皮样囊肿、血肿各1例;8例见周边强化(4例呈单环状周边强化,4例呈多环状周边强化)(图 1),1例呈间隔强化,4例呈延迟强化(图 2);2例见增粗供血动脉。
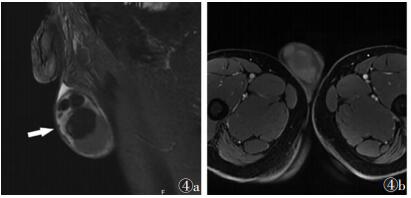
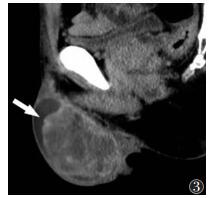
18例恶性病变中,7例呈浅分叶,其中1例间质细胞瘤,1例恶性混合性生殖细胞瘤(图 3),5例精原细胞瘤;6例呈多结节状,其中精原细胞瘤5例,弥漫大B细胞淋巴瘤1例(图 4);8例病变信号/密度混杂(图 3,5),其中弥漫大B细胞淋巴瘤、高分化脂肪肉瘤各1例,恶性混合性生殖细胞瘤、胚胎性癌、精原细胞瘤各2例;10例病变T2WI呈低信号(图 4),其中弥漫大B淋巴细胞瘤、高分化脂肪肉瘤、胚胎性癌、恶性混合性生殖细胞瘤各1例,精原细胞瘤6例;2例见周边强化;8例呈间隔强化(图 6,7);8例见增粗供血动脉。
 |
| 图 3 男,43岁,右侧睾丸恶性混合性生殖细胞瘤,CT增强扫描矢状位示病灶密度混杂,边缘可见浅分叶,内见间隔状强化(箭头) |
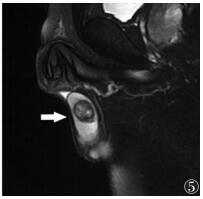 |
| 图 5 男,30岁,右侧睾丸胚胎性癌,T2WI示病灶信号混杂(箭头) |
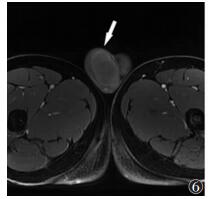 |
| 图 6 男,39岁,右侧睾丸精原细胞瘤,MRI增强扫描示病灶信号相对均匀,内可见间隔强化,部分边缘见浅分叶(箭头) |
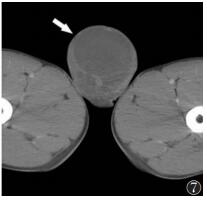 |
| 图 7 男,21岁,右侧睾丸胚胎性癌,CT增强扫描示病灶密度不均,内见间隔强化(箭头) |
良恶性病变的浅分叶、信号/密度混杂、T2WI低信号、周边强化、间隔强化、延迟强化征象出现率差异均有统计学意义(P=0.025、0.045、0.032、0.006、0.045、0.023);多结节、增粗动脉差异均无统计学意义(P=0.412、0.129)。
3 讨论睾丸肿瘤及肿瘤样病变发病率低,但其病理类型繁多,良恶性鉴别存在困难[1-2]。睾丸恶性病变提倡早期行根治切除术,但一些良性肿瘤及肿瘤样病变主张肿瘤剜除术或内科治疗,可避免部分不必要的睾丸切除。本文通过分析睾丸肿瘤及肿瘤样病变的CT、MRI表现,以提高睾丸良恶性病变的鉴别诊断水平,为临床治疗方法的选择提供影像学依据。
3.1 不同病理类型睾丸肿瘤及肿瘤样病变的CT、MRI征象 3.1.1 生殖细胞肿瘤睾丸生殖细胞肿瘤占睾丸肿瘤的95%,其中以精原细胞瘤为主,占总生殖细胞瘤的35%~50%[4-5]。本研究中生殖细胞肿瘤占48.39%(15/31):①精原细胞瘤,表现为实性、分叶状结节肿块,CT平扫呈较均匀等、稍高密度;MRI呈等短、等长T1及等长T2信号,T2WI内部见低信号纤维血管间隔,纤维分隔强化是精原细胞瘤的特征表现[2, 4]。本组1例精原细胞瘤因大面积坏死而成囊性,与文献报道不一致。②胚胎性癌,来源于滋养层、内胚层、中胚层等原始多能胚胎性结构组织,属于高度恶性肿瘤,故多表现为混杂密度/信号,肿块内多发生坏死而出现间隔强化[2, 6]。本组3例胚胎性癌均表现为混杂密度/信号,其中1例伴软骨分化,CT呈斑点状钙化影;增强扫描2例呈间隔状强化与文献一致,另外1例呈环状强化可能与肿瘤恶性程度高、坏死较彻底有关。③睾丸畸胎瘤,影像学多表现为混杂密度/信号肿块,CT可见特征性脂肪及钙化成分,T1WI、T2WI分别呈以低、高信号为主的混杂信号,瘤体周围可见T2WI完整低信号环,少部分瘤体内见T2WI低信号间隔影[4, 6]。④混合性生殖细胞肿瘤,由2种或2种以上生殖细胞肿瘤混合组成,可出现多种生殖细胞肿瘤的影像学特点,常伴坏死、囊变、出血、钙化、脂肪等成分,故CT或MRI表现密度/信号混杂,增强扫描肿块实性成分强化明显[4, 7]。本组2例混合性生殖细胞肿瘤影像表现与文献一致。
3.1.2 非生殖细胞肿瘤睾丸非生殖细胞肿瘤主要来源于性索间质、睾丸网及造血组织[2, 5-6]。本研究中非生殖细胞肿瘤占22.58%(7/31):①间质细胞瘤1例,表现为T2WI略低信号为主,中心见索条状稍高信号,增强扫描显著强化,可能与肿瘤内含毛细血管、血窦、黏液样基质及纤维组织等成分有关,与文献[8]报道相符。②睾丸淋巴瘤,T1WI呈均匀等、略低或略高信号,T2WI稍低信号,增强扫描呈轻中度强化[2, 9]。本组2例均为弥漫大B细胞淋巴瘤,其中1例T2WI呈多结节状稍低/低信号,与文献不完全一致,推测可能与肿瘤细胞排列紧密及周围侵犯有关。③腺瘤样瘤2例,均表现为小结节状等T1、稍长T2信号,增强扫描呈周边环形强化。Patel等[10]报道1例腺瘤样瘤MRI呈周边强化,与本组表现相似,推测与某种程度上的睾丸屏障破坏有关。④睾丸平滑肌瘤临床罕见,WHO将睾丸平滑肌瘤归为其他非特异性间质肿瘤,相关CT、MRI表现文献报道不多[11]。本组1例MRI平扫表现为多结节状的均质等T1、稍低T2信号(与肌肉信号对比),增强扫描呈多环状强化。⑤脂肪肉瘤,发生于泌尿生殖系统罕见,多为个案报道且不足200例,原发性睾丸脂肪肉瘤仅有数例报道[12]。本组1例高分化脂肪肉瘤表现为瘤体较大的不均质肿块,内含脂肪密度/信号影,增强扫描不均匀强化。
3.1.3 肿瘤样病变睾丸肿瘤样病变种类多样,易误诊为恶性病变。本研究中肿瘤样病变占29.03%(9/31),包括感染性病变(结核性、细菌性),血肿,表皮样囊肿,炎性假瘤等:①文献[13-14]报道睾丸结核CT表现为边界不清、大小不等的多发低等密度灶,增强扫描可无强化或呈环状或多环状周边强化。本组2例睾丸结核MRI表现为不均质的等及略长T1、略短及稍长T2信号,增强扫描均呈多环状周边强化,可能与结核侵袭力强,病变干酪样坏死伴部分液化、结核冷脓肿形成有关。②睾丸血肿多表现为T1WI、T2WI信号混杂,增强扫描无强化,结合外伤史诊断不难。③睾丸表皮样囊肿罕见,来源仍存争议,“洋葱皮征”为其较特征性影像表现。本组2例睾丸表皮样囊肿与文献[15]报道相符。④睾丸炎性假瘤是以纤维结缔组织增生伴大量慢性炎性细胞浸润形成的局灶性病变,个案报道以超声表现为主,其CT和MRI表现尚不详尽[16]。本组2例炎性假瘤,其中1例CT表现为圆形等密度,边界略模糊,增强扫描呈轻度强化;1例MRI表现为结节状等T1、稍长T2信号,增强扫描呈延迟强化,对本病的总结仍需进一步增加样本量。
3.2 睾丸良恶性病变的影像学鉴别本研究显示,在睾丸良恶性病变鉴别中,形态浅分叶、密度/信号混杂、T2WI低信号、间隔强化等征象出现率差异均有统计学意义(均P < 0.05),提示为恶性病变;周边强化、延迟强化征象出现率差异均有统计学意义(均P < 0.05),提示为良性病变。睾丸良恶性病变生物学特征是CT、MRI表现差异的基础[4, 6, 9, 15]。①浅分叶,病理基础是恶性肿瘤细胞排列致密、生长迅速、趋于相互融合;密度/信号混杂与病变成分复杂,如出血、坏死、囊变、液化等有关,均与恶性程度相关。②T2WI低信号,本组中恶性病变T2WI低信号出现率55.56%(10/18),良性病变出血率15.38%(2/13),与恶性病变细胞排列紧密、含水相对较少有关[4, 7]。③间隔状强化是由于肿块内部发生坏死囊变及肿块内间质含微细小血管所致[4, 6],本组恶性病变间隔状强化出现率44.44%(8/18),良性病变出现率7.69%(1/13),差异明显。④周边强化、延迟强化在良性病变中出现率分别为61.54%(8/13)、30.77%(4/13),恶性病变分别为11.11%(2/18)、0(0/18),推测可能与良性病变中炎性细胞浸润和纤维组织增生,增强扫描后对比剂廓清速度较正常睾丸缓慢有关[16]。⑤多结节、周围增粗供血动脉征象差异均无统计学意义(均P>0.05),尚不能作为睾丸良恶性病变鉴别依据。
3.3 易误诊病变本研究中几类病变表现相近,极易误诊:①睾丸淋巴瘤与平滑肌瘤,1例淋巴瘤T2WI呈多结节状稍低/低信号,与睾丸平滑肌瘤表现相同,推测可能与肿瘤细胞排列紧密及周围侵犯有关,增强扫描前者均匀强化,后者不均匀强化有助鉴别;②结核与平滑肌瘤,两者均可见T2WI低信号,呈延迟及多环状周边强化,前者平扫信号较后者相对不均,可见多个小环形囊壁影,增强扫描明显强化;③血肿与畸胎瘤,均表现为混杂信号,增强扫描无强化,多序列结合分辨脂肪与出血成分是鉴别要点;④恶性混合性生殖细胞瘤与表皮样囊肿,均表现为混杂信号、密度,见“洋葱皮样”改变,增强扫描前者见强化,后者无强化,结合实验室检查有助于两者鉴别。
综上所述,睾丸肿瘤及肿瘤样病变的CT、MRI表现有一定特征,多种影像学方法联合应用结合临床资料综合分析,有助于良恶性病变的鉴别诊断,最终确诊仍依靠病理检查。
| [1] |
Mohrs OK, Thoms H, Egner T, et al. MRI of patients with susp ected scrotal or testicular lesions:diagnostic value in daily prac tice[J]. AJR Am J Roentgenol, 2012, 199: 609-615. DOI:10.2214/AJR.11.7349 |
| [2] |
陈明旺, 江新青, 郭永梅, 等. 睾丸肿瘤的影像表现与肿瘤标记物及病理对照分析[J]. 实用放射学杂志, 2013, 29(12): 1979-1991. |
| [3] |
Manganaro L, Saldari M, Pozza C, et al. Dynamic contrast-enhan ced and diffusion-weighted MR imaging in the characterisation of small, non-palpable solid testicular tumours[J]. Eur Radiol, 2018, 28: 554-564. DOI:10.1007/s00330-017-5013-7 |
| [4] |
李子园, 管民, 史立刚, 等. 睾丸精原细胞瘤与非精原生殖细胞瘤的影像表现[J]. 中华放射学杂志, 2015, 49(6): 445-448. DOI:10.3760/cma.j.issn.1005-1201.2015.06.011 |
| [5] |
石义志, 吕国士, 赖丙林, 等. 睾丸精原细胞瘤的MSCT及MRI表现[J]. 中国中西医结合影像学杂志, 2016, 14(6): 716-718. DOI:10.3969/j.issn.1672-0512.2016.06.034 |
| [6] |
刘强, 王良, 李亮, 等. 睾丸副睾肿块的CT和MRI表现[J]. 医学影像学杂志, 2015, 25(11): 1995-2007. |
| [7] |
陈红, 金木兰, 谢燕, 等. 睾丸混合性生殖细胞肿瘤临床病理观察[J]. 诊断病理学杂志, 2013, 20(10): 607-610. DOI:10.3969/j.issn.1007-8096.2013.10.05 |
| [8] |
龙德云, 谭细凤, 张艳. 睾丸间质细胞瘤的CT/MRI表现及文献复习[J]. 中国临床医学影像杂志, 2014, 25(2): 136-138. |
| [9] |
杜二珠, 王刚, 王豫平, 等. 睾丸恶性肿块的影像学表现(附24例报告并文献复习)[J]. 中国CT和MRI杂志, 2014, 12(3): 93-96. DOI:10.3969/j.issn.1672-5131.2014.03.27 |
| [10] |
Patel MD, Silva AC. MRI of an adenomatoid tumor of the tun ica albuginea[J]. AJR Am J Roentgenol, 2004, 182: 415-417. DOI:10.2214/ajr.182.2.1820415 |
| [11] |
李立民, 孙二琳, 顾兴洲, 等. 睾丸平滑肌瘤2例报告并文献复习[J]. 临床泌尿外科杂志, 2015, 30(6): 556-558. |
| [12] |
Li Z, Zhou L, Zhao L, et al. Giant paratesticular liposarcoma:A case report and review of the literature[J]. Mol Clin Oncol, 2018, 8: 617-622. |
| [13] |
侯民羊, 苟杰. 睾丸结核CT诊断[J]. 中国医学影像学杂志, 2010, 18(4): 381-383. DOI:10.3969/j.issn.1005-5185.2010.04.016 |
| [14] |
朱继兰, 孙继泽, 关美玉. 睾丸结核的CT诊断价值[J]. 中国中西医结合影像学杂志, 2005, 3(3): 211-212. DOI:10.3969/j.issn.1672-0512.2005.03.019 |
| [15] |
Cho JH, Chang JC, Park BH, et al. Sonographic and MR imag ing findings of testicular epidermoid cysts[J]. AJR Am J Roe ntgenol, 2002, 178: 743-748. DOI:10.2214/ajr.178.3.1780743 |
| [16] |
Navai N, Yap RL, Gupta R, et al. Inflammatory pseudotumor of the testis:A novel presentation of acute retroviral syndrome[J]. Int J Urol, 2005, 12: 424-426. DOI:10.1111/iju.2005.12.issue-4 |
 2019, Vol. 17
2019, Vol. 17