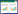文章信息
- 付淼, 张铭蕙, 李思浓, 桑亮
- FU Miao, ZHANG Minghui, LI Sinong, SANG Liang
- 甲状腺内胸腺癌合并甲状腺微小乳头状癌1例报道
- Intrathyroid thymic carcinoma with papillary thyroid microcarcinoma: a case report
- 中国医科大学学报, 2025, 54(7): 667-669
- Journal of China Medical University, 2025, 54(7): 667-669
-
文章历史
- 收稿日期:2024-01-15
- 网络出版时间:2025-07-07 10:10:44
甲状腺内胸腺癌(intrathyroid thymic carcinoma,ITC),也称甲状腺显示胸腺样分化癌,是一种罕见的甲状腺恶性肿瘤,合并甲状腺乳头状癌的病例更鲜有报道。本文对1例就诊于我院的ITC合并甲状腺微小乳头状癌(papillary thyroid microcarcinoma,PTMC)患者的临床资料进行分析和讨论,以期提高医师对于ITC合并PTMC的认识和重视。
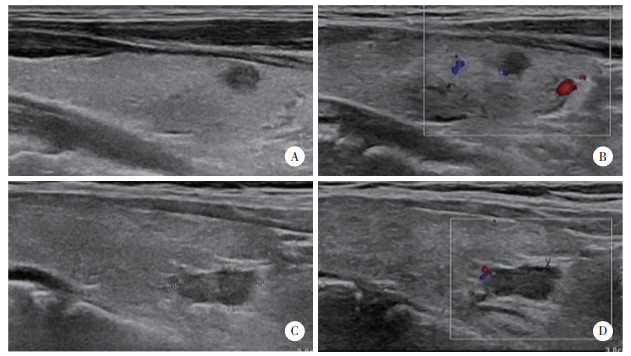
1 临床资料患者,男,40岁,2018年以体检发现甲状腺肿物2年为主诉入院,无疼痛,无声嘶,无饮水呛咳及吞咽困难。专科检查:颈前偏右侧可触及直径约1 cm质韧结节,无压痛,可随吞咽上下活动,颈部未触及明确肿大淋巴结。辅助检查:超声提示甲状腺左叶下极前缘见结节(图 1A),大小约0.61 cm×0.59 cm,呈低回声,纵横比略 > 1,边缘见彩色血流(图 1B)。甲状腺右叶下极后缘见低回声结节(图 1C),大小约1.17 cm×0.69 cm,形态欠规则,其内见点状强回声,边缘见点条状彩色血流(图 1D)。化验结果提示,血清游离三碘甲腺原氨酸(free triiodothyronine,FT3)、游离四碘甲腺原氨酸(free tetraiodothyronine,FT4)、促甲状腺激素(thyroid stimulating hormone,TSH)、抗甲状腺过氧化物酶抗体(anti-thyroid peroxidase antibody,TPOAb)、抗甲状腺球蛋白抗体(anti-thyroglobulin antibody,TGAb)均在正常范围内。入院后完善各项检查提示无手术禁忌证,甲状腺结节细针穿刺结果提示左叶结节可疑甲状腺乳头状癌,右叶结节可见淋巴细胞,遂行全甲状腺切除+双侧颈部淋巴结清扫术。术后病理(图 2)结果显示,甲状腺左叶结节为微小乳头状癌,甲状腺右叶结节结合免疫组织化学检测结果,符合显示胸腺样分化癌;左颈Ⅵ区淋巴结(1/3):淋巴结转移癌(乳头状癌)。甲状腺右叶结节免疫组织化学检测结果:CK19(+)、甲状腺转录因子(thyroid transcription factor,TTF-1)(-)、Tg(-)、Calcitonin(-)、Synaptophysin(-)、癌胚抗原(carcinoembryonic antigen,CEA)(局部+)、Ki-67(约8%+)、CD5(+)、P63(部分+)、BRAFV600E(野生型)、CD56(-)、R6:TTF-1(-)。患者术后口服优甲乐替代治疗(初始剂量为75 μg/d,后逐渐调整至25 μg/d),定期复查甲状腺超声、血清甲状腺球蛋白及促甲状腺激素水平,随访至今未见复发及远处转移。本研究经中国医科大学附属第一医院医学科学研究伦理委员会审批通过。
|
| A,甲状腺左叶下极前缘低回声结节;B,甲状腺左叶结节边缘可见点状血流;C,甲状腺右叶低回声结节,形态不规则;D,甲状腺右叶结节边缘可见点条状血流. 图 1 甲状腺超声结果 |
|
| A,局部异形细胞呈乳头状,细胞核呈毛玻璃样,核沟可见,异型性可见,伴甲状腺滤泡数目增多、大小不等,纤维组织增生;B,异型细胞呈团片状、条索状密集排列,细胞核深染,异型性可见. 图 2 病理检查结果×200 |
2 讨论
ITC约占甲状腺肿瘤的0.08%~0.15% [1],呈胸腺上皮样分化,1985年由MIYAUCHI等[2]首次报道,最初将其命名为甲状腺内上皮性胸腺瘤,1991年CHAN等[3]将这类肿瘤命名为甲状腺显示胸腺样分化癌。2022年第5版《WHO甲状腺肿瘤分类概述》将甲状腺内胸腺瘤、ITC和甲状腺伴胸腺样分化的梭形细胞肿瘤统称为甲状腺内胸腺肿瘤[4]。ITC是甲状腺的低度恶性肿瘤,多发于中老年,女性多于男性,大多长期生存率较高[5]。ITC常发生于甲状腺内的异位胸腺组织或鳃囊相关组织,也可发生于甲状腺外软组织,其病因与胚胎时期胸腺的迁移有关,应与其他甲状腺内胸腺或鳃囊相关肿瘤相区分[6]。
ITC患者可无明显临床症状,大多以发现颈部包块,声音嘶哑或邻近器官、组织压迫症状就诊。病灶多位于甲状腺单侧下极,部分向胸骨后方生长。本例患者结节位于右叶下极,与文献[7]报道一致。ITC超声声像图表现缺乏特异性,多为低回声结节,边界不清晰,形态不规则,呈分叶状,可累及被膜或伴有周围组织侵犯,结节内可见点状强回声或线样高回声,彩色多普勒血流成像显示结节内或边缘可见少量血流信号[7],ITC与PTMC仅凭超声图像鉴别困难,穿刺活检更为可靠,明确诊断仍需进一步结合免疫组织化学检测。CT检查结果多提示为软组织密度影,轻度不均匀强化。
既往研究[8]表明,甲状腺未分化癌伴发高分化癌的概率高,其中甲状腺乳头状癌是最常见的类型。本病例为ITC合并PTMC的罕见情况。单纯PTMC大多恶性程度低,生物学行为呈惰性,即使出现淋巴结转移预后也极好。而ITC虽为低度恶性,但易造成周围邻近组织侵犯,呈推挤膨胀式生长,可发生淋巴结转移,周围组织侵犯和淋巴结转移是影响预后的重要因素[9]。此外,患者确诊ITC后很快出现远处转移并死亡,合并甲状腺乳头状癌时更需引起临床高度重视[10]。本例患者病理提示ITC未出现淋巴结转移,而合并的PTMC出现淋巴结转移,说明乳头状癌的淋巴结转移可能早于ITC出现。ITC首选手术治疗,术后可配合放疗,化疗无效,如果合并乳头状癌应首选甲状腺全切+淋巴结清扫。尚无研究表明ITC合并PTMC患者比这两种肿瘤单独发生预后差。
| [1] |
KAKUDO K, BAI YH, OZAKI T, et al. Intrathyroid epithelial thymoma (ITET) and carcinoma showing thymus-like differentiation (CASTLE): cd5-positive neoplasms mimicking squamous cell carcinoma of the thyroid[J]. Histol Histopathol, 2013, 28(5): 543-556. DOI:10.14670/HH-28.543 |
| [2] |
MIYAUCHI A, KUMA K, MATSUZUKA F, et al. Intrathyroidal epithelial thymoma: an entity distinct from squamous cell carcinoma of the thyroid[J]. World J Surg, 1985, 9(1): 128-135. DOI:10.1007/BF01656263 |
| [3] |
CHAN JKC, ROSAL J. Tumors of the neck showing thymic or related branchial pouch differentiation: a unifying concept[J]. Hum Pathol, 1991, 22(4): 349-367. DOI:10.1016/0046-8177(91)90083-2 |
| [4] |
BALOCH ZW, ASA SL, BARLETTA JA, et al. Overview of the 2022 WHO classification of thyroid neoplasms[J]. Endocr Pathol, 2022, 33(1): 27-63. DOI:10.1007/s12022-022-09707-3 |
| [5] |
ITO Y, MIYAUCHI A, NAKAMURA Y, et al. Clinicopathologic significance of intrathyroidal epithelial thymoma/carcinoma showing thymus-like differentiation: a collaborative study with member institutes of the Japanese society of thyroid surgery[J]. Am J Clin Pathol, 2007, 127(2): 230-236. DOI:10.1309/1287-1q0v-m175-07l2 |
| [6] |
解娜, 黄幼生, 薛逢贵, 等. 甲状腺内胸腺或鰓囊相关肿瘤临床病理观察[J]. 海南医学, 2014, 25(2): 277-280. DOI:10.3969/j.issn.1003-6350.2014.02.0107 |
| [7] |
冯一星, 张晟. 甲状腺内胸腺癌声像图特征及临床病理特点分析[J]. 中华超声影像学杂志, 2019, 28(3): 241-245. DOI:10.3760/cma.j.issn.1004‐4477.2019.03.010 |
| [8] |
HUNT JL, TOMETSKO M, LIVOLSI VA, et al. Molecular evidence of anaplastic transformation in coexisting well-differentiated and anaplastic carcinomas of the thyroid[J]. Am J Surg Pathol, 2003, 27(12): 1559-1564. DOI:10.1097/00000478-200312000-00009 |
| [9] |
GAO R, JIA X, JI T, et al. Management and prognostic factors for thyroid carcinoma showing Thymus-like elements (CASTLE): a case series study[J]. Front Oncol, 2018, 8: 477. DOI:10.3389/fonc.2018.00477 |
| [10] |
张建伟, 王军, 满国栋, 等. 甲状腺显示胸腺样分化癌影像及临床特点分析[J]. 中国医学文摘(耳鼻咽喉科学), 2017, 32(5): 229-232. DOI:10.19617/j.issn1001-1307.2017.05.229 |
 2025, Vol. 54
2025, Vol. 54