文章信息
- 路洋, 王家伟, 廖淳杰, 康小雨, 陆柳玉, 覃晓彤, 王勇豪, 龚拯
- LU Yang, WANG Jiawei, LIAO Chunjie, KANG Xiaoyu, LU Liuyu, QIN Xiaotong, WANG Yonghao, GONG Zheng
- 罗哌卡因或复合不同佐剂的多点胸椎旁神经阻滞对电视胸腔镜手术患者术后镇痛的影响
- Effect of multilevel thoracic paravertebral block with ropivacaine alone or with adjuvants on postoperative analgesia in patients undergoing video-assisted thoracoscopic surgery
- 中国医科大学学报, 2025, 54(12): 1120-1126
- Journal of China Medical University, 2025, 54(12): 1120-1126
-
文章历史
- 收稿日期:2025-03-07
- 网络出版时间:2025-12-15 11:30:29
2. 广西壮族自治区人民医院麻醉科,南宁 530021
2. Department of Anesthesiology, People's Hospital of Guangxi Zhuang Autonomous Region, Nanning 530021, China
电视胸腔镜手术(video-assisted thoracoscopic surgery,VATS)微创性显著[1],但术后疼痛控制不佳易延缓康复 [2],甚至转为慢性疼痛 [3]。超声引导胸椎旁神经阻滞(thoracic paravertebral block,TPVB)因其解剖优势,已成为胸部手术镇痛的重要方式[4],其效果与硬膜外麻醉相当 [5],并发症更少,符合加速康复外科(enhanced recovery after surgery,ERAS)理念。研究表明,TPVB镇痛效果较好,失败率及并发症发生率较低[6],应用于胸科全身麻醉(简称全麻)手术可有效减少阿片类药物用量和术后疼痛,促进术后康复[7-10]。多点注射技术较传统单点法能进一步降低神经阻滞失败风险[11],提高麻醉起效速度[12]及镇痛强度,延长镇痛持续时间 [12-13],为术后镇痛提供更可靠保障。
罗哌卡因镇痛效果强且神经毒性低,广泛用于神经阻滞[14],但其作用时间有限。联用佐剂可降低罗哌卡因浓度并延长镇痛时间[15],右美托咪定与地塞米松是常用的有效选择[16-17]。本研究拟探讨罗哌卡因单独应用或复合上述佐剂用于多点TPVB对VATS患者术后镇痛效果的影响,以优化术中、术后镇痛方案。
1 材料与方法 1.1 临床资料选择2023年1月至2024年1月期间于广西壮族自治区人民医院择期行VATS的患者。用随机数字表法将患者分为C组(全麻)、T1组(全麻+罗哌卡因多点TPVB组)、T2组(全麻+罗哌卡因、右美托咪定佐剂多点TPVB)和T3组(全麻+罗哌卡因、地塞米松佐剂多点TPVB)。T1、T2、T3组患者在全麻后于术侧行超声引导下多点TPVB(T4~T8),由同一位经验丰富的麻醉医师操作。参与术前访视的麻醉医师、麻醉实施者、手术医师、患者和家属均不知晓患者分组情况。纳入标准:ASAⅡ~Ⅲ级;年龄18~65岁;体重指数(body mass index,BMI)18.5~28.0 kg/m2;术前生命体征平稳且神志清醒;无药物滥用、过敏史或沟通障碍。排除标准:中转开胸手术;严重心律失常;重要脏器功能不全;凝血功能障碍;穿刺点感染;双侧手术,长期阿片类药物治疗。排除标准:死亡;术中失血量 > 1 000 mL;不配合;失访。本研究经广西壮族自治区人民医院医学伦理委员会批准(KY-ZC-2023-116),并注册临床试验(ChiCTR2300076581),所有患者签署知情同意书。共纳入患者120例,C组手术大出血1例,T3组失访2例,最终纳入分析患者117例。
1.2 麻醉方法术前1 d完成访视。术前禁食固体食物6 h,禁饮2 h。患者入手术室后平卧,监测生命体征,开放静脉通路,行三方核查与Allen试验,桡动脉穿刺置管监测有创血压。
麻醉诱导:静脉注射咪达唑仑0.04 mg/kg(生产批号H19990027,江苏恩华药业股份有限公司)、舒芬太尼0.3~0.6 μg/kg(生产批号H20054171,宜昌人福药业有限责任公司)、依托咪酯0.3 mg/kg(生产批号H20020511,江苏恩华药业股份有限公司)、罗库溴铵0.6~0.9 mg/kg(生产批号H20183109,广东嘉博制药有限公司)。待患者意识消失、肌松满意后,置入双腔支气管导管(豫械注准20202081235,河南驼人医疗器械集团有限公司),听诊联合纤维支气管镜确认对位。呼吸参数设定:潮气量(tidal volume,TV)6~8 mL/kg,通气肺呼气终末正压(positive end-expiratory pressure,PEEP)5 cmH2O,依据呼气末二氧化碳分压(pressure of end-tidal carbon dioxide,PETCO2)35~45 mmHg调整呼吸频率。
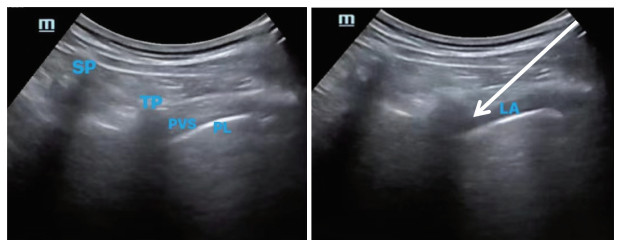
神经阻滞:患者全麻后取侧卧位。由不知分组情况的麻醉医师在超声(SonoSite便携式彩色超声诊断系统,M-Turbo,苏州富士胶片映像机器有限公司)引导下实施T4~T8胸椎旁阻滞。穿刺区消毒铺巾后,自第12肋向头侧移动探头定位横突间隙,识别横突、胸膜及肋横突韧带,于胸膜浅层、横突外侧可见三角形低回声区,即胸椎旁间隙。把探头向尾侧平移,直至横突声像消失即至横突间隙平面,该水平胸椎旁间隙较显著,依次行T4~T8间椎旁神经阻滞,每间隙注射8 mL药液。T1组给予0.4%盐酸罗哌卡因(40 mL),T2组给予0.3 μg/kg右美托咪定+0.4%盐酸罗哌卡因(40 mL),T3组给予8 mg地塞米松+0.4%盐酸罗哌卡因(40 mL)。注药后超声下观察药液扩散及胸膜下压确认阻滞效果,超声下图像见图 1。
|
| SP, spinous process; TP, transverse process; PVS, paravertebral space; PL, pleura; LA, local anesthetic. The arrow shows the route of needle insertion. 图 1 椎旁间隙超声下图像 Fig.1 Ultrasound image of the paravertebral space |
麻醉维持:采用静脉输注丙泊酚4~12 mg/(kg·h)(生产批号HJ20150655,北京费森尤斯卡比股份有限公司)、瑞芬太尼0.1~0.2 μg/(kg·min)(生产批号H20030197,宜昌人福药业有限责任公司)和顺阿曲库铵0.1 mg/(kg·h)微泵输注(生产批号H20060869,江苏恒瑞医药股份有限公司),联合吸入1%~2%七氟烷(生产批号H20213735,上海恒瑞医药有限公司),维持脑电双频指数(bispectral index,BIS)值于40~60。术毕将患者送麻醉后恢复室(postanesthesia care unit,PACU)复苏,并连接静脉自控镇痛泵进行患者自控静脉镇痛(patient controlled intravenous analgesia,PCIA)。
术后镇痛:4组均采用统一PCIA配方至术后48 h,配方包括舒芬太尼2 μg/kg(生产批号H20054171,宜昌人福药业有限责任公司)+盐酸纳布啡注射液0.6 mg/kg(生产批号H20213459,扬子江药业集团江苏紫龙药业有限公司)+盐酸托烷司琼10 mg(生产批号H20052664,杭州民生药业股份有限公司)+0.9%氯化钠溶液至200 mL,背景输注4 mL/h,单次剂量4 mL,锁定时间15 min。
术后病房镇痛管理:硫酸罗通定注射液60 mg(生产批号H44021994,广东新峰药业股份有限公司)静脉注射,3次/d。若视觉模拟评分法(Visual Analogue Scale,VAS)评分≥4分或患者要求追加镇痛,则追加氟比洛芬酯50 mg(生产批号H20041508,北京泰德制药股份有限公司)静脉注射(≤4次/d,总量≤200 mg/d)。
1.3 观察指标 1.3.1 主要观察指标记录4组患者术后1 d(postoperative day 1,POD1)、2 d(POD2)、3 d(POD3)静息及活动时VAS评分、舒适度评分法(Bruggrmann Comfort Scale,BCS)评分,以及术后3、6、12、24、48 h的PCIA累计按压次数和追加镇痛例数。
1.3.2 次要观察指标记录患者一般情况(性别、ASA分级、年龄、BMI、手术时间、术侧、手术类型),术中舒芬太尼、瑞芬太尼的用量,PACU需要追加镇痛的患者例数,首次下床活动时间,术后住院时长。
1.4 疗效判断采用VAS、BCS评分评估患者疼痛和舒适度。VAS评分:0分,无痛;1~3分,轻度疼痛;4~6分,中度疼痛;7~10分,重度疼痛。BCS评分:0分,静息痛;1分,咳嗽/深呼吸痛;2分,咳嗽/深呼吸微痛;3分,深呼吸无痛;4分,全程无痛。
1.5 统计学分析采用PASS 2021软件进行样本量计算,根据预试验得到的POD1静息VAS结果,设α=0.05,1-β=0.9,计算每组样本量27例,考虑10%的失访率,最终本研究拟纳入患者120例,每组30例。
采用SPSS 27.0统计软件进行数据处理。正态分布计量资料以x±s表示,组间比较采用单因素方差分析;偏态分布计量资料以M(P25~P75)表示,组间比较采用Kruskal-Wallis H检验。计数资料用率(%)表示,组间比较采用χ2检验或Fisher确切概率法。多重检验通过Bonferroni校正法调整后得到的校正P < 0.05为差异有统计学意义。
2 结果 2.1 4组患者临床资料的比较4组患者临床资料比较,差异无统计学意义,具有可比性(P > 0.05)。见表 1。
| Group | n | Male/female | ASA classification(Ⅱ/Ⅲ) | Age(year) | BMI(kg/m2) | Operative time(min) | The surgical side(left / right) | Wedge resection/segmentectomy/lobectomy |
| C | 29 | 11/18 | 14/15 | 57.0(47.0-60.5) | 22.0±2.6 | 169.6±86.5 | 14/15 | 9/10/10 |
| T1 | 30 | 14/16 | 13/17 | 54.0(48.5-62.3) | 23.1±1.8 | 174.5±52.4 | 14/16 | 10/11/9 |
| T2 | 30 | 11/19 | 15/15 | 59.0(49.8-63.0) | 22.7±2.0 | 172.0±59.8 | 17/13 | 12/9/9 |
| T3 | 28 | 13/15 | 12/16 | 56.5(48.5-60.0) | 22.9±2.8 | 169.1±66.8 | 15/13 | 10/10/8 |
| F/H/χ2 | 1.04 | 0.45 | 0.92 | 1.39 | 0.16 | 0.77 | 29.69 | |
| P | 0.791 | 0.930 | 0.822 | 0.308 | 0.882 | 0.857 | 0.328 | |
| ASA,American Society of Anesthesiologists;BMI,body mass index. | ||||||||
2.2 术中阿片类药物用量以及PACU追加镇痛的患者例数比较
与C组相比,T2组术中舒芬太尼用量减少,其他3组PACU追加镇痛例数均减少(P < 0.05)。见表 2。
| Group | n | Sufentanil(μg) | Remifentanil(mg) | Number of patients requiring supplemental analgesia in PACU [n (%)] |
| C | 29 | 30.0(25.0-40.0) | 2.0(1.2-2.7) | 13(44.8) |
| T1 | 30 | 30.0(20.0-35.0) | 2.0(1.4-2.4) | 4(13.3)1) |
| T2 | 30 | 25.0(20.0-30.0)1) | 1.8(1.3-2.2) | 2(6.7)1) |
| T3 | 28 | 30.0(25.0-30.0) | 2.0(1.4-2.6) | 3(10.7)1) |
| H/χ2 | 9.87 | 0.13 | 17.50 | |
| P | 0.020 | 0.986 | < 0.001 | |
| 1)compared with group C,P < 0.05 after adjustment. | ||||
2.3 术后不同时间静息及活动VAS评分比较
与C组相比,T1、T2、T3组POD1静息VAS,T2、T3组POD1活动及POD3活动VAS评分,以及T2组POD2活动与POD3静息VAS评分均降低(均P < 0.05)。与T1组相比,T2组POD2活动及POD3静息VAS评分,以及T2、T3组POD3活动VAS评分降低(P < 0.05)。T2组POD2活动VAS评分低于T3组(P < 0.05)。见表 3。
| Group | n | VAS score at rest | VAS score on movement | BCS score | ||||||||
| POD1 | POD2 | POD3 | POD1 | POD2 | POD3 | POD1 | POD2 | POD3 | ||||
| C | 29 | 4.0(3.0-4.5) | 3.0(2.0-3.0) | 2.0(1.0-3.0) | 5.0(4.0-6.0) | 4.0(3.0-5.0) | 3.0(2.0-4.0) | 0.0(0.0-1.0) | 1.0(1.0-2.0) | 1.0(1.0-2.0) | ||
| T1 | 30 | 3.0(2.0-4.0)1) | 2.5(2.0-3.0) | 2.0(1.0-2.0) | 4.0(3.7-5.0) | 4.0(3.0-5.0) | 3.0(3.0-4.0) | 1.0(1.0-2.0)1) | 2.0(1.0-2.0) | 2.0(1.8-3.0) | ||
| T2 | 30 | 3.0(2.0-3.0)1) | 2.0(2.0-3.0) | 1.0(1.0-2.0)1),2) | 4.0(3.0-5.0)1) | 3.0(2.0-3.0)1),2),3) | 2.0(1.0-2.0)1),2) | 1.0(1.0-2.0)1) | 2.0(2.0-3.0)1),2) | 4.0(3.0-4.0)1),2) | ||
| T3 | 28 | 3.0(2.0-3.0)1) | 2.5(2.0-3.0) | 1.5(1.0-2.0) | 5.0(4.0-5.0)1) | 3.5(3.0-4.0) | 2.0(2.0-3.0)1),2) | 1.0(1.0-2.0)1) | 2.0(2.0-3.0)1),2) | 4.0(2.3-4.0)1),2) | ||
| H | 17.06 | 5.88 | 20.16 | 18.73 | 31.88 | 49.92 | 29.92 | 34.76 | 55.80 | |||
| P | 0.001 | 0.118 | < 0.001 | < 0.001 | < 0.001 | < 0.001 | < 0.001 | < 0.001 | < 0.001 | |||
| 1)compared with group C,P < 0.05 after adjustment;2)compared with group T1,P < 0.05 after adjustment;3)compared with group T3,P < 0.05 after adjustment. | ||||||||||||
2.4 术后不同时间BCS评分比较
与C组相比,T1、T2、T3组POD1的BCS评分以及T2、T3组POD2及POD3的BCS评分均升高(均P < 0.05);与T1组相比,T2、T3组POD2及POD3的BCS评分亦升高(P < 0.05)。见表 3。
2.5 术后不同时间PCIA累积按压次数和补救镇痛患者例数比较与C组比较,其他3组患者术后3、12和48 h PCIA累计按压次数更少,T2组患者术后6 h PCIA累计按压次数最少(P < 0.05)。见表 4。
| Group | n | Cumulative number of PCIA presses | Supplemental analgesia [n (%)] | ||||
| 3 h after surgery | 6 h after surgery | 12 h after surgery | 24 h after surgery | 48 h after surgery | |||
| C | 29 | 1.0(1.0-1.5) | 2.0(1.5-3.0) | 3.0(2.5-4.0) | 4.0(3.0-5.0) | 5.0(4.0-5.5) | 7.0(24.1) |
| T1 | 30 | 0.0(0.0-1.0)1) | 2.0(1.0-3.0) | 3.0(1.8-3.0)1) | 3.0(2.0-4.3) | 3.0(2.8-5.0)1) | 4.0(13.3) |
| T2 | 30 | 0.0(0.0-1.0)1) | 1.5(1.0-2.0)1) | 2.0(2.0-3.0)1) | 3.0(2.0-4.0) | 3.5(2.8-4.0)1) | 3.0(10.0) |
| T3 | 28 | 0.0(0.0-1.0)1) | 2.0(1.0-2.0) | 2.0(2.0-3.0)1) | 3.0(3.0-4.0) | 3.0(3.0-4.0)1) | 3.0(10.7) |
| H/χ2 | 24.84 | 10.13 | 14.00 | 5.21 | 13.74 | 2.70 | |
| P | < 0.001 | 0.018 | 0.003 | 0.157 | 0.003 | 0.389 | |
| 1)compared with group C,P < 0.05 after adjustment. | |||||||
2.6 术后不良反应比较
与C组相比,T2、T3组恶心呕吐及腹胀发生率降低(P < 0.05)。见表 5。
| Group | n | Nausea and vomiting | Abdominal distension |
| C | 29 | 16.0(55.2) | 13.0(44.8) |
| T1 | 30 | 10.0(33.3) | 8.0(26.7) |
| T2 | 30 | 5.0(16.7)1) | 4.0(13.3)1) |
| T3 | 28 | 3.0(10.7)1) | 2.0(7.1)1) |
| χ2 | 16.52 | 13.44 | |
| P | 0.001 | 0.004 | |
| 1)compared with group C,P < 0.05 after adjustment. | |||
3 讨论
尽管VATS具有微创特点,但术后疼痛发生率高,主要与肋间神经损伤、胸腔引流管刺激及全麻药物快速代谢有关,而镇痛不足易影响患者康复[18]。本研究基于ERAS理念[19],采用TPVB联合PCIA的多模式镇痛方案[20],旨在提升镇痛效果。使用0.4%罗哌卡因(安全有效浓度[21])行多点TPVB,以增强镇痛并减少阿片用量,同时联合右美托咪定或地塞米松佐剂并评估其增效作用[22-23]。结果显示,多点TPVB复合全麻较单纯全麻能显著改善术后镇痛效果,联合任一种佐剂均可进一步提升镇痛效能和舒适度,其中联合右美托咪定组POD2活动VAS评分优于联合地塞米松组。各组均未发生局部麻醉(以下简称局麻)药物中毒、血肿或感染,安全性良好。
局麻药在椎旁间隙扩散4~5节段,阻滞Aδ/C纤维痛觉传入,抑制交感传导,形成T3~T8区域“套袖式”肋间神经阻滞,并经硬膜外途径引发节段性脊髓镇痛,构成躯体-交感-脊髓三维镇痛网络,精准覆盖手术创伤区,且能保留膈肌功能。已有大量研究[24-26]支持多点阻滞跨术式的镇痛优势。本研究也发现,相较全麻组(C组),TPVB组(T1、T2、T3组)镇痛效果更佳:T2组术中舒芬太尼用量和PACU追加镇痛量更低;TPVB组POD1静息VAS评分、PCIA按压次数下降,且BCS评分升高,T2、T3组在多个时间点活动痛评分和舒适度更佳;T2、T3组恶心呕吐和腹胀发生率显著降低,与其他研究 [27]结果一致。
右美托咪定作为高选择性α2肾上腺素能受体激动剂,具有剂量依赖性镇静、抗焦虑和镇痛作用,无呼吸抑制,作为局麻佐剂可延长镇痛时长并减少不良反应 [28-30]。本研究显示,T2组(加右美托咪定)POD2静息/活动及POD3活动VAS评分低于T1组(单纯罗哌卡因),POD2、POD3 BCS评分更高,与同类胸腔镜手术研究[31-32]一致。使用0.3 μg/kg剂量未发生心动过缓、低血压或过度镇静。
地塞米松作为神经阻滞佐剂可延长镇痛时间并减少术后需求[33]。本研究中,T3组(加地塞米松)POD3活动VAS评分低于T1组,POD2、POD3 BCS评分更高,提示其具有镇痛及舒适度改善作用。T2、T3组不良反应总体低于C组,虽差异无统计学意义,但提示了佐剂的安全性优势,未来需扩大样本验证。不同于KATARIA等[34]在肩关节镜手术中地塞米松优于右美托咪定的结果,本研究中右美托咪定在活动痛控制方面表现更佳,可能源于术式与疼痛机制差异:肩关节镜以炎性痛为主,地塞米松抗炎作用突出;VATS术后疼痛以神经病理性疼痛为主,右美托咪定凭借高脂溶性易于胸椎旁蓄积,通过α2受体调节交感及痛觉传导,并在碱性环境中增强神经渗透,形成“抗神经敏化-调交感-保呼吸”的综合镇痛优势。
本研究为单中心小样本研究,未引入客观指标,全麻后操作未监测阻滞平面与时间,佐剂为外周而非静脉给药,因此,存在一定的局限性,有待进一步深入探讨。
综上所述,多点TPVB可有效提升VATS术后镇痛效果,右美托咪定或地塞米松佐剂能够进一步优化镇痛效果与舒适度,右美托咪定在活动性疼痛控制方面更具优势。
| [1] |
ACAR K, ERSÖZ H. Comparison of three different surgical techniques in patients undergoing VATS and open thoracotomy[J]. J PeriAnesthesia Nurs, 2022, 37(4): 479-484. DOI:10.1016/j.jopan.2021.10.007 |
| [2] |
BACH K, VOLBERG C, WIESMANN T, et al. Perioperative schmerztherapie Bei minimal-invasiver thoraxchirurgie[J]. Die Anaesthesiol, 2023, 72(10): 726-736. DOI:10.1007/s00101-023-01329-6 |
| [3] |
JOSHI GP. Rational multimodal analgesia for perioperative pain management[J]. Curr Pain Headache Rep, 2023, 27(8): 227-237. DOI:10.1007/s11916-023-01137-y |
| [4] |
WANG MX, ZHANG JY, ZHENG L, et al. Ultrasound-guided continuous thoracic paravertebral infusion of methylene blue in the treatment of postherpetic neuralgia: a prospective, randomized, controlled study[J]. Pain Ther, 2021, 10(1): 675-689. DOI:10.1007/s40122-021-00265-w |
| [5] |
PETRUCCI E, MARINANGELI F, PIZZI B, et al. A modified approach for ultrasound-guided thoracic paravertebral block via thoracic intervertebral foramen in an adolescent patient: a case report[J]. J Clin Med, 2022, 11(9): 2646. DOI:10.3390/jcm11092646 |
| [6] |
PAWA A, WOJCIKIEWICZ T, BARRON A, et al. Paravertebral blocks: anatomical, practical, and future concepts[J]. Curr Anesthesiol Rep, 2019, 9(3): 263-270. DOI:10.1007/s40140-019-00328-x |
| [7] |
FENG M, WANG LL, SUN J, et al. Thoracic paravertebral block combined with general anaesthesia or general anaesthesia alone for thoracoscopic lung adenocarcinoma surgery: a retrospective study[J]. Cancer Manag Res, 2022, 14: 953-965. DOI:10.2147/CMAR.S346285 |
| [8] |
HU Z, LIU D, WANG ZZ, et al. The efficacy of thoracic paravertebral block for thoracoscopic surgery: a meta-analysis of randomized controlled trials[J]. Medicine, 2018, 97(51): e13771. DOI:10.1097/MD.0000000000013771 |
| [9] |
崔作伟, 蒋晶晶, 吴秀英, 等. 超声引导下胸椎旁神经阻滞用于胸腔镜肺癌根治术麻醉及镇痛效果的临床观察[J]. 中国医科大学学报, 2019, 48(4): 354-358. DOI:10.12007/j.issn.0258-4646.2019.04.015 |
| [10] |
AN N, DONG WZ, PANG GD, et al. TPVB and general anesthesia affects postoperative functional recovery in elderly patients with thoracoscopic pulmonary resections based on ERAS pathway[J]. Transl Neurosci, 2023, 14(1): 20220305. DOI:10.1515/tnsci-2022-0305 |
| [11] |
XU JH, YANG XY, HU XB, et al. Multilevel thoracic paravertebral block using ropivacaine with/without dexmedetomidine in video-assisted thoracoscopic surgery[J]. J Cardiothorac Vasc Anesth, 2018, 32(1): 318-324. DOI:10.1053/j.jvca.2017.06.023 |
| [12] |
韩彬, 赵俊莺, 王武涛, 等. 超声引导前路坐骨神经阻滞多点与单点注射的比较[J]. 临床麻醉学杂志, 2017, 33(4): 342-344. DOI:10.3969/j.issn.1004-5805.2017.04.007 |
| [13] |
黄柳青, 陆柳玉, 覃晓彤, 等. 右美托咪定联合罗哌卡因四点神经阻滞应用于腹腔镜肝肿瘤手术患者的效果研究[J]. 中国临床新医学, 2024, 17(4): 371-377. DOI:10.3969/j.issn.1674-3806.2024.04.04 |
| [14] |
FETTIPLACE M. Weight-based dosing of ropivacaine in erector spinae blocks[J]. Reg Anesth Pain Med, 2023, 48(9): 437-438. DOI:10.1136/rapm-2023-104628 |
| [15] |
YANG J, ZHANG JW. Review of benefits and adverse effects of the most commonly used local anesthetic adjuvants in peripheral nerve blocks[J]. J Physiol Pharmacol, 2022, 73(3). DOI:10.26402/jpp.2022.3.02.DOI:10.26402/jpp.2022.3.02 |
| [16] |
DA SILVA MARINHO RP, DE OLIVEIRA NMS. Association of adjuvants (dexamethasone X dexmedetomidine) in peripheral never block: a literature review[J]. Res Soc Dev, 2023, 12(2): e26012240293. DOI:10.33448/rsd-v12i2.40293 |
| [17] |
ZENG HL, YIN F, FAN LL, et al. Combination of dexamethasone and dexmedetomidine as adjuvants of transversus abdominis plane block for postoperative analgesia in gastric cancer patients: a double-blinded randomized controlled trial[J]. J Clin Anesth, 2024, 97: 111543. DOI:10.1016/j.jclinane.2024.111543 |
| [18] |
FERAY S, LUBACH J, JOSHI GP, et al. PROSPECT guidelines for video-assisted thoracoscopic surgery: a systematic review and procedure-specific postoperative pain management recommendations[J]. Anaesthesia, 2022, 77(3): 311-325. DOI:10.1111/anae.15609 |
| [19] |
CHEN D. Enhanced recovery after surgery (ERAS) in thoracic surgery: opportunities and challenges[J]. Asian J Surg, 2024, 47(12): 5418-5419. DOI:10.1016/j.asjsur.2024.06.082 |
| [20] |
GAO W, YANG XL, HU JC, et al. Continuous serratus anterior plane block improved early pulmonary function after lung cancer surgical procedure[J]. Ann Thorac Surg, 2022, 113(2): 436-443. DOI:10.1016/j.athoracsur.2021.02.032 |
| [21] |
平斯妍, 刘丹彦. 超声引导下胸椎旁神经阻滞的研究进展[J]. 现代临床医学, 2016, 42(1): 12-14. DOI:10.11851/j.issn.1673-1557.2016.01.004 |
| [22] |
STEINTHORSDOTTIR KJ, WILDGAARD L, HANSEN HJ, et al. Regional analgesia for video-assisted thoracic surgery: a systematic review[J]. Eur J Cardiothorac Surg, 2014, 45(6): 959-966. DOI:10.1093/ejcts/ezt525 |
| [23] |
刘坤, 姜梦露, 季加伟, 等. 超声引导下髂筋膜间隙多点阻滞对高龄下肢手术患者免疫抑制及术后早期康复锻炼耐受性的影响[J]. 中国临床研究, 2021, 34(6): 751-756. DOI:10.13429/j.cnki.cjcr.2021.06.007 |
| [24] |
LI LJ, WANG J, HU T, et al. The effect of ultrasound-guided multipoint thoracic paravertebral nerve block in metabolic and bariatric surgery (MBS): a prospective randomized controlled trial[J]. Obes Surg, 2025, 35(9): 3471-3481. DOI:10.1007/s11695-025-08154-3 |
| [25] |
ZHU CC, FANG J, YANG J, et al. The role of ultrasound-guided multipoint fascial plane block in elderly patients undergoing combined thoracoscopic-laparoscopic esophagectomy: a prospective randomized study[J]. Pain Ther, 2023, 12(3): 841-852. DOI:10.1007/s40122-023-00514-0 |
| [26] |
AJMAL S, JOHNSTONE S, TUFAIL M, et al. The role of multilevel intercostal nerve block in local anesthetic thoracoscopy[J]. J Bronchol Interv Pulmonol, 2024, 31(2): 183-187. DOI:10.1097/LBR.0000000000000937 |
| [27] |
郝天新, 杨玉霞, 张淑慧, 等. 胸椎旁神经阻滞复合全麻用于肺癌术后自控静脉镇痛的效果观察[J]. 实用中西医结合临床, 2022, 22(18): 85-87, 106. DOI:10.13638/j.issn.1671-4040.2022.18.026 |
| [28] |
SUN CX, HE ZG, FENG B, et al. Effect of intraperitoneal instillation of dexmedetomidine with local anesthetics in laparoscopic cholecystectomy: a systematic review and meta-analysis of randomized trials[J]. Surg Laparosc Endosc Percutan Tech, 2024, 34(2): 222-232. DOI:10.1097/SLE.0000000000001262 |
| [29] |
YE Q, XU HC, LIU X, et al. Effect of dexmedetomidine on the median effective concentration of ropivacaine for postoperative analgesia in transversus abdominis plane block: an up-down sequential allocation study[J]. Front Med, 2025, 12: 1491849. DOI:10.3389/fmed.2025.1491849 |
| [30] |
WANG F, QU SJ, CHEN YL, et al. A randomized double-blinded study assessing the effect of different doses of transnasal dexmedetomidine on the median effective concentration of ropivacaine for a caudal block[J]. Front Med, 2024, 11: 1481938. DOI:10.3389/fmed.2024.1481938 |
| [31] |
HONG B, LIM C, KANG H, et al. Thoracic paravertebral block with adjuvant dexmedetomidine in video-assisted thoracoscopic surgery: a randomized, double-blind study[J]. J Clin Med, 2019, 8(3): 352. DOI:10.3390/jcm8030352 |
| [32] |
CHEN ZP, GAO CL, ZHANG YC, et al. Effects of ultrasound-guided thoracic paravertebral nerve block combined with perineural or Ⅳ dexmedetomidine on acute and chronic pain after thoracoscopic resection of lung lesions: a double-blind randomized trial[J]. Drug Des Devel Ther, 2024, 18: 2089-2101. DOI:10.2147/DDDT.S457334 |
| [33] |
MORITA S, OIZUMI N, SUENAGA N, et al. Dexamethasone added to levobupivacaine prolongs the duration of interscalene brachial plexus block and decreases rebound pain after arthroscopic rotator cuff repair[J]. J Shoulder Elbow Surg, 2020, 29(9): 1751-1757. DOI:10.1016/j.jse.2020.04.019 |
| [34] |
KATARIA S, MITRA S, SAROA R, et al. A randomized double blinded trial comparing dexmedetomidine with dexamethasone as an adjunct to ropivacaine in ultrasound guided interscalene block for arthroscopic shoulder surgery[J]. Asian J Anesthesiol, 2019, 57(1): 10-18. DOI:10.6859/aja.201903_57(1).0003 |
 2025, Vol. 54
2025, Vol. 54