文章信息
- 张举, 李川, 吴金雨, 王颖
- ZHANG Ju, LI Chuan, WU Jinyu, WANG Ying
- 重度子痫前期患者血清NSF-1、sTNFR-Ⅰ与胎膜早破的关系及对妊娠结局的影响
- Relationship between serum NSF-1 and sTNFR-Ⅰ with premature rupture of membrane in patients with severe preeclampsia and their effects on pregnancy outcomes
- 中国医科大学学报, 2025, 54(10): 896-901
- Journal of China Medical University, 2025, 54(10): 896-901
-
文章历史
- 收稿日期:2024-12-09
- 网络出版时间:2025-10-15 15:22:29
2. 南阳市第一人民医院生殖医学科,河南 南阳 473000
2. Department of Reproductive Medicine, The First People's Hospital of Nanyang, Nanyang 473000, China
子痫前期的发病机制目前尚未明确,被认为可能与遗传、子宫-胎盘血管结构异常有关。根据严重程度可将其分为轻度子痫前期和重度子痫前期(severe preeclampsia,SPE)[1-2],其中,SPE最为严重,易导致患者发生抽搐、昏迷、胎膜早破(premature rupture of membranes,PROM),发生PROM时,可能发生早产等并发症,威胁母婴生命安全[3-4]。临床上多通过影像学以及实验室检查诊断PROM,但以上检查无法评估PROM的发生风险[5],因此,寻找与PROM及妊娠结局有关的标志物对改善患者的妊娠结局尤为重要。
摄食抑制因子-1(nesfatin-1,NSF-1)可抑制食欲,激活能量代谢信号通路,参与糖脂代谢以及胰岛素抵抗[6],研究[7]发现其与妊娠糖尿病患者妊娠不良结局有关。可溶性肿瘤坏死因子受体Ⅰ(soluble tumor necrosis factor receptor-Ⅰ,sTNFR-Ⅰ)能诱导激活下游肿瘤坏死因子α(tumor necrosis factor α,TNF-α),导致下游炎性细胞因子募集,并损害胎膜和胎盘组织[8],研究[9]发现其与孕妇出现感染性早产有关。目前关于血清NSF-1、sTNFR-Ⅰ与SPE患者PROM关系的研究鲜有报道,因此,本研究拟探讨SPE患者血清NSF-1、sTNFR-Ⅰ与PROM的关系及其对妊娠结局的影响。
1 材料与方法 1.1 一般资料选取2023年4月至2024年4月南阳医学高等专科学校第一附属医院收治的SPE患者84例(研究组),年龄21~36岁,平均(28.18±2.47)岁,根据有无PROM将患者分为PROM组以及未PROM组,并根据孕妇妊娠结局将PROM组患者进一步分为妊娠良好组和妊娠不良组。纳入标准:符合SPE诊断标准[10](收缩压≥160 mmHg或舒张压≥110 mmHg,血小板计数 < 10×109/L,腹痛,肺水肿,视觉或中枢神经系统出现异常,肝肾功能出现损害);单胎妊娠;自然受孕;孕周≥34周;患者签署知情同意书。排除标准:重要器官功能不全;恶性肿瘤;发生妊娠期糖尿病等其他并发症;合并免疫、血液系统疾病;精神疾病;合并急、慢性炎症;感染性疾病。另选取同期产检并分娩的84例健康孕妇(对照组),年龄20~35岁,平均(28.21±2.52)岁。本研究获得南阳医学高等专科学校第一附属医院伦理委员会批准(IRB-Y-2024042)。
1.2 方法1.2.1血清NSF-1、sTNFR-Ⅰ检测:采集所有研究对象孕24~28周时空腹静脉血5 mL,分离血清后取上清液,按照ELISA试剂盒(上海江莱生物科技有限公司)说明书操作检测NSF-1、sTNFR-Ⅰ水平,用酶标仪检测吸光度值,计算浓度。
1.2.2 PROM评估[11]超声检查显示患者羊水量减少,羊膜镜检查胎儿先露部,无法看见羊膜囊,阴道液pH≥6.5,检查宫颈阴道生化液发现胰岛素样生长因子结合蛋白1阳性,则确诊PROM。
1.2.3 妊娠不良结局评估记录PROM患者的妊娠结局。妊娠不良结局包括剖宫产、产后出血及宫内感染等。
1.3 统计学分析采用SPSS 25.0软件分析数据。符合正态分布的计量资料以x±s表示,2组间均数比较采用t检验。计数资料以率(%)表示,采用χ2检验进行比较。采用logistic回归分析SPE患者发生PROM及PROM患者妊娠不良结局的影响因素。绘制受试者操作特征(receiver operating characteristic,ROC)曲线,分析血清NSF-1、sTNFR-Ⅰ对SPE患者发生PROM及PROM患者妊娠不良结局的评估和预测价值。P < 0.05为差异有统计学意义。
2 结果 2.1 研究组与对照组血清NSF-1、sTNFR-Ⅰ水平比较研究组血清NSF-1、sTNFR-Ⅰ水平高于对照组[(11.19±2.18)ng/L vs.(8.14±1.56)ng/L,t = 10.428,P < 0.001;(43.66±10.41)pg/mL vs.(31.49±8.42)pg/mL,t = 8.331,P < 0.001],差异有统计学意义。
2.2 PROM组和未PROM组一般资料比较PROM和未PROM组一般资料比较差异无统计学意义(P > 0.05),具有可比性。见表 1。
| Item | PROM group(n = 34) | Non-PROM group(n = 50) | t/χ2 | P |
| Age(year) | 28.15±2.46 | 28.20±2.48 | 0.091 | 0.928 |
| Gestational week of delivery(week) | 38.18±2.64 | 39.02±2.67 | 1.422 | 0.159 |
| Number of deliveries [n(%)] | 0.230 | 0.632 | ||
| 1 | 20(58.82) | 32(64.00) | ||
| ≥2 | 14(41.18) | 18(36.00) | ||
| Systolic blood pressure(mmHg) | 172.58±8.75 | 172.64±8.65 | 0.031 | 0.975 |
| Diastolic blood pressure(mmHg) | 116.42±7.46 | 116.78±7.53 | 0.216 | 0.830 |
| History of abortion [n(%)] | 6(17.65) | 5(10.00) | 1.040 | 0.308 |
| Placenta previa [n(%)] | 0.088 | 0.767 | ||
| Yes | 7(20.59) | 9(18.00) | ||
| No | 27(79.41) | 41(82.00) | ||
| Haemoglobin(g/L) | 113.42±15.27 | 112.58±14.67 | 0.253 | 0.801 |
| Platelet count(×109/L) | 97.86±10.42 | 96.42±10.27 | 0.627 | 0.532 |
| White blood cell count(×109/L) | 7.64±1.42 | 7.49±1.53 | 0.454 | 0.651 |
| Total cholesterol(mmol/L) | 4.24±1.38 | 4.30±1.22 | 0.210 | 0.834 |
| Triglycerides(mmol/L) | 1.45±0.26 | 1.46±0.27 | 0.169 | 0.866 |
| LDL-C(mmol/L) | 2.89±0.48 | 2.92±0.57 | 0.252 | 0.802 |
| HDL-C(mmol/L) | 1.23±0.32 | 1.26±0.34 | 0.406 | 0.686 |
| HbA1c(%) | 5.25±0.57 | 5.30±0.64 | 0.367 | 0.715 |
| FBG(mmol/L) | 4.42±0.43 | 4.32±0.34 | 1.188 | 0.238 |
| FINS(mU/L) | 10.52±1.56 | 10.12±1.43 | 1.213 | 0.229 |
| LDL-C,low-density lipoprotein cholesterol;HDL-C,high-density lipoprotein cholesterol;HbA1c,glycosylated hemoglobin;FBG,fasting blood glucose;FINS,fasting insulin. | ||||
2.3 PROM和未PROM组血清NSF-1、sTNFR-Ⅰ水平比较
PROM组血清NSF-1、sTNFR-Ⅰ水平高于未PROM组[(14.75±2.65)ng/L vs.(8.77±1.86)ng/L,t = 12.161,P < 0.001;(56.85±10.56)pg/mL vs.(34.69±8.95)pg/mL,t = 10.352,P < 0.001],差异有统计学意义。
2.4 SPE患者发生PROM的影响因素分析以SPE患者是否发生PROM为因变量(是=1,否=0),以NSF-1、sTNFR-Ⅰ为自变量(赋值均为实测值),进行logistic回归分析,结果如表 2所示,NSF-1、sTNFR-Ⅰ为影响SPE患者发生PROM的危险因素(P < 0.05)。见表 2。
| Item | β | SE | Wald χ2 | P | OR | 95%CI |
| NSF-1 | 0.763 | 0.316 | 5.839 | 0.015 | 2.146 | 1.155-3.987 |
| sTNFR-Ⅰ | 0.311 | 0.141 | 4.870 | 0.027 | 1.365 | 1.035-1.800 |
2.5 血清NSF-1、sTNFR-Ⅰ对SPE患者发生PROM的评估价值
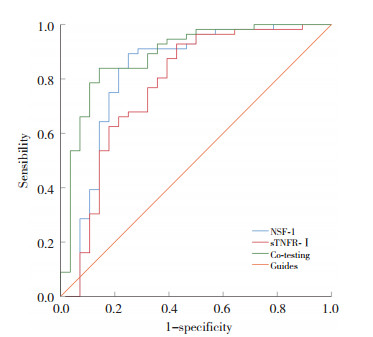
血清NSF-1评估SPE患者发生PROM的ROC曲线下面积(area under the curve,AUC)为0.825,血清sTNFR-Ⅰ评估SPE患者发生PROM的AUC为0.774,二者联合评估SPE患者发生PROM的AUC为0.887,二者联合优于各自单独预测[Z联合vs. NSF-1=2.601,Z联合vs. sTNFR-Ⅰ=2.585,P均 < 0.05],见图 1、表 3。
|
| 图 1 血清NSF-1、sTNFR-Ⅰ对SPE患者PROM的评估价值 Fig.1 The value of serum NSF-1 and sTNFR-Ⅰ in the assessment of PROM in SPE patients |
| Item | AUC | 95%CI | Sensitivity(%) | Specificity(%) | Truncated value |
| NSF-1 | 0.825 | 0.713-0.938 | 75.42 | 82.31 | 12.458 ng/L |
| sTNFR-Ⅰ | 0.774 | 0.654-0.895 | 76.38 | 80.24 | 51.432 pg/mL |
| Co-testing | 0.887 | 0.807-0.968 | 93.41 | 74.21 | - |
2.6 妊娠良好组和妊娠不良组血清NSF-1、sTNFR-Ⅰ水平的比较
妊娠不良组血清NSF-1、sTNFR-Ⅰ水平显著高于妊娠良好组[(18.33±3.23)ng/L vs.(8.97±1.71)ng/L,t = 9.610,P < 0.001;(69.30±11.68)pg/mL vs.(36.75±8.75)pg/mL,t = 8.639,P < 0.001],差异有统计学意义。
2.7 PROM患者妊娠不良结局的影响因素分析以PROM患者是否发生妊娠不良结局作为因变量(是=1,否=0),以上述差异有统计学意义的因素为自变量(赋值均为实测值),进行logistic回归分析,结果显示,NSF-1、sTNFR-Ⅰ均为影响PROM患者妊娠不良结局的危险因素(P < 0.05)。见表 4。
| Item | β | SE | Waldχ2 | P | OR | 95%CI |
| NSF-1 | 1.436 | 0.356 | 16.266 | < 0.001 | 4.203 | 2.092-8.445 |
| sTNFR-Ⅰ | 1.377 | 0.468 | 8.660 | 0.003 | 3.964 | 1.584-9.920 |
2.8 血清NSF-1、sTNFR-Ⅰ对PROM患者妊娠不良结局的预测价值
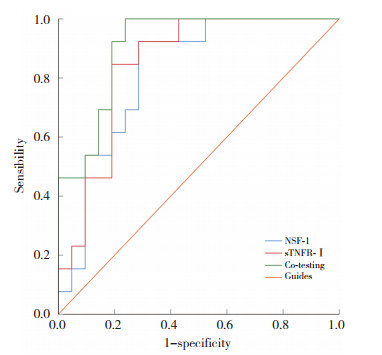
血清NSF-1预测PROM患者妊娠不良结局的AUC为0.821,血清sTNFR-Ⅰ预测PROM患者妊娠不良结局的AUC为0.846,二者采用并联联合预测PROM患者妊娠不良结局的AUC为0.908,二者联合优于各自单独预测[Z联合vs. NSF-1=2.534,Z联合vs. sTNFR-Ⅰ=2.556,均P < 0.05],见图 2、表 5。
|
| 图 2 血清NSF-1、sTNFR-Ⅰ对PROM患者妊娠不良结局的预测价值 Fig.2 Predictive value of serum NSF-1 and sTNFR-Ⅰ for adverse pregnancy outcomes in PROM patients |
| Item | AUC | 95%CI | Sensitivity(%) | Specificity(%) | Truncated value |
| NSF-1 | 0.821 | 0.679-0.962 | 72.42 | 79.34 | 15.685 ng/L |
| sTNFR-Ⅰ | 0.846 | 0.715-0.977 | 81.54 | 78.62 | 58.412 pg/mL |
| Co-testing | 0.908 | 0.812-0.999 | 94.58 | 76.37 | - |
3 讨论
SPE作为妊娠期的一种严重并发症,其发病机制较为复杂,目前认为可能是滋养层细胞侵袭不良导致机体胎盘缺血-再灌注损伤,炎症介质等释放至母体循环中,促使血管内皮功能发生紊乱,从而激活凝血级联发生SPE[12-14]。SPE也会增加PROM风险,发生PROM后宫腔内持续感染使胎儿出现感染性疾病,影响妊娠结局[15]。因此,需要寻找与SPE发生PROM有关的指标,以便尽早干预,改善患者的妊娠结局。
NSF-1作为分泌性多肽物质,主要分布于神经组织,参与摄食以及能量代谢等过程,可抑制摄食,促进细胞凋亡[16]。NSF-1能促使胰岛素受体结合其底物,激活蛋白酶活性,抑制组织摄取葡萄糖,导致血糖升高,引起糖代谢紊乱,血管弹性变差,全身血管内皮损伤,加剧能量代谢异常,增加孕妇生殖道及宫内感染风险,而且葡萄糖进入胎儿体内还会影响胎盘绒毛膜外滋养细胞的发育,造成胎儿发育不良以及胚胎停止发育的风险[17-18]。NSF-1在妊娠期糖尿病患者血清中高表达,与不良妊娠结局有关,可用于预测妊娠不良结局[19-20]。sTNFR-Ⅰ是TNF家族的一员,可调控不同TNF-α受体,促进炎性细胞因子作用,加重羊膜囊壁细胞损伤,增加早产的风险[21]。sTNFR-Ⅰ升高时,可加快炎症反应的扩散速度,加剧损害胎膜组织,造成PROM,也会增加妊娠不良结局的风险[22]。sTNFR-Ⅰ主要表达于胎盘组织,与TNF-α结合后激活核因子κb,刺激IL-1合成分泌,从而促进炎症发生,其高表达还能刺激前列腺素合成以及分泌,促进宫缩反应启动,诱发早产,与感染性早产有关[23-24]。血清中sTNFR-Ⅰ水平可对感染性早产进行预测[25]。
本研究中,研究组血清NSF-1、sTNFR-Ⅰ水平较对照组显著升高,说明其可能参与SPE的发生。PROM组血清NSF-1、sTNFR-Ⅰ水平显著高于未PROM组,提示其可能与PROM有关。logistic回归分析显示,NSF-1、sTNFR-Ⅰ是SPE患者发生PROM的影响因素。ROC曲线显示,血清NSF-1、sTNFR-Ⅰ二者联合评估SPE患者发生PROM的AUC为0.887,优于各自单独预测,说明二者联合检测可有效提高对SPE患者PROM的评估价值,为临床医师尽早评估PROM提供参考。
本研究发现,妊娠不良组血清NSF-1、sTNFR-Ⅰ水平显著高于妊娠良好组,说明其可能与妊娠不良结局有关。logistic回归分析显示,NSF-1、sTNFR-Ⅰ均为PROM患者妊娠不良结局的影响因素。ROC曲线显示,血清NSF-1、sTNFR-Ⅰ二者联合预测PROM患者妊娠不良结局的AUC为0.908,优于各自单独预测,说明二者联合检测可有效提高PROM患者妊娠不良结局的预测价值,为临床医师制定治疗策略提供参考。
综上所述,SPE患者血清NSF-1、sTNFR-Ⅰ水平显著升高,与PROM的发生有关,二者升高会增加妊娠不良结局的发生风险。本研究尚存在一定局限性,如样本量较少,未对NSF-1、sTNFR-Ⅰ在SPE中的具体机制进行探讨,后续将扩大样本量,并对其机制进一步探讨。
| [1] |
IVES CW, SINKEY R, RAJAPREYAR I, et al. Preeclampsia-pathophysiology and clinical presentations: jacc state-of-the-art review[J]. J Am Coll Cardiol, 2020, 76(14): 1690-1702. DOI:10.1016/j.jacc.2020.08.014 |
| [2] |
田飞, 刘玉芳, 李保卫, 等. 血清PLGF/sFlt-1联合胎盘3D-PDI对子痫前期的预测价值[J]. 中国医科大学学报, 2024, 53(2): 136-141. DOI:10.12007/j.issn.0258-4646.2024.02.008 |
| [3] |
AHMED RHM, SWEED MSE, EL-BISHRY GA, et al. Oxytocin versus oral misoprostol for induction of labor in pregnant women with term prelabor rupture of membranes: a randomized clinical trial[J]. Reprod Sci, 2023, 30(12): 3507-3514. DOI:10.1007/s43032-023-01290-0 |
| [4] |
胡玉莹, 朱锦明, 刘洁, 等. 未足月胎膜早破孕妇血清中miR-223-3p的表达水平及临床意义[J]. 实用医学杂志, 2024, 40(9): 1275-1279. DOI:10.3969/j.issn.1006-5725.2024.09.016 |
| [5] |
李岩, 鲁翠萍, 彭菊兰, 等. 重度子痫前期患者血清sFlt-1、PLGF水平与妊娠结局的相关性[J]. 海南医学, 2021, 32(16): 2091-2093. DOI:10.3969/j.issn.1003-6350.2021.16.015 |
| [6] |
ÖZTüRK ÖZKAN G. Effects of nesfatin-1 on food intake and hyperglycemia[J]. J Am Coll Nutr, 2020, 39(4): 345-351. DOI:10.1080/07315724.2019.1646678 |
| [7] |
刘艳文. 血清APN、NSF-1水平与妊娠期糖尿病患者不良妊娠结局的相关性[J]. 中国民康医学, 2023, 35(5): 141-143. DOI:10.3969/j.issn.1672-0369.2023.05.043 |
| [8] |
赵丹, 赵秀敏, 杨心宇, 等. 脐血hs-CRP与sTNFRⅠ和TLR4对早产儿早期感染的诊断价值[J]. 中华医院感染学杂志, 2018, 28(21): 3326-3329. DOI:10.11816/cn.ni.2018-173821 |
| [9] |
刘锋锋, 程永红, 楚丽娟, 等. 血清MCP-1、sTNFR-Ⅰ、HMGB-1水平与绒毛膜羊膜炎及感染性早产的关系研究[J]. 现代生物医学进展, 2022, 22(5): 950-954. DOI:10.13241/j.cnki.pmb.2022.05.031 |
| [10] |
中华医学会妇产科学分会妊娠期高血压疾病学组. 妊娠期高血压疾病诊治指南(2015)[J]. 中华产科急救电子杂志, 2015, 4(4): 206-213. DOI:10.3877/cma.j.issn.2095-3259.2015.04.004 |
| [11] |
中华医学会妇产科学分会产科学组. 胎膜早破的诊断与处理指南(2015)[J]. 中华围产医学杂志, 2015, 18(3): 161-167. DOI:10.3760/cma.j.issn.0529-567x.2015.01.002 |
| [12] |
孙白云, 蒋瑶, 张荣, 等. 血清CCL17、CXCR4与重度子痫前期患者Th17细胞的相关性分析及对母婴结局的影响[J]. 现代生物医学进展, 2023, 23(7): 1304-1308. DOI:10.13241/j.cnki.pmb.2023.07.020 |
| [13] |
NIRUPAMA R, DIVYASHREE S, JANHAVI P, et al. Preeclampsia: pathophysiology and management[J]. J Gynecol Obstet Hum Reprod, 2021, 50(2): 101975. DOI:10.1016/j.jogoh.2020.101975 |
| [14] |
刘光虹, 张丽丽, 邵志萍. 血清白细胞介素-10、白细胞介素-17水平预测重度子痫前期患者胎膜早破的临床研究[J]. 黑龙江医学, 2023, 47(4): 415-418, 422. DOI:10.3969/j.issn.1004-5775.2023.04.008 |
| [15] |
彭永保, 张丽琼, 刘淮. 不同类型重度子痫前期患者脐动脉血HSP70表达与胎儿出生状况及短期预后的关系[J]. 实用医学杂志, 2021, 37(16): 2084-2088. DOI:10.3969/j.issn.1006-5725.2021.16.010 |
| [16] |
SUN JR, ZHANG D, XU J, et al. Circulating FABP4, nesfatin-1, and osteocalcin concentrations in women with gestational diabetes mellitus: a meta-analysis[J]. Lipids Health Dis, 2020, 19(1): 199. DOI:10.1186/s12944-020-01365-w |
| [17] |
沈琼, 高贝贝, 章茜, 等. 妊娠期糖尿病患者糖化白蛋白、内脂素、摄食抑制因子-1水平与胰岛素抵抗和妊娠结局的关系分析[J]. 现代生物医学进展, 2022, 22(6): 1137-1141, 1130. DOI:10.13241/j.cnki.pmb.2022.06.029 |
| [18] |
骆长江, 李明珠. 孕早期血清P-LAP、NSF-1水平预测妊娠期糖尿病价值[J]. 中国计划生育学杂志, 2023, 31(7): 1703-1707. DOI:10.3969/j.issn.1004-8189.2023.07.042 |
| [19] |
ABDEL AATY T, REZK M, AMIN N, et al. Association of serum level of nesfatin-1 and early atherosclerosis in patients with type 2 diabetes[J]. Atherosclerosis, 2019, 287: e244. DOI:10.1016/j.atherosclerosis.2019.06.751 |
| [20] |
赵晓丽, 田兆华, 邵志萍. 血清脂联素, 摄食抑制因子-1水平与妊娠糖尿病患者不良妊娠结局的相关性[J]. 河南医学研究, 2023, 32(3): 493-496. DOI:10.3969/j.issn.1004-437X.2023.03.026 |
| [21] |
WANG YQ, GONG MJ, HE XJ, et al. Transplantation of olfactory ensheathing cells decreases local and serological monocyte chemoattractant protein 1 level during the acute phase of rat spinal cord injury[J]. Neuroreport, 2022, 33(17): 729-741. DOI:10.1097/WNR.0000000000001839 |
| [22] |
王芳, 邬海虹, 范超超. 血清人单核细胞趋化蛋白1可溶性肿瘤坏死因子受体-Ⅰ及高迁移率族蛋白1与孕妇出现感染性早产的关系[J]. 中国妇幼保健, 2023, 38(5): 781-784. DOI:10.19829/j.zgfybj.issn.1001-4411.2023.05.002 |
| [23] |
彭蓉, 朱卫国, 万小平. HPV感染者中宫颈癌癌前病变与确诊患者血清STNFR表达以及Th17细胞变化特征对比研究[J]. 湖南师范大学学报(医学版), 2019, 16(3): 85-88. DOI:10.3969/j.issn.1673-016X.2019.03.027 |
| [24] |
马玥. 产妇血清、宫颈分泌物MCP-1、sTNFRⅠ、HMGB1与感染性早产的关系[J]. 中国病案, 2020, 21(5): 105-108. DOI:10.3969/j.issn.1672-2566.2020.05.037 |
| [25] |
周静, 陈萍, 郑雅萍, 等. 感染性早产产妇血清MCP-1与sTNFR-Ⅰ和HMGB1及TNF-α的表达[J]. 中华医院感染学杂志, 2019, 29(3): 436-439. DOI:10.11816/cn.ni.2019-180296 |
 2025, Vol. 54
2025, Vol. 54