文章信息
- 邵萤欣, 吴彬
- SHAO Yingxin, WU Bin
- 身体形态指数与绝经后女性骨质疏松症的相关性
- Correlation between a body shape index and osteoporosis in postmenopausal women
- 中国医科大学学报, 2025, 54(10): 869-875
- Journal of China Medical University, 2025, 54(10): 869-875
-
文章历史
- 收稿日期:2025-06-11
- 网络出版时间:2025-10-15 13:28:57
美国国立卫生研究院将骨质疏松症定义为以骨强度下降和骨折风险增加为特征的骨骼疾病。由于骨质疏松症早期缺乏特异性临床表现,公众对该病的认知水平有限,以及骨密度检测率较低,多数患者错失了骨质疏松症防治的最佳时机。因此,探索骨质疏松症的早期筛查指标具有重要意义。近年来,研究[1]发现了内脏脂肪堆积对骨骼健康的负面影响。这一现象在绝经后女性中更受关注[2]。作为骨质疏松症的高发人群,绝经后女性不仅面临雌激素水平下降导致的骨量流失,还存在内脏脂肪蓄积的风险[3],这进一步增加了骨质疏松症的发生风险。在评估内脏脂肪的指标中,依据异速生长模型提出的身体形态指数(a body shape index,ABSI)能够有效评估内脏脂肪,且不受体型影响,具有简单、易用等特点[4]。ABSI因其独特优势受到广泛关注,已被证明与多种慢性疾病风险相关,如糖尿病、高血压、脑血管病[5]等。
目前,国内外关于ABSI与绝经后女性骨质疏松症的相关性研究较少,且现有针对我国人群的研究均直接采用基于美国人群数据构建的ABSI计算公式,未采用汪宏莉团队基于中国人体型特征改良后的中国成人身体形态指数(以下简称CABSI)计算公式[6]。因此,本研究回顾性分析了我院收治的285例绝经后女性患者的临床资料,探讨ABSI、CABSI与绝经后女性骨质疏松症的相关性,为骨质疏松症早期筛查提供新的参考依据。
1 材料与方法 1.1 研究对象和分组选取2021年1月至8月间在中国医科大学附属第一医院全科医学科住院治疗的绝经后女性患者285例。纳入标准:(1)年龄≥50岁的自然绝经女性;(2)具备完整的影像学检查资料、实验室检查结果和体表测量参数记录。排除标准:(1)合并可能诱发继发性骨质疏松的疾病,包括内分泌代谢异常相关疾病(甲状旁腺功能亢进症、皮质醇增多症、甲状腺功能亢进症、高钙尿症、垂体功能减退症等)、造血系统疾病(多发性骨髓瘤、淋巴瘤等)、风湿免疫性疾病(类风湿关节炎、系统性红斑狼疮、强直性脊柱炎等)、其他疾病(原发性或转移性骨肿瘤、终末期肾病等);(2)长期使用影响骨代谢药物(糖皮质激素、化疗药物等);(3)手术绝经者、早绝经者(绝经年龄 < 40岁);(4)关键临床数据缺失者。本研究已通过中国医科大学附属第一医院医学科学研究伦理委员会审批,批号为科伦审[2024]1090号。
参照世界卫生组织1994年颁布的骨质疏松症诊断标准,基于双能X线吸收法检测结果,将285例研究对象分为3组:(1)骨量正常组(n = 100),骨密度T值> -1.0 SD,骨密度不低于同种族、同性别健康成人峰值骨量的1个标准差;(2)骨量减少组(n = 102),骨密度T值> -2.5 SD ~-1.0 SD,骨密度较峰值骨量降低1~2.5个标准差;(3)骨质疏松组(n = 83),骨密度T值≤-2.5 SD,骨密度较峰值骨量降低等于或超过2.5个标准差。
1.2 检测指标 1.2.1 一般临床资料通过电子病历系统,提取并记录患者的一般临床资料,包括年龄、既往病史(高血压、糖尿病、血脂异常、高尿酸血症)、收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)。
1.2.2 实验室指标所有研究对象均空腹8 h以上采集静脉血,进行生化指标检测,包括空腹血糖(fasting plasma glucose,FPG)、甘油三酯(triglyceride,TG)、总胆固醇(total cholesterol,TC)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)、尿酸(uric acid,UA)。
1.2.3 体表指标嘱受试者赤足、轻装,保持直立姿势,双眼平视前方,站立于测量仪上,测量其身高、体重。在脐水平位置,使用软尺紧贴皮肤但不压迫软组织,于平静呼气末测量腰围(waistcircumference,WC)。计算公式:体重指数(bodymassindex,BMI)=体重(kg)/身高(m)2,ABSI=WC(m)/[BMI(kg/m2)2/3×身高(m)1/2],CABSI=WC(m)/[BMI(kg/m2)0.734×身高(m)0.408]。
1.2.4 骨密度采用数字化双能X线骨密度仪(北京谷山丰生物医学技术有限公司)测定腰椎骨密度(lumbar spine bone mineral density,LS-BMD)、左侧髋关节骨密度(left hip bone mineral density,LH-BMD)、右侧髋关节骨密度(right hip bone mineral density,RH-BMD)和T值。
1.2.5 相关疾病的诊断标准参照现行临床指南进行相关疾病诊断。(1)高血压:SBP≥140 mmHg和(或)DBP≥90 mmHg,或既往已确诊高血压;(2)糖尿病:FBG≥7.00 mmol/L,或既往已确诊糖尿病;(3)血脂异常(符合以下任一项):TG≥1.7 mmol/L,TC≥5.2 mmol/L,LDL-C≥3.4 mmol/L,HDL-C < 1.0 mmol/L,或既往已确诊血脂异常;(4)高尿酸血症:女性UA≥360 mmol/L,或既往已确诊高尿酸血症。
1.3 统计学分析使用SPSS 26.0和GraphPad prism 9进行数据分析。正态分布的计量资料用x±s表示,多组间比较采用单因素方差分析,采用SNK法进行事后多重比较;非正态分布的计量资料用M(P25~P75)表示,组间比较采用Kruskal-Wallis H检验。计数资料以率(%)表示,组间比较采用χ2检验,采用Bonferroni校正法进行事后多重比较,显著性水平调整为P = 0.05/k(k为比较次数)。符合正态分布的变量采用Pearson相关分析进行相关性分析,非正态分布的变量采用Spearman秩相关分析进行相关性分析。采用二元logistic回归模型进行风险因素分析,在调整混杂因素后,将各体表指标按四分位数分组(Q1组~Q4组),以最低四分位数组(Q1组)为参照,计算其余四分位数组的骨质疏松风险比值比(odds ratio,OR)及其95%CI。通过受试者操作特征(receiver operating characteristic,ROC)曲线,评估各指标对骨质疏松症的筛查效能,计算曲线下面积(area under the curve,AUC)和相关参数。P < 0.05为差异有统计学意义。
2 结果 2.1 3组患者一般临床资料、实验室指标和体表指标的比较3组间比较,年龄、DBP、FBG、TG、UA、身高、体重、BMI、ABSI和CABSI均有统计学差异(均P < 0.05),SBP、TC、LDL-C、HDL-C和WC水平无统计学差异(均P > 0.05)。3组间进一步两两比较,骨质疏松组患者的年龄、ABSI、CABSI高于骨量减少组和骨量正常组,FBG、TG、体重、BMI低于骨量减少组和骨量正常组,DBP、UA、身高低于骨量正常组(均P < 0.05);骨量减少组患者的年龄高于骨量正常组,DBP、UA、体重低于骨量正常组(均P < 0.05)。见表 1。
| Item | Normal bone mass group(n = 100) | Osteopenia group(n = 102) | Osteoporosis group(n = 83) | F/H | P |
| Age(year) | 61.6±7.0 | 64.6±7.21) | 67.2±6.71),2) | 14.498# | < 0.001 |
| SBP(mmHg) | 136±16 | 135±21 | 132±16 | 1.230# | 0.294 |
| DBP(mmHg) | 79±11 | 75±101) | 73±101) | 6.702# | 0.001 |
| FBG(mmol/L) | 6.05(5.01-7.79) | 5.49(4.97-7.15) | 5.00(4.71-5.88)1),2) | 17.671* | < 0.001 |
| TG(mmol/L) | 1.54(1.12-2.30) | 1.35(1.00-2.08) | 1.21(0.71-1.66)1),2) | 14.246* | 0.001 |
| TC(mmol/L) | 4.95±1.07 | 4.81±1.00 | 4.76±0.86 | 0.911# | 0.403 |
| LDL-C(mmol/L) | 3.09±0.96 | 3.03±0.88 | 2.96±0.80 | 0.476# | 0.622 |
| HDL-C(mmol/L) | 1.25±0.36 | 1.26±0.34 | 1.36±0.41 | 2.722# | 0.067 |
| UA(μmol/L) | 298.32±69.31 | 270.13±95.951) | 255.61±70.341) | 6.837# | 0.001 |
| Height(cm) | 160.8±5.6 | 159.4±4.8 | 158.6±5.71) | 3.842# | 0.023 |
| Weight(kg) | 64.8±7.9 | 61.9±8.51) | 57.0±12.11),2) | 15.580# | < 0.001 |
| WC(cm) | 89.1±7.8 | 88.1±7.5 | 86.8±12.4 | 1.484# | 0.228 |
| BMI(kg/m2) | 25.1±2.6 | 24.3±3.0 | 22.6±4.21),2) | 13.479# | < 0.001 |
| ABSI | 0.082±0.005 | 0.083±0.005 | 0.087±0.0061),2) | 16.735# | < 0.001 |
| CABSI | 0.069±0.004 | 0.070±0.004 | 0.073±0.0061),2) | 19.894# | < 0.001 |
| 1)P < 0.05 vs. normal bone mass group;2)P < 0.05 vs. osteopenia group. #,F-statistic;*,H-statistic. | |||||
2.2 不同体表指标水平下LS-BMD、LH-BMD和RH-BMD和骨质疏松症患病率的比较
采用四分位数法,分别将体重、WC、BMI、ABSI、CABSI分成4组(Q1组、Q2组、Q3组、Q4组)。在体重、BMI分组中,Q2组、Q3组、Q4组患者的LS-BMD、LH-BMD和RH-BMD高于Q1组,骨质疏松症患病率低于Q1组(均P < 0.05)。在ABSI和CABSI分组中,Q4组患者的LS-BMD、LH-BMD和RH-BMD低于Q1组,骨质疏松症患病率高于Q1组(均P < 0.05)。在WC分组中,Q3组患者的LS-BMD、LH-BMD和RH-BMD高于Q1组(P < 0.05),但与Q1组比较骨质疏松症患病率无统计学差异(P > 0.05)。见表 2。
| Item | LS-BMD(g/cm2) | LH-BMD(g/cm2) | RH-BMD(g/cm2) | Prevalence of osteoporosis [n(%)] |
| Weight | ||||
| Q1(≤55 kg) | 0.725±0.141 | 0.748±0.118 | 0.746±0.117 | 43(54.43) |
| Q2(> 55-61 kg) | 0.842±0.1461) | 0.861±0.1301) | 0.849±0.1341) | 10(14.71)4) |
| Q3(> 61-69 kg) | 0.886±0.1921) | 0.899±0.1571) | 0.886±0.1481) | 19(25.33)4) |
| Q4(> 69 kg) | 0.884±0.1611) | 0.921±0.1271),2) | 0.911±0.1221),2) | 11(17.46)4) |
| P | < 0.001 | < 0.001 | < 0.001 | < 0.001 |
| WC | ||||
| Q1(≤82.25 cm) | 0.788±0.167 | 0.790±0.142 | 0.788±0.143 | 24(33.80) |
| Q2(> 82.25-88.00 cm) | 0.821±0.179 | 0.855±0.1711) | 0.841±0.1631) | 27(37.50) |
| Q3(> 88.00-93.75 cm) | 0.873±0.1801) | 0.889±0.1291) | 0.879±0.1291) | 14(19.72) |
| Q4(> 93.75 cm) | 0.840±0.161 | 0.879±0.1371) | 0.869±0.1291) | 18(25.35) |
| P | 0.031 | < 0.001 | 0.001 | 0.081 |
| BMI | ||||
| Q1(≤21.915 kg/m2) | 0.733±0.154 | 0.751±0.123 | 0.746±0.120 | 36(50.70) |
| Q2(> 21.915-23.875 kg/m2) | 0.833±0.1491) | 0.832±0.1231) | 0.830±0.1261) | 19(26.39)4) |
| Q3(> 23.875-26.301 kg/m2) | 0.891±0.1941) | 0.927±0.1581),2) | 0.904±0.1551),2) | 14(19.72)4) |
| Q4(> 26.301 kg/m2) | 0.865±0.1571) | 0.903±0.1291),2) | 0.897±0.1211),2) | 14(19.72)4) |
| P | < 0.001 | < 0.001 | < 0.001 | < 0.001 |
| ABSI | ||||
| Q1(≤0.080 15) | 0.892±0.163 | 0.904±0.154 | 0.892±0.146 | 11(15.49) |
| Q2(> 0.080 15-0.083 40) | 0.827±0.171 | 0.861±0.157 | 0.852±0.151 | 20(27.40) |
| Q3(> 0.083 40-0.087 10) | 0.826±0.173 | 0.859±0.117 | 0.847±0.121 | 20(28.17)4) |
| Q4(> 0.087 10) | 0.776±0.1731) | 0.787±0.1471),2),3) | 0.784±0.1431),2),3) | 32(45.71)4) |
| P | 0.001 | < 0.001 | < 0.001 | 0.001 |
| CABSI | ||||
| Q1(≤0.067 45) | 0.894±0.160 | 0.911±0.149 | 0.899±0.143 | 10(14.08) |
| Q2(> 0.067 45-0.070 20) | 0.841±0.169 | 0.862±0.151 | 0.858±0.144 | 17(23.61) |
| Q3(> 0.070 20-0.073 55) | 0.812±0.1781) | 0.856±0.127 | 0.838±0.129 | 24(33.80)4) |
| Q4(> 0.073 55) | 0.775±0.1701) | 0.783±0.1451),2),3) | 0.780±0.1411),2) | 32(45.07)4),5) |
| P | < 0.001 | < 0.001 | < 0.001 | < 0.001 |
| 1)P < 0.05 vs. Q1;2)P < 0.05 vs. Q2;3)P < 0.05 vs. Q3;4)P < 0.008 3 vs. Q1;5)P < 0.008 3 vs. Q2. | ||||
2.3 体表指标与LS-BMD、LH-BMD和RH-BMD的相关性分析
LS-BMD、LH-BMD、RH-BMD与DBP、FBG、TG、UA、身高、体重、WC、BMI均呈显著正相关(P < 0.05),与年龄、HDL-C、ABSI、CABSI均呈显著负相关(P < 0.05),与SBP、TC、LDL-C均无相关性(P > 0.05)。见表 3。
| Item | LS-BMD | LH-BMD | RH-BMD | |||||
| r/rs | P | r/rs | P | r/rs | P | |||
| Age | -0.297 | < 0.001 | -0.368 | < 0.001 | -0.356 | < 0.001 | ||
| SBP | 0.109 | 0.066 | 0.096 | 0.107 | 0.088 | 0.138 | ||
| DBP | 0.195 | 0.001 | 0.230 | < 0.001 | 0.239 | < 0.001 | ||
| FBG | 0.261# | < 0.001 | 0.173# | 0.003 | 0.187# | 0.002 | ||
| TG | 0.251# | < 0.001 | 0.255# | < 0.001 | 0.294# | < 0.001 | ||
| TC | 0.076 | 0.200 | 0.095 | 0.111 | 0.101 | 0.090 | ||
| LDL-C | 0.067 | 0.259 | 0.084 | 0.160 | 0.084 | 0.157 | ||
| HDL-C | -0.187 | 0.002 | -0.162 | 0.006 | -0.169 | 0.004 | ||
| UA | 0.210 | < 0.001 | 0.269 | < 0.001 | 0.266 | < 0.001 | ||
| Height | 0.221 | < 0.001 | 0.164 | 0.005 | 0.146 | 0.014 | ||
| Weight | 0.361 | < 0.001 | 0.478 | < 0.001 | 0.470 | < 0.001 | ||
| WC | 0.161 | 0.006 | 0.273 | < 0.001 | 0.280 | < 0.001 | ||
| BMI | 0.314 | < 0.001 | 0.467 | < 0.001 | 0.467 | < 0.001 | ||
| ABSI | -0.278 | < 0.001 | -0.306 | < 0.001 | -0.292 | < 0.001 | ||
| CABSI | -0.305 | < 0.001 | -0.355 | < 0.001 | -0.343 | < 0.001 | ||
| #,rs. | ||||||||
2.4 logistic回归分析
采用二元logistic回归模型,分析体重、WC、BMI、ABSI、CABSI与骨质疏松症发病风险的关系。将是否发生骨质疏松症作为因变量(是=1,否=0),分别以体重、WC、BMI、ABSI、CABSI为自变量。自变量赋值:Q1组=1、Q2组=2、Q3组=3、Q4组=4。混杂因素赋值:年龄(实测值)、身高(实测值)、高血压(是=1,否=0)、糖尿病(是=1,否=0)、血脂异常(是=1,否=0)、高尿酸血症(是=1,否=0)。校正年龄、身高、高血压、糖尿病、血脂异常、高尿酸血症这些混杂因素后,结果显示:与体重Q1组、BMI Q1组相比,体重Q4组、BMI Q4组的患者骨质疏松症发病风险显著降低;ABSI Q4组、CABSI Q4组患者骨质疏松症发生风险显著高于ABSI Q1组、CABSI Q1组,分别是ABSI Q1组、CABSI Q1组的3.084倍(95%CI:1.289~7.374)和3.541倍(95%CI:1.447~8.668)(P < 0.05);WC与骨质疏松症发生风险无显著关联(P > 0.05)。见表 4。
| Item | β | SE | Wald χ2 | OR(95%CI) | P |
| Weight | |||||
| Q1(≤55 kg) | 1.000(reference) | ||||
| Q2(> 55-61 kg) | -1.794 | 0.443 | 16.373 | 0.166(0.070-0.396) | < 0.001 |
| Q3(> 61-69 kg) | -1.052 | 0.413 | 6.500 | 0.349(0.156-0.784) | 0.011 |
| Q4(> 69 kg) | -1.499 | 0.488 | 9.451 | 0.223(0.086-0.581) | 0.002 |
| WC | |||||
| Q1(≤82.25 cm) | 1.000(reference) | ||||
| Q2(> 82.25-88.00 cm) | 0.274 | 0.385 | 0.507 | 1.316(0.618-2.801) | 0.477 |
| Q3(> 88.00-93.75 cm) | -0.541 | 0.433 | 1.562 | 0.582(0.249-1.360) | 0.211 |
| Q4(> 93.75 cm) | -0.240 | 0.440 | 0.298 | 0.787(0.332-1.863) | 0.585 |
| BMI | |||||
| Q1(≤21.915 kg/m2) | 1.000(reference) | ||||
| Q2(> 21.915-23.875 kg/m2) | -0.932 | 0.392 | 5.645 | 0.394(0.182-0.849) | 0.018 |
| Q3(> 23.875-26.301 kg/m2) | -1.137 | 0.412 | 7.621 | 0.321(0.143-0.719) | 0.006 |
| Q4(> 26.301 kg/m2) | -1.244 | 0.446 | 7.774 | 0.288(0.120-0.691) | 0.005 |
| ABSI | |||||
| Q1(≤0.080 15) | 1.000(reference) | ||||
| Q2(> 0.080 15-0.083 40) | 0.520 | 0.441 | 1.391 | 1.681(0.709-3.988) | 0.238 |
| Q3(> 0.083 40-0.087 10) | 0.784 | 0.442 | 3.145 | 2.191(0.921-5.212) | 0.076 |
| Q4(> 0.087 10) | 1.126 | 0.445 | 6.408 | 3.084(1.289-7.374) | 0.011 |
| CABSI | |||||
| Q1(≤0.067 45) | 1.000(reference) | ||||
| Q2(> 0.067 45-0.070 20) | 0.372 | 0.462 | 0.647 | 1.450(0.586-3.585) | 0.421 |
| Q3(> 0.070 20-0.073 55) | 1.099 | 0.446 | 6.076 | 3.002(1.253-7.194) | 0.014 |
| Q4(> 0.073 55) | 1.264 | 0.457 | 7.663 | 3.541(1.447-8.668) | 0.006 |
2.5 ROC曲线
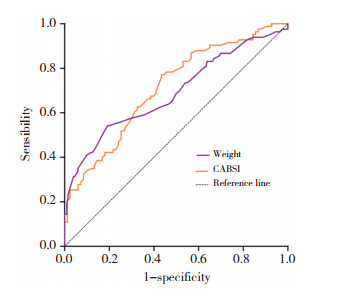
体重、WC、BMI、ABSI、CABSI筛查绝经后女性骨质疏松症的AUC分别为0.691、0.569、0.675、0.669、0.688,最佳截断值分别为56.25 kg、88.5 cm、24.45 kg/m2、0.084 9、0.069 8。见表 5、图 1。
| Index | AUC | 95%CI | P | Optimal cutoff | Sensibility(%) | Specificity(%) | Youden’s index |
| Weight | 0.691 | 0.618-0.764 | < 0.001 | 56.25 kg | 54.2 | 80.7 | 0.349 |
| WC | 0.569 | 0.493-0.646 | 0.066 | 88.50 cm | 61.5 | 54.5 | 0.159 |
| BMI | 0.675 | 0.601-0.748 | < 0.001 | 24.45 kg/m2 | 75.9 | 52.5 | 0.284 |
| ABSI | 0.669 | 0.599-0.739 | < 0.001 | 0.084 9 | 57.8 | 68.3 | 0.262 |
| CABSI | 0.688 | 0.620-0.756 | < 0.001 | 0.069 8 | 77.1 | 52.0 | 0.291 |
|
| 图 1 体重和CABSI筛查骨质疏松症的ROC曲线 Fig.1 ROC-curve-of-weight-and-CABSI-for-osteoporosis-screening |
3 讨论
本研究结果表明,ABSI和CABSI是绝经后女性骨质疏松症的独立危险因素,随着ABSI和CABSI水平升高,骨质疏松症的患病风险显著增加,ABSI Q4组、CABSI Q4组患者发生骨质疏松症的风险分别是ABSI Q1组、CABSI Q1组的3.084倍和3.541倍。这一发现与ZHANG等[7]的研究结果一致,其研究表明ABSI与老年人股骨骨密度呈负线性相关。青少年骨密度的研究[8]也发现,ABSI与股骨、股骨颈、股骨粗隆和股骨转子间区域的骨密度呈显著负相关,提示这种关联在不同人群中具有普遍性。
从机制上看,ABSI能够有效评估内脏脂肪,内脏脂肪蓄积可通过多种途径损害骨骼健康[1],内脏脂肪分泌的促炎性细胞因子(如肿瘤坏死因子α、白细胞介素-6、白细胞介素-1β)通过RANKL/RANK/OPG通路促进骨吸收,同时抑制成骨细胞功能;在脂肪因子调节方面,内脏脂肪堆积会导致脂联素分泌减少,脂联素可促进骨钙素、Ⅰ型胶原蛋白和碱性磷酸酶的分泌,这些作用共同促进了成骨细胞的增殖和分化;内脏脂肪与骨髓脂肪正相关,骨髓脂肪增加会挤占骨髓中的成骨祖细胞,促使其分化为脂肪细胞而非成骨细胞,导致骨量减少[9]。这些研究结果提示,应加强对ABSI、CABSI值较高的绝经后女性的骨质疏松症筛查。
在筛查效能方面,本研究比较了体重、WC、BMI、ABSI、CABSI这5项体表指标。其中,体重展现出最佳的判别能力(AUC=0.691),其次为CABSI(AUC=0.688),而WC的预测价值相对有限。值得关注的是,虽然CABSI的AUC略低于体重,但其具有较高的灵敏度(77.1%)和较低的漏诊率,提示CABSI在绝经后女性骨质疏松症早期筛查中可能比传统指标更具有临床实用价值。DENG等[10]也指出,与BMI、WC、腰臀比、腰高比相比,ABSI与脊柱骨密度的相关性更为显著。
本研究还证实了体重和BMI增加对骨骼的保护作用,这与国际骨质疏松基金会制定的快速风险评估工具中,将低BMI(< 19 kg/m2)列为重要风险警示指标[11]的观点一致。保护机制可能涉及以下方面:机械负荷通过增加骨承重刺激骨生长[12];体重反映了机体的营养状况,不良的营养状况直接影响骨重建;身体成分中高密度的肌肉和骨骼组织对体质量的贡献,可能大于脂肪组织[13]。
近年来,研究逐渐关注到超重/肥胖对骨骼健康存在复杂的双向调节作用[14],体质量对骨骼的保护作用并非绝对[15]。本研究揭示了ABSI和CABSI与骨质疏松症风险的潜在关联,结合内脏脂肪影响骨代谢的现有证据,提示临床实践中需要关注BMI偏高、伴有中心性肥胖特征(表现为高ABSI或CABSI)的绝经后女性,其内脏脂肪蓄积风险增加,应重视骨质疏松症的筛查。
综上所述,本研究证实了ABSI和CABSI与绝经后女性骨质疏松症显著相关,CABSI因具有较高的灵敏度、操作简便等特点,为骨质疏松症早期筛查提供了新的思路。本研究为回顾性研究,虽已控制主要混杂因素,但单中心患者样本可能限制结果的普遍性。未来需要进行多中心、自然人群研究,进一步探索CABSI在临床实践中的具体应用方案。
| [1] |
PIÑAR-GUTIERREZ A, GARCíA-FONTANA C, GARCíA-FONTANA B, et al. Obesity and bone health: a complex relationship[J]. Int J Mol Sci, 2022, 23(15): 8303. DOI:10.3390/ijms23158303 |
| [2] |
SHARMA DK, ANDERSON PH, MORRIS HA, et al. Visceral fat is a negative determinant of bone health in obese postmenopausal women[J]. Int J Environ Res Public Health, 2020, 17(11): 3996. DOI:10.3390/ijerph17113996 |
| [3] |
KO SH, JUNG Y. Energy metabolism changes and dysregulated lipid metabolism in postmenopausal women[J]. Nutrients, 2021, 13(12): 4556. DOI:10.3390/nu13124556 |
| [4] |
RONTOGIANNI MO, BOURAS E, AGLAGO EK, et al. Allometric versus traditional body-shape indices and risk of colorectal cancer: a Mendelian randomization analysis[J]. Int J Obes, 2024, 48(5): 709-716. DOI:10.1038/s41366-024-01479-6 |
| [5] |
ZHANG R, HONG J, WU Y L, et al. Joint association of triglyceride glucose index (TyG) and a body shape index (ABSI) with stroke incidence: a nationwide prospective cohort study[J]. Cardiovasc Diabetol, 2025, 24(1): 7. DOI:10.1186/s12933-024-02569-5 |
| [6] |
汪宏莉, 韩延柏, 陈涛, 等. 中国成人身体形态指数构建及其与血压水平关系[J]. 中国公共卫生, 2020, 36(4): 588-591. DOI:10.11847/zgggws1126358 |
| [7] |
ZHANG M, HOU Y, REN X, et al. Association of a body shape index with femur bone mineral density among older adults: NHANES 2007-2018[J]. Arch Osteoporos, 2024, 19(1): 63. DOI:10.1007/s11657-024-01424-0 |
| [8] |
LIN R, TAO Y, LI C, et al. Central obesity may affect bone development in adolescents: association between abdominal obesity index ABSI and adolescent bone mineral density[J]. BMC Endocr Disord, 2024, 24(1): 81. DOI:10.1186/s12902-024-01600-w |
| [9] |
GRUNEISEN E, KREMER R, DUQUE G. Fat as a friend or foe of the bone[J]. Curr Osteoporos Rep, 2024, 22(2): 245-256. DOI:10.1007/s11914-024-00864-4 |
| [10] |
DENG G, YIN L, LI K, et al. Relationships between anthropometric adiposity indexes and bone mineral density in a cross-sectional Chinese study[J]. Spine J, 2021, 21(2): 332-342. DOI:10.1016/j.spinee.2020.10.019 |
| [11] |
中华医学会骨质疏松和骨矿盐疾病分会. 原发性骨质疏松症诊疗指南(2022)[J]. 中国全科医学, 2023, 26(14): 1671-1691. DOI:10.12114/j.issn.1007-9572.2023.0121 |
| [12] |
QIAO D, LI Y, LIU X, et al. Association of obesity with bone mineral density and osteoporosis in adults: a systematic review and meta-analysis[J]. Public Health, 2020, 180: 22-28. DOI:10.1016/j.puhe.2019.11.001 |
| [13] |
ARJUNAN D, PRASAD TN, DAS L, et al. Osteoporosis and obesity[J]. Indian J Orthop, 2023, 57(Suppl 1): 218-224. DOI:10.1007/s43465-023-01052-9 |
| [14] |
SUN A, HU J, WANG S, et al. Association of the visceral adiposity index with femur bone mineral density and osteoporosis among the U.S. older adults from NHANES 2005-2020:a cross-sectional study[J]. Front Endocrinol (Lausanne), 2023, 14: 1231527. DOI:10.3389/fendo.2023.1231527 |
| [15] |
张金, 张田, 孙慧慧, 等. 不同肥胖程度学龄期儿童骨密度的影响因素及与体成分的关系[J]. 中国医科大学学报, 2025, 54(5): 425-430. DOI:10.12007/j.issn.0258-4646.2025.05.008 |
 2025, Vol. 54
2025, Vol. 54