文章信息
- 洪丽萍, 尤云, 刘变玲, 张珂
- HONG Liping, YOU Yun, LIU Bianling, ZHANG Ke
- 血清VEGF、CysC、RBP与慢性肾小球肾炎病理及预后的相关性分析
- Correlation analysis of serum VEGF, CysC, and RBP with pathology and prognosis of chronic glomerulonephritis
- 中国医科大学学报, 2024, 53(9): 815-820
- Journal of China Medical University, 2024, 53(9): 815-820
-
文章历史
- 收稿日期:2023-10-19
- 网络出版时间:2024-09-10 15:25:17
2. 信阳职业技术学院附属医院血液净化室, 河南 信阳 464000;
3. 郑州人民医院肾内科, 郑州 450000;
4. 郑州大学第二附属医院肾病科, 郑州 450000
2. Blood Purification Room, Affiliated Hospital of Xinyang Vocational and Technical College, Xinyang 464000, China;
3. Department of Nephrology, Zhengzhou People's Hospital, Zhengzhou 450000, China;
4. Department of Nephrology, The Second Affiliated Hospital of Zhengzhou University, Zhengzhou 450000, China
慢性肾小球肾炎(chronic glomerulonephritis,CGN)为临床常见肾病。目前发病原因尚未明确,可能与免疫、遗传、炎症因素及高血压等多种因素作用下通过介导免疫复合物损害肾脏组织有关[1]。CGN可造成肾小球实质性细胞坏死、脱落或凋亡,肾小球硬化,肾小管萎缩或纤维化,严重者可发展为尿毒症,导致患者死亡[2-3]。因此,及早发现肾损害对防止肾功能恶化和改善预后十分重要。临床研究发现,CGN患者血管内皮生长因子(vascular endothelial growth factor,VEGF)、半胱氨酸蛋白酶抑制剂C(Cystatin C,CysC)和视黄醇结合蛋白(retinol-binding protein,RBP)水平异常升高,为探讨其与CGN肾脏病理改变及患者预后是否存在关联,本研究选取102例CGN患者作为研究对象,分析了VEGF、CysC、RBP与CGN病理及预后的相关性,以期为临床工作提供指导。
1 材料与方法 1.1 临床资料选取2020年6月至2022年8月郑州市金水区总医院诊治的102例CGN患者作为观察组,并根据病理类型将其进一步分为系膜增生性肾炎(mesangial proliferative glomeru-lonephritis,MSPGN)组(n = 35)、系膜毛细血管性肾小球肾炎(membranoproliferative glomerulonephritis,MPGN)组(n = 23)、膜性肾病(membranous nephropathy,MN)组(n = 27)、局灶节段性肾小球硬化(focal segmental glomerulosclerosis,FSGS)组(n = 17)。同期选取51例健康体检者作为对照组。纳入标准:临床确诊为CGN;伴有水肿、血尿等临床表现,且估算肾小球滤过率(estimated glomerular filtration rate,eGFR)60~ < 90 mL/(min·1.73 m2);未接受过激素或免疫抑制剂等治疗;认知功能正常。排除标准:继发性肾小球肾炎或遗传性肾小球肾炎;恶性肿瘤;既往接受过肾移植;肾结石。本研究获得郑州市金水区总医院医学伦理委员会批准(2020LL0612)。所有患者知情同意。
观察组中,男60例,女42例,年龄32~70岁,平均(51.33±2.96)岁;体重指数(body mass index,BMI)19~26 kg/m2,平均(23.51±2.47)kg/m2;吸烟史32例,饮酒史18例;合并高血压33例,糖尿病28例。对照组中,男31例,女20例,年龄33~70岁,平均(51.39±2.94)岁;BMI 20~26 kg/m2,平均(23.55±2.44)kg/m2。2组一般资料比较无统计学差异,具有可比性。
对观察组所有患者随访12个月,根据其预后不同,分为进展组和无进展/缓解组。预后判定标准:疾病缓解,eGFR提升≥5 mL/(min·1.73 m2);无进展,eGFR提升 < 5 mL/(min·1.73 m2);进展,eGFR降低≥5 mL/(min·1.73 m2)。
1.2 方法 1.2.1 血清指标测定于清晨空腹状态下采集静脉血5 mL,3 000 r/min离心10 min,取上清液;采用免疫速率散射比浊法(Array360型全自动特定蛋白分析仪及配套试剂盒购自美国Backman公司)测定CysC,采用酶联免疫吸附法(试剂盒购自深圳晶美生物科技有限公司)测定VEGF,采用乳胶增强免疫比浊法(Olympus Au2700全自动生化分析仪及配套试剂盒购自日本Olympus公司)测定RBP。
1.2.2 病理积分评估观察组患者均在超声引导下行肾穿刺活检,取得含有10个以上肾小球的肾脏组织后,行病理检查。由2名医师根据KATAFUCHI等[4]的半定量评分法进行评估,评估内容包括肾小球损伤(1~12分)、肾间质损伤(0~9分)、血管病变(0~6分),总分为27分,得分越高表示病理改变越严重。
1.3 统计学分析采用SPSS 22.0软件行统计学分析。符合正态分布的计量资料采用x±s表示,行方差齐性检验,满足方差齐性则采用独立样本t检验,若不满足方差齐性,则采用未假设方差齐性检验;不满足正态分布的计量资料采用M(P25~P75)表示,2组间比较采用Mann-Whitney U检验;4组间比较行Kruskal-Wallis H检验。计数资料用率(%)表示,行χ2检验。采用Pearson法分析VEGF、CysC、RBP与病理积分的相关性。采用多因素Cox风险回归分析VEGF、CysC、RBP对CGN患者预后的影响;采用logistic回归模型建立VEGF、CysC、RBP 3项联合预测CGN患者预后的模型;采用受试者操作特征(receiver operating characteristics,ROC)曲线分析VEGF、CysC、RBP及3项联合预测CGN患者预后的效能。P < 0.05为差异有统计学意义。
2 结果 2.1 观察组与对照组VEGF、CysC、RBP比较观察组VEGF、CysC、RBP均高于对照组,差异均有统计学意义(均P < 0.01)。见表 1。
| Group | VEGF(pg/mL) | CysC(mg/L) | RBP(mg/L) |
| Observation group(n = 102) | 239.10(220.00-271.20) | 1.15(1.08-1.43) | 100.45(87.88-113.55) |
| Control group(n = 51) | 153.70(136.60-170.40) | 0.80(0.70-0.90) | 43.10(34.70-53.20) |
| Z | -9.943 | -9.204 | -10.067 |
| P | < 0.001 | < 0.001 | < 0.001 |
2.2 不同病理类型CGN患者VEGF、CysC、RBP比较
4组VEGF、CysC比较,差异有统计学意义(P < 0.05),且FSGS组VEGF、CysC水平高于MSPGN组、MPGN组及MN组,差异有统计学意义(P < 0.05)。4组RBP比较无统计学差异。FSGS组RBP高于MSPGN组,差异有统计学意义(P < 0.05)。见表 2。
| Group | VEGF(pg/mL) | CysC(mg/L) | RBP(mg/L) | Pathological scores |
| MSPGN group(n = 35) | 225.00(245.40-271.74)1) | 1.00(1.00-1.10)1) | 95.90(87.90-105.60)1) | 7.00(6.00-10.00)1) |
| MPGN group(n = 23) | 233.60(217.90-256.80)1) | 1.10(1.10-1.20)1) | 100.40(83.30-114.30) | 8.00(6.00-10.00)1) |
| MN group(n = 27) | 229.90(220.10-259.00)1) | 1.20(1.10-1.40)1) | 102.20(85.00-117.10) | 9.00(7.00-11.00)1) |
| FSGS group(n = 17) | 318.80(294.25-338.60) | 1.80(1.60-1.90) | 138.40(91.80-150.85) | 13.00(8.00-14.50) |
| Z | 38.126 | 45.858 | 6.819 | 12.764 |
| P | < 0.001 | < 0.001 | 0.078 | 0.005 |
| 1)compared with FSGS group,P < 0.05. | ||||
2.3 血清VEGF、CysC、RBP与CGN病理积分的相关性分析
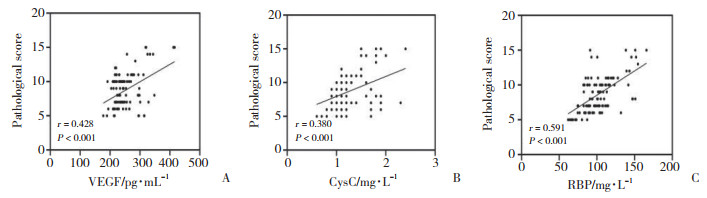
Pearson相关性分析显示,VEGF、CysC、RBP与病理积分呈正相关(r = 0.428,P < 0.001;r = 0.380,P < 0.001;r = 0.591,P < 0.001)。见图 1。
|
| A, correlation analysis between VEGF and pathological score in CGN patients; B, correlation analysis between CysC and pathological score of CGN patients; C, correlation analysis between pathological score and RBP in CGN patients. 图 1 血清VEGF、CysC、RBP与CGN病理积分的相关性分析 Fig.1 Correlation analysis of serum VEGF, CysC, and RBP with CGN pathological scores |
2.4 不同预后患者的基线资料和血清VEGF、CysC、RBP比较
进展组与无进展/缓解组患者的基线资料比较,差异无统计学意义(P > 0.05);进展组VEGF、CysC、RBP均高于无进展/缓解组(均P < 0.05)。见表 3。
| Item | Progress group(n = 28) | No progress/remission group(n = 74) | χ2/Z/t | P |
| Sex [n(%)] | 1.300 | 0.254 | ||
| Male | 19(67.86) | 41(55.41) | ||
| Female | 9(32.14) | 33(44.59) | ||
| Age(year) | 51.54±2.80 | 51.30±3.01 | 0.364 | 0.717 |
| BMI(kg/m2) | 23.39±2.06 | 23.61±2.63 | 0.390 | 0.697 |
| Smoking history [n(%)] | 2.364 | 0.124 | ||
| Yes | 12(42.86) | 20(27.03) | ||
| No | 16(57.14) | 54(72.97) | ||
| Drinking history [n(%)] | 1.436 | 0.231 | ||
| Yes | 7(25.00) | 11(14.86) | ||
| No | 21(75.00) | 63(85.14) | ||
| Hypertension [n(%)] | 0.252 | 0.616 | ||
| Yes | 8(28.57) | 25(33.78) | ||
| No | 20(71.43) | 49(66.22) | ||
| Diabetes [n(%)] | 1.784 | 0.182 | ||
| Yes | 5(17.86) | 23(31.08) | ||
| No | 23(82.14) | 51(68.92) | ||
| VEGF(pg/mL) | 294.00(259.95-320.23) | 230.00(218.05-245.25) | -5.092 | < 0.001 |
| CysC(mg/L) | 1.60(1.23-1.80) | 1.10(1.00-1.20) | -5.413 | < 0.001 |
| RBP(mg/L) | 121.45±27.10 | 95.83±14.56 | 6.146 | < 0.001 |
2.5 影响CGN患者预后的多因素Cox风险回归分析
以预后为因变量(进展=1,无进展/缓解=2),以VEGF、CysC、RBP为自变量,以随访时间为时间变量,行多因素Cox风险回归分析显示,VEGF、CysC、RBP水平升高是影响CGN患者预后的危险因素(P < 0.05)。见表 4。
| Variable | B | SE | Wald | P | HR | 95%CI | |
| Lower limit | Upper limit | ||||||
| VEGF | 0.014 | 0.003 | 22.095 | < 0.001 | 1.014 | 1.008 | 1.020 |
| CysC | 1.964 | 0.430 | 20.877 | < 0.001 | 7.127 | 3.069 | 16.550 |
| RBP | 0.032 | 0.007 | 18.469 | < 0.001 | 1.032 | 1.017 | 1.047 |
2.6 3项联合预测模型的构建
以预后为因变量(进展=1,无进展/缓解=2),纳入VEGF、CysC、RBP为解释变量,进行logistic回归分析。结果见表 5。根据回归结果中的回归系数值拟合3项联合诊断的评估值计算公式:3项联合诊断评估值=VEGF+3.475/0.040×CysC+0.094/0.040×RBP。
| Variable | B | SE | Wald | P | HR | 95%CI | |
| Lower limit | Upper Limit | ||||||
| VEGF | 0.040 | 0.014 | 8.494 | 0.004 | 1.041 | 1.013 | 1.070 |
| CysC | 3.475 | 1.415 | 6.028 | 0.014 | 32.288 | 2.016 | 517.249 |
| RBP | 0.094 | 0.025 | 14.274 | < 0.001 | 1.099 | 1.046 | 1.154 |
2.7 预测效能分析(表 6、图 2)
| Variable | AUC | Standard error | P | 95%CI | Cut-off | Jorden index | Sensitivity(%) | Specificity(%) | |
| Lower limit | Upper limit | ||||||||
| VEGF | 0.828 | 0.057 | < 0.001 | 0.715 | 0.940 | 270.000 | 0.682 | 75.00 | 93.20 |
| CysC | 0.844 | 0.047 | < 0.001 | 0.751 | 0.937 | 1.450 | 0.646 | 71.40 | 93.20 |
| RBP | 0.760 | 0.061 | < 0.001 | 0.639 | 0.880 | 117.950 | 0.530 | 57.10 | 95.90 |
| Triplex | 0.940 | 0.028 | < 0.001 | 0.884 | 0.995 | 611.465 | 0.785 | 89.30 | 89.20 |
|
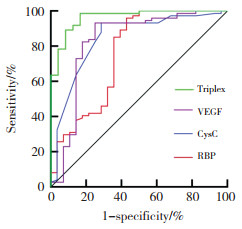
| 图 2 VEGF、CysC、RBP及3项联合预测CGN患者预后的效能分析 Fig.2 Efficacy analysis of VEGF, CysC, RBP, and the three combinations in predicting prognosis of CGN patients |
ROC曲线分析显示,VEGF、CysC、RBP及3项联合预测CGN患者预后的曲线下面积(area under curve,AUC)值分别为(0.828、0.844、0.760、0.940,P < 0.05);灵敏度分别为75.00%、71.40%、57.10%、89.30%;特异度分别为93.20%、93.20%、95.90%、89.20%。
3 讨论流行病学调查显示,慢性肾脏病的患病率高达10.80%,其中由CGN发展至慢性肾脏病的比例高达64.60%,且男性发病率远高于女性。目前,CGN的发病机制尚未完全阐明,可能与免疫炎性损伤等相关,即炎性介质可能引起肾小球损伤,导致肾小球细胞增生。另外,免疫复合物沉淀在肾小球基底膜或足细胞上,也可损害肾小球,并通过破坏肾小球滤过屏障,导致CGN发生。
研究[5]发现,VEGF在CGN患者中呈异常升高趋势,即其表达水平可能随病理损害程度而上升。VEGF具有刺激肾小球内皮细胞增殖、迁移,增加肾小球毛细血管通透性,促进血浆蛋白外渗、纤维蛋白沉积等作用[6];同时,VEGF的过度表达也能促进肾小球增殖、迁移,通过引起系膜细胞大量分泌细胞外基质,致使肾小管硬化形成[7]。另外,VEGF水平的升高也可介导炎性细胞因子进一步加重对肾小管的损害,促进疾病进展[8]。本研究结果显示,观察组VEGF表达水平显著高于健康体检者,表明CGN患者存在VEGF表达上调,分析其原因可能与肾脏组织缺氧、炎性细胞因子诱导等有关。本研究还发现,在不同病理类型的CGN患者中,FSGS组VEGF水平显著高于MSPGN组、MPGN组及MN组,且VEGF与病理积分呈正相关,进一步证实了VEGF水平随着病理损害程度而升高。
CysC是临床上反映肾小球滤过率和肾脏功能受损情况的重要指标[9]。正常情况下,其含量极低,而在CGN患者中,肾小球滤过率下降促使血浆中CysC浓度增加,加速了肾小球损伤和硬化进展[10-11];同时,炎性细胞因子也能诱导CysC大量产生和释放[12]。
RBP是一种载体蛋白,能通过与甲状腺激素结合蛋白结合,形成高分子蛋白复合物而不被肾小球滤过[13];即便以游离的形式被肾小球滤过出现在原尿中,也可被近端肾小管上皮细胞重吸收,仅有少量的RBP从尿液中排出[14-15]。但在CGN患者中,肾小管功能受损会对RBP的重吸收产生影响,并影响其与甲状腺激素结合蛋白的结合,导致RBP在血液中蓄积[16]。此外,炎性细胞因子也可诱导RBP大量产生释放。本研究结果显示,观察组CysC、RBP水平均高于对照组,且FSGS组CysC水平高于MSPGN组、MPGN组及MN组,RBP水平高于MSPGN组。与孙蔚倩等[17]和徐磊霞等[18]的研究结果较为一致。提示监测CysC、RBP水平的变化有助于为早期肾功能损害评估提供参考依据。
本研究还发现,在不同预后的CGN患者中,VEGF、CysC、RBP表达水平也存在差异。对CGN患者随访12个月,根据eGFR改善程度分为2组,结果显示,进展组VEGF、CysC、RBP均高于无进展/缓解组。提示三者水平变化可反映CGN患者的预后。多因素Cox风险回归分析也显示,VEGF、CysC、RBP水平升高是影响CGN患者预后的危险因素。ROC曲线显示,VEGF、CysC、RBP预测CGN患者预后的AUC值分别为0.828、0.844、0.760,说明其在预后评估中具有一定临床价值。同时,通过对这些指标的进一步分析发现,VEGF、CysC、RBP联合预测的AUC值(0.940)高于单项预测,表明3项联合可能会进一步提高预测效能。
综上所述,CGN患者血清VEGF、CysC、RBP呈高表达趋势,且其表达水平随病理积分升高。同时,这三者也是影响CGN患者预后的危险因素,联合检测可提高对预后的预测效能。
| [1] |
郑舒文, 王柏森, 李志明, 等. 基于网络药理学及分子对接探讨参苓白术散对慢性肾小球肾炎和抑郁症异病同治的作用机制[J]. 中国医科大学学报, 2022, 51(9): 804-809. DOI:10.12007/j.issn.0258-4646.2022.09.007 |
| [2] |
徐保振, 高玉伟, 杨洪娟, 等. 慢性肾小球肾炎患者血压晨峰、心率变异性、血管内皮功能及肾功能损害间关系研究[J]. 临床军医杂志, 2021, 49(9): 1029-1031. DOI:10.16680/j.1671-3826.2021.09.23 |
| [3] |
陈聪永, 程莉. 凝血因子Ⅷ、血小板反应蛋白1及可溶性Axl受体酪氨酸激酶在慢性肾小球肾炎患者中的表达情况及诊断价值[J]. 广西医学, 2023, 45(1): 25-29. DOI:10.11675/j.issn.0253-4304.2023.01.06 |
| [4] |
KATAFUCHI R, KIYOSHI Y, OH Y, et al. Glomerular score as a prognosticator in IgA nephropathy: its usefulness and limitation[J]. Clin Nephrol, 1998, 49(1): 1-8. |
| [5] |
马文婷, 于平年, 宋雪艳. 血清VEGF与老年2型糖尿病肾病微血管病变相关性研究[J]. 中国实验诊断学, 2022, 26(12): 1814-1815. DOI:10.3969/j.issn.1007-4287.2022.12.021 |
| [6] |
舒涛, 杨帆, 杨增悦, 等. 肾细胞癌血清p53, TGF-β1, VEGF表达水平和病理分期相关性分析[J]. 国际泌尿系统杂志, 2021, 41(3): 4. DOI:10.3760/cma.j.cn431460-20200408-00015 |
| [7] |
徐海波. 慢性肾小球肾炎患者尿液VEGF、TGF-β1水平变化及相关性研究[J]. 国际检验医学杂志, 2023, 44(8): 988-991, 997. DOI:10.3969/j.issn.1673-4130.2023.08.018 |
| [8] |
陈焓, 李志洪. 血清VEGF、HIF-1α及Hcy与2型糖尿病视网膜病变的相关性[J]. 川北医学院学报, 2022, 37(2): 220-223. DOI:10.3969/j.issn.1005-3697.2022.02.021 |
| [9] |
KIM HY, KWEON SS, LEE YH, et al. Cystatin c-based estimated GFR and albuminuria are independently associated with all-cause and cvd mortality in korean population: the dong-gu Study[J]. Maturitas, 2021, 143(7): 178-183. DOI:10.1016/j.maturitas.2020.10.016 |
| [10] |
张莉, 蒋丽琼, 马钧, 等. 尿液肾功能指标和血清半胱氨酸蛋白酶抑制剂C对早期糖尿病肾病的诊断价值及其风险评估模型的建立[J]. 临床检验杂志, 2022, 40(8): 604-608. DOI:10.13602/j.cnki.jcls.2022.08.09 |
| [11] |
邱丰胜. 血清半胱氨酸蛋白酶抑制剂尿素氮血肌酐尿微量白蛋白联合检测在早期诊断肾脏疾病中的价值研究[J]. 山西医药杂志, 2022, 51(14): 1661-1663. DOI:10.3969/j.issn.0253-9926.2022.14.032 |
| [12] |
GRASSELLI C, BARBATI A, CESARINI L, et al. The validation of immunoblot sds-page as a qualitative and quantitative method for the determination of urinary cystatin c in neonates[J]. Clin Biochem, 2021, 87: 52-59. DOI:10.1016/j.clinbiochem.2020.10.005 |
| [13] |
韩婧, 张勉之, 孙岚云. 血清RBP4、NGAL、CysC、IL-2、白蛋白球蛋白比值在老年慢性肾脏病中的变化特点及意义[J]. 中国老年学杂志, 2023, 43(7): 1606-1609. DOI:10.3969/j.issn.1005-9202.2023.07.019 |
| [14] |
黄玉萍, 杨思慧, 龚晶. 血补体C1q、尿视黄醇结合蛋白对紫癜性肾炎患儿早期诊断及疾病预后的评估价值[J]. 中华生物医学工程杂志, 2019(5): 5:542-546. DOI:10.3760/cma.j.issn.1674-1927.2019.05.006 |
| [15] |
傅仙平. 血清补体C1q和尿视黄醇结合蛋白在紫癜性肾炎患儿早期诊断及疾病预后中的价值[J]. 中国妇幼保健, 2021, 36(12): 2812-2815. DOI:10.19829/j.zgfybj.issn.1001-4411.2021.12.041 |
| [16] |
方芳, 汪宏, 耿克明, 等. 血清Cys C、RBP和尿mALB检测对肾小球滤过功能及肾功能损伤诊断分析[J]. 现代生物医学进展, 2020, 20(15): 2983-2986. DOI:10.13241/j.cnki.pmb.2020.15.038 |
| [17] |
孙蔚倩, 胡屏, 贺海东, 等. 血清NGAL、CysC与慢性肾小球肾炎病理的相关性研究[J]. 重庆医学, 2020, 49(19): 3211-3215, 3219. DOI:10.3969/j.issn.1671-8348.2020.19.015 |
| [18] |
徐磊霞, 许琴, 曹娟. RBP联合尿液蛋白检测对慢性肾小球肾炎预后的评估[J]. 临床输血与检验, 2018, 20(1): 54-56, 60. DOI:10.3969/j.issn.1671-2587.2018.01.020 |
 2024, Vol. 53
2024, Vol. 53