文章信息
- 马斯童, 吴慧颖
- 早期子宫内膜癌荧光腹腔镜手术及前哨淋巴结检测的护理配合
- Nursing coordination of fluorescence laparoscopic surgery and sentinel lymph node biopsy for early endometrial cancer
- 中国医科大学学报, 2024, 53(6): 569-572
- Journal of China Medical University, 2024, 53(6): 569-572
-
文章历史
- 收稿日期:2023-12-11
- 网络出版时间:2024-05-31 11:23:00
子宫内膜癌发病率居我国妇科恶性肿瘤第二位,仅次于宫颈癌,且近年来其发病率逐年升高,发病人群日趋年轻化[1]。子宫内膜癌全面分期手术需切除盆腔及腹主动脉旁淋巴结,但早期患者出现腹膜后淋巴结转移概率极低,因此,全子宫切除术的同时是否行盆腔淋巴结清扫目前尚有争议[2]。吲哚菁绿(indocyanine green,ICG)注射液作为示踪剂安全有效,能够准确定位盆腔淋巴结,在早期子宫内膜癌荧光腹腔镜手术及前哨淋巴结检测中应用价值较高[3]。随着荧光腹腔镜日益广泛应用,对手术室护理的要求不断提高,术前准备、术中配合及护士对解剖结构和手术步骤的了解都对手术顺利进行至关重要。本研究通过分析中国医科大学附属盛京医院收治的2例早期子宫内膜癌荧光腹腔镜手术及前哨淋巴结检测患者的临床资料,总结护理配合流程及经验。
1 临床资料 1.1 研究对象本研究获得中国医科大学附属盛京医院医学伦理委员会批准(2018PS251K),2例患者知情同意。
患者1,53岁,以“月经淋漓不尽1月余”为主诉就诊于我院妇科门诊,于外院行盆腔超声提示:子宫前倾位,大小约8.3 cm×6.2 cm×5.4 cm,形态饱满,内部回声欠均匀,内膜厚约2.3 cm,回声粗糙,彩色多普勒血流显像内见较丰富彩色血流。提示子宫内膜增厚、回声粗糙,建议进一步检查除外恶性。进一步行诊断性刮宫术,术后病理提示子宫内膜高级别上皮内瘤变。我院病理会诊提示子宫内膜样腺癌,高分化,诊断为子宫内膜样腺癌。入院后盆腔超声提示子宫前倾位,大小约7.9 cm×5.3 cm×5 cm,子宫内膜显示模糊,宫腔内见范围约2.0 cm×0.4 cm液性区。全腹增强CT检查提示:子宫内膜强化欠均匀。双侧附件区未见确切异常,盆腔未见肿大淋巴结。盆腔增强核磁共振成像(magnetic resonance imaging,MRI)提示子宫内膜不均匀增厚,左侧宫角区内见等T1稍长T2异常信号影(大小约1.7 cm×1.2 cm),浸润浅表肌层。择期手术行全身麻醉下荧光腹腔镜全子宫双侧附件切除术及前哨淋巴结检测。
患者2,59岁,以“绝经后阴道流液半个月”为主诉收入我院妇科,于我院检查超声提示:子宫前倾位,大小约7. 0 cm×5.1 cm×4.9 cm,宫腔内见多个中等回声团,较大者2.8 cm×2.8 cm,边界清楚,另见宫腔积液3.0 cm×1.5 cm,注意子宫内膜癌。正电子发射计算机断层显像提示宫腔内肿物氟代脱氧葡萄糖(18F-fluorodeoxyglucose,18-FDG)摄取增加,符合恶性。结合盆腔增强MRI,考虑肿瘤浸润基层厚度<1/2。择期行全身麻醉下诊断性刮宫术,术中冰冻病理回报考虑恶性。后行全身麻醉下荧光腹腔镜全子宫双侧附件切除术及前哨淋巴结检测。
1.2 手术及随访全身麻醉下建立气腹,采用欧谱曼迪Opto-2100荧光腹腔镜系统(广东欧普曼迪科技有限公司)直视腹腔后,分别于子宫颈3点和9点,先浅注射点(深度0.1~0.3 cm)、后深注射点(深度1~2 cm)注射ICG(1.25 mg/mL)各1 mL。采用高清白光模式探查盆腔和腹腔,荧光模式探查前哨淋巴结,按术中冰冻病理结果进行盆腔淋巴结清扫。2例手术过程均顺利,平均手术时间145 min,平均术中出血60 mL,未输血。手术结束后拔除气管插管,患者安返病房。无术后并发症。术后3个月、6个月、1年门诊随访未见复发及转移。
2 护理配合 2.1 术前准备 2.1.1 心理护理为患者讲解手术室环境、麻醉方式、治疗目的及荧光腹腔镜的优势等相关知识,解答患者的疑惑,减轻其紧张情绪,有效缓解其心理压力,增加患者的依从性[4]。
2.1.2 手术设备及物品准备巡回护士于手术开始前调节适宜的温度、湿度,打开层流空气净化系统,检查并调试腹腔镜超声刀等设备于备用状态。术中使用设备包括荧光腹腔镜系统、气腹系统、冷光源、冲洗吸引装置、超声刀、血管闭合系统等。按序摆放手术设备(图 1)。
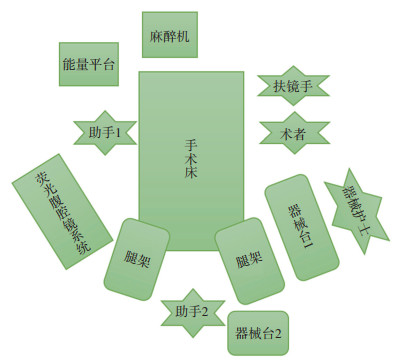
|
| 图 1 荧光腹腔镜内膜癌手术设备摆放示意图 |
2.1.3 患者准备
术前备皮、留置导尿,询问患者禁食水时间以及有无药物和碘过敏史。
2.2 术中配合 2.2.1 巡回护士配合 2.2.1.1 执行术前暂停程序(Time-out)开皮前巡回护士与手术医生、麻醉医生及洗手护士共同核对患者姓名、性别、年龄、住院号、手术部位、手术名称、术前诊断。
2.2.1.2 建立静脉通路手术开始前选择患者右前臂粗直血管建立静脉通路,协助麻醉医生建立有创血压监测。
2.2.1.3 摆放术中患者体位术中需2种体位。(1)初始体位:患者全身麻醉后,巡回护士用三角巾固定患者左上肢于身体一侧,右上肢外展≤90°,妥善管理动静脉通路,取截石位,双腿间夹角<90°,臀部超出手术床缘约10 cm,腿架托住小腿,保持膝关节轻度屈曲,腘窝悬空,必要时腘窝垫体位垫,双下肢用约束带固定。本组患者均未发生臂丛神经损伤和腘窝神经及腓肠肌损伤。(2)二次体位:气腹建立后,调节体位至头低足高位,身体与水平夹角均保持在20°,通过重力作用使肠管移动至上腹,充分暴露盆腔术野。身体与水平夹角不可过大,必要时可使用肩托,防止患者向头部滑动。
2.2.1.4 预防术中低体温尽可能减少皮肤暴露,腹腔冲洗液加温至37 ℃,根据手术时长使用加温毯等加温设备,本组患者术中均未发生低体温。
2.2.1.5 术中观察及预防压疮术前在患者受压部位涂抹凡士林等保护皮肤,术中定时巡护患者,检查受压部位并给予适当按摩,促进血液循环[5],本组患者均无压疮发生。
2.2.1.6 ICG的用药护理ICG避光、密封、冷藏保存,使用时现配现用,不得提前配置。使用前遵医嘱用无菌注射用水将1支25 mg/mL ICG配制成1.25 mg/mLICG稀释液备用。术前详细询问患者过敏史、用药史,并核对ICG过敏试验结果。按照说明书配制药物,现用现配,充分溶解ICG,避免该药不完全溶解引起的不良反应。应用ICG后密切观察患者有无眼结膜充血、浮肿、皮疹、血压、心率、呼吸、血氧饱和度的变化等症状,本组2例患者均无过敏史,用药后未出现异常症状。如有过敏体质的患者应慎用ICG,对该药或对碘过敏的患者禁用ICG。即使ICG过敏试验阴性,注射过程中仍需密切观察患者生命体征等。为防止过敏性休克,用药前应备好抗休克急救药物,特别是老年人和初次用药的患者,若发生不良反应要及时停药,巡回护士及时通知医生,迅速采取抢救措施,并积极配合抢救[6]。
2.2.2 器械护士配合 2.2.2.1 物品清点器械护士提前刷手上台整理器械及物品,与巡回护士共同清点手术器械及其他物品,并按器械使用先后顺序摆放。严格执行双人(器械护士和巡回护士)逐项4次清点时机(手术开始前、关闭体腔前、关闭体腔后、缝合皮肤前)[7]。
2.2.2.2 无菌器械台摆放器械护士需准备2个无菌器械台,一为会阴部手术器械台,放置注射器、ICG、举宫杯、消毒棉球等会阴部操作所需物品,二为腹部手术器械台,放置腹腔镜器械及基础器械。2个无菌器械台器械不可混用,手术结束后分别清点器械及纱布数目。接触会阴部操作器械台后必须更换手术衣、手套。
2.2.2.3 手术配合患者全身麻醉下,建立气腹及操作孔,分离盆腔粘连,恢复盆腔正常解剖结构。随后用Home-lock夹闭双侧输卵管,防止术中挤压子宫导致瘤细胞通过输卵管扩散至腹腔。洗手护士配合手术助手选择合适大小的举宫杯,以备使用。术者切断双侧圆韧带,Home-lock夹闭双侧卵巢固有韧带并切断,打开后腹膜。助手于宫颈3点位先浅注射点(深度0.1~0.3 cm)、后深注射点(深度1~2 cm)注射ICG(1.25 mg/mL)各1 mL后,置入举宫杯。术者沿左侧淋巴引流区域寻找示踪剂标记的淋巴管,沿着示踪淋巴管寻找左侧第一站显影的淋巴结为前哨淋巴结(图 2),巡回护士记录各前哨淋巴结显影的时间、切除各前哨淋巴结的位置以及数目。术者切除左侧前哨淋巴结后,用取物袋从操作孔中取出左侧前哨淋巴结,立即送术中病理。同时助手取下举宫杯,于宫颈9点位注射ICG(注射方法同前),再次置入举宫杯。定位右侧前哨淋巴结(图 3),协助术者切除右侧前哨淋巴结后,术者用取物袋从操作孔中取出右侧淋巴结,立即送术中病理。显影过程中如一侧盆腔淋巴结显影失败,应行该侧盆腔淋巴结系统切除术。如果发现明显肿大的淋巴结,可疑肿瘤转移,无论是否显影均应切除[8]。本组2例患者双侧前哨淋巴结均显影,提示无淋巴管堵塞,并未发现明显肿大淋巴结。患者一切下2枚显影前哨淋巴结,病理结果回报双侧均为良性。患者二切下4枚显影前哨淋巴结,病理结果回报左侧淋巴结反应性增生,右侧为良性。2例患者均未行盆腔淋巴结清扫术。术者将腹腔镜切换至高清白光模式,使用单极电钩和超声刀切除子宫及双侧附件后,取出举宫杯,取出子宫及双侧附件,器械护士同时传递准备好的无粉手套(无粉手套内填塞1块小纱布),塞入阴道内,防止漏气。
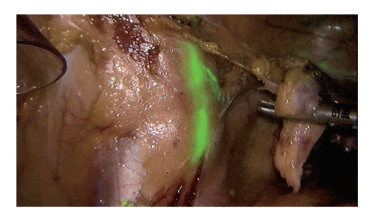
|
| 图 2 左侧前哨淋巴结显影图 |
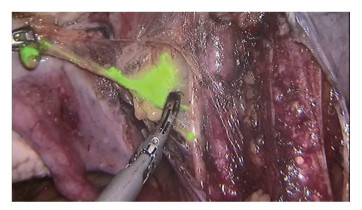
|
| 图 3 右侧前哨淋巴结显影图 |
器械护士传递持针器和1号可吸收线,缝合阴道断端后,助手取出阴道内无粉手套及小纱布。置引流管并妥善固定,排出腹腔内CO2气体后,关闭腹腔。关闭腹腔前后,器械护士分别与巡回护士检查器械完整性,清点2个器械台器械、纱布及缝合针等物品。
3 讨论在我国子宫内膜癌的发病率有逐年增加的趋势,手术治疗是早期子宫内膜癌首选的治疗手段,淋巴结的转移状态是子宫内膜癌患者后续辅助治疗的标准[9]。前哨淋巴结是淋巴引流区域癌细胞首先转移的淋巴结,若前哨淋巴结无癌细胞转移通常认为该区域无癌细胞转移。前哨淋巴结检测能有效取代淋巴结清扫[10],减少不必要的淋巴结清扫的同时也减少了血管、神经损伤及淋巴水肿、乳糜漏等术后并发症,从而提高患者的术后生存质量。前哨淋巴结检测是判断淋巴结转移有效可靠的方式,在子宫内膜癌手术中有重要的意义,对患者远期生存率无显著影响[11]。
与其他示踪剂相比,ICG具有荧光显影明显、检出率高、使用方法简便快捷等优势[12],在临床上被广泛使用。由于ICG宫颈注射后前哨淋巴结会在2~3 min内显影,手术过程中器械护士的配合尤为关键。由于前哨淋巴结位置有不确定性,所以在ICG注射同时要保持视野清晰,实时监测前哨淋巴结的显影,以便于术者及时、正确地定位前哨淋巴结。淋巴结取出过程中器械护士注意无瘤技术,接触过淋巴结的器械需在热蒸馏水中浸泡5 min,尽可能减少瘤细胞的种植转移[13]。标本取出后器械护士及时与手术医生核对,并再次与巡回护士核对病理名称,交与巡回护士放入病理袋中送检。切除淋巴结及全子宫双附件过程中器械护士及时清理超声刀和双极电凝钳端的结痂,以保证良好的止血效果。手术中器械护士应时刻关注术野,了解手术步骤,默契配合手术。巡回护士应时刻关注手术进展,及时添加手术用品。术中密切观察患者有无ICG用药的不良反应,并及时通知医生。由于手术时间长,巡回护士要预防患者术中低体温发生,铺设加温毯。患者处于头低截石位,出现下肢神经损伤、皮肤压疮的概率也大大增加,巡回护士要加强手术期间的巡护,如体位的正确摆放、手术期间提醒参与手术的人员不要压迫患者下肢、定时按摩受压部位减轻压力等,能有效避免患者术中并发症的发生。手术结束后,巡回护士逐步恢复患者体位,逐一放下其双腿,防止体位性低血压的发生[14-15]。
荧光腹腔镜对子宫内膜癌前哨淋巴结定位有至关重要的作用,通过对淋巴结的标记,使前哨淋巴结切除手术更加精确、彻底。应用于临床早期子宫内膜癌分期手术中有安全、操作简单、容易掌握,可实时显示和指引淋巴结切除[16]等优点,成为了越来越多手术医生的选择。因此手术室护士了解手术目的、掌握手术配合步骤、加强手术期间巡视,主动熟练、默契地配合手术,才能促进荧光腹腔镜子宫内膜癌手术前哨淋巴结检测技术的顺利开展,让更多子宫内膜癌患者从中受益。
| [1] |
王秀琪, 孙智晶, 郎景和. 子宫内膜癌的筛查[J]. 中国实用妇科与产科杂志, 2019, 35(11): 1273-1277. DOI:10.19538/j.fk2019110122 |
| [2] |
刘建, 廖宗敏, 胡红波. 子宫内膜癌病理特征与盆腔淋巴结转移的关系研究[J]. 当代医学, 2022, 28(6): 36-39. DOI:10.3969/j.issn.1009-4393.2022.06.013 |
| [3] |
祁青玲, 汪祖春, 曾慧. 腹腔镜吲哚菁绿荧光显影指引淋巴结切除用于早期子宫内膜癌分期手术的临床价值[J]. 临床和实验医学杂志, 2020, 19(7): 763-765. DOI:10.3969/j.issn.1671-4695.2020.07.027 |
| [4] |
张淑珍, 欧阳惠娴, 黄明福, 等. 手术室术前访视缓解手术病人心理压力和紧张情绪的效果分析[J]. 循证护理, 2022, 8(3): 409-412. DOI:10.12102/j.issn.2095-8668.2022.03.027 |
| [5] |
庄雪萍, 郭青厚, 钟娆霞. 手术患者术中压疮发生的相关危险因素及护理对策[J]. 临床护理杂志, 2021, 20(6): 42-44. DOI:10.3969/j.issn.1671-8933.2021.06.015 |
| [6] |
林珍, 史涛. 注射用吲哚菁绿致过敏反应1例[J]. 中国药物警戒, 2018, 15(1): 63-64. DOI:10.3969/j.issn.1672-8629.2018.01.018 |
| [7] |
韩湲. 手术室器械敷料一体化的管理[J]. 世界最新医学信息文摘, 2019, 19(4): 132-133. DOI:10.19613/j.cnki.1671-3141.2019.4.084 |
| [8] |
中国研究型医院学会妇产科专业委员会. 子宫内膜癌前哨淋巴结切除临床应用专家共识[J]. 中国妇产科临床杂志, 2020, 21(4): 438-440. DOI:10.13390/j.issn.1672-1861.2020.04.033 |
| [9] |
叶佳, 张金伟. 达芬奇机器人手术系统在早期子宫内膜癌前哨淋巴结检测中的研究进展[J]. 中国医学装备, 2022, 19(3): 187-191. DOI:10.3969/J.ISSN.1672-8270.2022.03.041 |
| [10] |
孙薇, 朱滔. 早期子宫内膜癌前哨淋巴结活检技术的研究进展[J]. 浙江医学, 2019, 41(2): 197-201. DOI:10.12056/j.issn.1006-2785.2019.41.2.2018-1158 |
| [11] |
张明海, 王育. 前哨淋巴结活检在早期高危子宫内膜癌患者治疗中的研究进展[J]. 实用妇产科杂志, 2021, 37(2): 101-104. |
| [12] |
陈曦. 示踪剂识别早期子宫内膜癌前哨淋巴结影响因素的Meta分析[D]. 沈阳: 中国医科大学, 2021.
|
| [13] |
李婕, 杨淑文, 乔锦艳, 等. 无瘤技术护理在腔镜辅助外科肿瘤根治术患者中的应用效果[J]. 临床医学研究与实践, 2021, 6(34): 161-163, 191. DOI:10.19347/j.cnki.2096-1413.202134051 |
| [14] |
赵剑侠, 高明芳, 侯娟茹, 等. 机器人辅助腔镜手术中体位的安全管理及护理体会[J]. 中华腔镜外科杂志(电子版), 2016, 9(6): 382-384. DOI:10.3877/cma.j.issn.1674-6899.2016.06.017 |
| [15] |
闫静, 王媛, 石玉杰, 等. 机器人妇科手术预防下肢神经损伤的护理要点[J]. 腹腔镜外科杂志, 2021, 26(11): 871-873. DOI:10.13499/j.cnki.fqjwkzz.2021.11.871 |
| [16] |
朱瑜苑, 谢咏, 徐冰南, 等. 腹腔镜吲哚菁绿荧光显影指引淋巴结切除用于早期子宫内膜癌分期手术的临床研究[J]. 中国实用妇科与产科杂志, 2018, 34(10): 1153-1158. DOI:10.19538/j.fk2018100120 |
 2024, Vol. 53
2024, Vol. 53




