文章信息
- 耿宁萱, 张宏宇
- GENG Ningxuan, ZHANG Hongyu
- 膀胱淋巴上皮瘤样癌1例报道
- A case report of bladder lymphoepithelioma-like carcinoma
- 中国医科大学学报, 2023, 52(6): 562-564
- Journal of China Medical University, 2023, 52(6): 562-564
-
文章历史
- 收稿日期:2022-07-01
- 网络出版时间:2023-05-25 15:36:40
2. 中国医科大学附属第一医院泌尿外科,沈阳 110001
淋巴上皮瘤是一种发生在鼻咽部的未分化癌,以明显的淋巴细胞浸润为特征[1]。发生在鼻咽部以外的具有类似组织学特征的肿瘤称为淋巴上皮瘤样癌(lymphoepithelioma-like carcinoma,LELC) [2]。LELC常发生于肺、胃、唾液腺、胸腺、子宫颈、皮肤和乳腺等处,在泌尿系统中相对罕见[3]。1991年ZUKERBERG等[4]首次报道了发生在膀胱中的LELC,其发病率仅为0.4%~1.3%[3]。
1 临床资料患者,男,66岁。2021年5月因复查膀胱镜发现膀胱肿瘤入院。查体未见异常。患者既往膀胱恶性肿瘤病史3年,吸烟史42年。3年前因出现全程肉眼血尿首次入院,行泌尿系统增强CT (CT urography,CTU) 检查提示膀胱肿瘤,于我院行经尿道膀胱肿瘤切除术(transurethral resection of bladder tumor,TURBT),术后病理诊断为“ (低级别) 非浸润性尿路上皮癌”。术后规律吉西他滨膀胱灌注治疗。患者术后定期复查膀胱镜,多次发现膀胱肿物,均行TURBT治疗,术后病理诊断见表 1。
| 时间 | 膀胱镜检查 | 治疗方法 | 病理诊断 |
| 2018年7月 | 膀胱右侧壁1枚乳头样肿物,直径约0.2 cm | TURBT | 考虑为非浸润性尿路上皮癌 |
| 2019年1月 | 膀胱左后壁2处地毯样肿物,直径约0.2 cm;膀胱右前壁1处小乳头样隆起,直径约0.1~0.2 cm | TURBT | 尿路上皮异型增生伴间质疏松水肿,炎细胞浸润 |
| 2019年6月 | 膀胱前壁近膀胱顶1处地毯样肿物,直径约0.6 cm;膀胱颈1~2点1处地毯样肿物,直径约0.5 cm | TURBT | 极少量尿路上皮异型增生伴慢性炎症 |
| 2020年4月 | 膀胱前壁偏左1处低矮肿物,直径约1.5 cm | TURBT | 少量重度异型增生尿路上皮 |
| 2020年8月 | 膀胱前壁膀胱颈1处黏膜发红隆起,直径约0.6 cm | TURBT | 滤泡性膀胱炎,局部尿路上皮异型增生 |
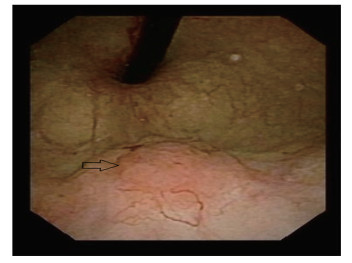
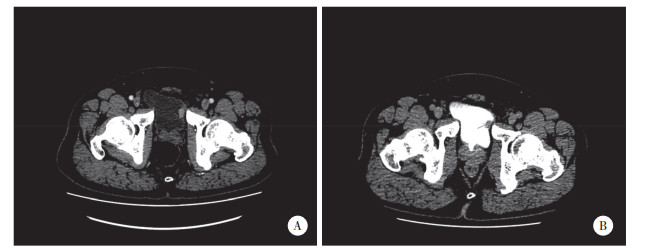
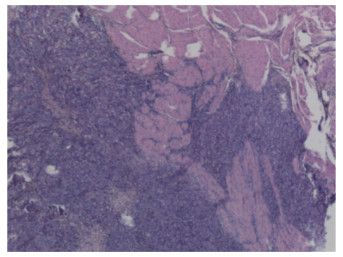
本次入院膀胱镜检查发现膀胱左侧壁1枚乳头样肿物,见图 1。CTU检查显示:膀胱左侧壁局限性增厚,平扫CT值约50 HU,增强扫描可见强化结节,直径约1.5 cm,基底较宽,CT值约74 HU,延迟期局部略充盈缺损,见图 2。泌尿系统彩色多普勒超声显示:膀胱左侧壁1处隆起样回声,大小约1.73 cm×1.27 cm,形态不规则,膀胱壁欠光滑。头部及肺部CT、肝胆脾超声、尿常规等检查均未见明显异常。术前诊断:膀胱恶性肿瘤。全身麻醉下行膀胱部分切除术。术后病理诊断:LELC (侵及肌层)。免疫组织化学结果:CK20 (-),CD30 (-),P63 (+),GATA-3(+),CD45 (LCA) (+),CD15 (散在+),P53 (散在+),CK (部分+),CK7 (部分+),Ki-67 (约50%+),CD3 (T细胞+),CD20 (B细胞+),HE染色切片见图 3。结合术前检查结果和术后病理结果最终诊断为膀胱淋巴上皮瘤样癌(lymphoepithelioma-like carcinoma of the bladder,LELCB),临床病理分期:pT2N0M0。术后1个月开始行多西他赛联合顺铂(DP方案) 辅助化疗。术后随访15个月,患者一般状态良好,无肿瘤复发和转移迹象。本研究已获得患者知情同意。
|
| 图 1 术前膀胱镜检查见膀胱左侧壁1个乳头样肿物 |
|
| A,动脉期;B,延迟期. 图 2 术前CTU检查见膀胱左侧壁软组织肿块 |
|
| 图 3 病理切片光镜下所见HE染色×40 |
2 讨论
最新的世界卫生组织肿瘤分类中,LELCB被归类为尿路上皮癌的一种独特变体[2]。这种罕见的LELCB在男性中更常见(男︰女为10︰3),且多发于成年后期(平均年龄68岁) [1]。
虽然Epstein-Barr病毒(Epstein-Barr virus,EBV) 已在多个器官的LELC和鼻咽部淋巴上皮瘤中被发现,但原位杂交检测表明EBV与尿路LELC无关。研究[1, 5-7]表明,尿路LELC可能起源于修饰过的基底细胞。淋巴上皮瘤细胞表面有大量的p53积累,可能与尿路上皮癌存在相似的发病机制[8]。
组织学上,LELCB由巢状、片状和索状未分化细胞组成,具有大的多形性核、明显的核仁、不清楚的细胞质边界和合胞外观,CKAE1/AE3、CK7、GATA3呈阳性,而CK20呈阴性。背景由明显的淋巴间质组成,包括T淋巴细胞、B淋巴细胞、浆细胞和组织细胞,偶有中性粒细胞或嗜酸性粒细胞,其中以CD3 T淋巴细胞占优势,坏死和有丝分裂也常见于其中[1, 8-9]。细胞角蛋白等免疫组化染色可用于鉴别LELCB与膀胱恶性淋巴瘤、未分化尿路上皮癌伴明显淋巴细胞浸润、慢性膀胱炎、膀胱小细胞癌及原发性鼻咽癌继发沉积等疾病[3, 5]。
AMIN等[10]根据淋巴上皮瘤样成分的数量将淋巴上皮瘤分为:单纯淋巴上皮瘤(所有成分均为淋巴上皮细胞)、主要淋巴上皮瘤(超过半数成分是淋巴上皮细胞) 和局灶性淋巴上皮瘤(淋巴上皮细胞 < 50%)。研究表明,单纯LELCB和主要LELCB患者比局灶性LELCB和传统尿路上皮癌患者预后良好,这可能与淋巴细胞浸润有关。淋巴细胞浸润导致对非典型细胞免疫反应强烈,在发病早期即可表现出相关症状,并对放化疗表现出较高的敏感性[3]。
目前,LELCB病例报道较少,故针对LELCB尚无统一的治疗标准。主要的治疗方法包括TURBT、膀胱部分切除术和根治性膀胱切除术,辅助治疗包括全身化疗、放疗、联合放化疗、膀胱内化疗等[5]。单纯LELCB和主要LELCB不论分期均对化疗和放疗敏感,因此,化疗和放疗被用作其术后重要的辅助治疗。LELCB对以顺铂为基础的化疗尤为敏感。对于单纯LELCB或主要LELCB患者,可选择通过TURBT单独或联合辅助化疗和(或) 放疗进行保留膀胱的治疗;对于局灶性LELCB患者,建议在原发肿瘤局部治疗后进行化疗和(或) 放疗辅助治疗。并非所有肌层浸润性LELCB患者都需要行根治性膀胱切除术,放疗和化疗可能是一种更好的选择。但对于伴有肌层侵犯的局灶性LELCB,则可能需要根治性手术和辅助治疗[3]。
本病例术前CTU检查发现肿瘤基底部膀胱壁增厚,考虑可能有肌层浸润,故采用膀胱部分切除术,术后病理诊断为伴有肌层浸润的LELCB,免疫组化结果CK20 (-),CK7 (部分+),GATA3 (+),并伴有淋巴细胞浸润,该结果符合LELCB的组织学特征。由于LELCB对化疗比较敏感,该患者术后采用多西他赛联合顺铂的全身化疗方案,术后随访观察15个月,无肉眼血尿发生,未见肿瘤复发和转移迹象。由于该肿瘤的特殊性,早期诊断和外科手术联合辅助治疗至关重要。
| [1] |
LAFORGA JB, GASENT JM. Lymphoepithelioma-like carcinoma of the urinary bladder: a case report[J]. Rev Esp Patol, 2017, 50(1): 54-57. DOI:10.1016/j.patol.2015.11.005 |
| [2] |
LAI SC, SEERY S, DIAO TX, et al. Rare primary lymphoepithelioma-like carcinoma of the renal pelvis[J]. World J Clin Cases, 2020, 8(9): 1752-1755. DOI:10.12998/wjcc.v8.i9.1752 |
| [3] |
MITSOGIANNIS I, TZELVES L, MITSOGIANNI M, et al. Lymphoepithelioma-like carcinoma of the urinary bladder: a case report and review of the literature[J]. Cureus, 2022, 14(1): e21281. DOI:10.7759/cureus.21281 |
| [4] |
ZUKERBERG LR, HARRIS NL, YOUNG RH. Carcinomas of the urinary bladder simulating malignant lymphoma. A report of five cases[J]. Am J Surg Pathol, 1991, 15(6): 569-576. DOI:10.1097/00000478-199106000-00005 |
| [5] |
RODRÍGUEZ-CABELLO MA, MéNDEI-RUBIO S, SANZ-MIGUELANEZ JL, et al. Lymphoepithelioma-like bladder carcinoma: a diagnostic and therapeutic challenge. contribution using a new case and review of the literature[J]. Clin Genitourin Cancer, 2017, 15(3): e507-e515. DOI:10.1016/j.clgc.2016.12.023 |
| [6] |
MANOCHA U, KARDOS J, SELITSKY S, et al. RNA expression profiling of lymphoepithelioma-like carcinoma of the bladder reveals a basal-like molecular subtype[J]. Am J Pathol, 2020, 190(1): 134-144. DOI:10.1016/j.ajpath.2019.09.007 |
| [7] |
OKCU O, HACIHASANOĞLU E, KOPARAL MY. Lymphoepithelio-ma like carcinoma of the urinary bladder, treated with transurethral resection and intravesical Bacillus Calmette Guerin therapy only: a case report[J]. Acta Biomed, 2021, 92(2): e2021031. DOI:10.23750/abm.v92i2.9837 |
| [8] |
LOPEZ-BELTRAN A, HENRIQUES V, MONTIRONI R, et al. Variants and new entities of bladder cancer[J]. Histopathology, 2019, 74(1): 77-96. DOI:10.1111/his.13752 |
| [9] |
MOSCHINI M, D'ANDREA D, KORN S, et al. Characteristics and clinical significance of histological variants of bladder cancer[J]. Nat Rev Urol, 2017, 14(11): 651-668. DOI:10.1038/nrurol.2017.125 |
| [10] |
AMIN MB, RO JY, LEE KM, et al. Lymphoepithelioma-like carcinoma of the urinary bladder[J]. Am J Surg Pathol, 1994, 18(5): 466-473. DOI:10.1097/00000478-199405000-00005 |
 2023, Vol. 52
2023, Vol. 52




