文章信息
- 马权, 陈永良, 王楷峰, 何建松, 李王坚, 李峰, 楼观涛
- MA Quan, CHEN Yongliang, WANG Kaifeng, HE Jiansong, LI Wangjian, LI Feng, LOU Guantao
- “三明治”法腹腔镜前列腺癌根治术对早期尿控的临床意义
- Clinical significance of the "sandwich" technique in laparoscopic radical prostatectomy for early urinary continence
- 中国医科大学学报, 2022, 51(4): 365-369
- Journal of China Medical University, 2022, 51(4): 365-369
-
文章历史
- 收稿日期:2021-05-07
- 网络出版时间:2022-04-29 11:19
前列腺癌是全球男性发病率排名第2位的恶性肿瘤,居男性癌症死因第6位,严重威胁着男性健康[1]。我国前列腺癌发病率相较于西方国家仍处于较低水平,但随着人口老龄化、生活方式及饮食习惯的改变,前列腺癌发病率呈现逐年升高趋势。2014年,前列腺癌成为我国男性泌尿系统中发病率最高(98/10万)和死亡率最高(4.22/10万)的肿瘤[2]。腹腔镜前列腺癌根治术(laparoscopic radical prostatectomy,LRP)具有微创、损伤小、恢复快等优点,已成为治疗前列腺癌的主要手段[3]。尿失禁是前列腺癌术后主要并发症之一,早期尿控率较低,严重影响患者的身心健康。因此,提高早期尿控率是目前研究的热点课题。本研究回顾性分析中国医科大学绍兴医院2016年1月至2020年9月85例LRP患者的临床资料,与单纯尿道膀胱吻合术比较,探讨“三明治”法尿道重建技术对LRP患者术后早期尿控的效果。
1 材料与方法 1.1 临床资料及分组收集中国医科大学绍兴医院2016年1月至2020年9月85例LRP患者的临床资料。纳入标准:(1)病理确诊为前列腺癌,临床分期T1~T3期;(2)预期寿命≥10年;(3)身体状况良好,可耐受手术,无严重心、脑、肺等高风险疾病;(4)临床资料完整。本研究已获得中国医科大学绍兴医院伦理委员会批准。患者LRP均由同一位具有主任医师职称的泌尿外科医生完成。其中,采用“三明治”法尿道重建技术45例为改良组,采用单纯尿道膀胱吻合术40例为对照组。2组年龄、体质量指数(body mass index,BMI)、前列腺特异性抗原(prostate specific antigen,PSA)、前列腺体积、临床分期、Gleason评分差异比较均无统计学意义(均P > 0.05),具有可比性。见表 1。
| 项目 | 改良组(n = 45) | 对照组(n = 40) | t/χ2 | P |
| 年龄(岁) | 70.11±6.71 | 69.50±7.11 | 0.41 | 0.68 |
| BMI(kg/m2) | 26.24±3.39 | 26.58±3.62 | 0.44 | 0.66 |
| PSA [n(%)] | 19.56±13.69 | 20.53±13.45 | 0.33 | 0.74 |
| 前列腺体积(mL) | 52.32±10.87 | 49.28±12.76 | 1.57 | 0.12 |
| 临床分期[n(%)] | 0.05 | 0.98 | ||
| T1 | 5(11.11) | 5(12.50) | ||
| T2 | 27(60.00) | 24(60.00) | ||
| T3 | 13(28.89) | 11(27.50) | ||
| Gleason评分[n(%)] | 0.32 | 0.85 | ||
| ≤6分 | 5(11.11) | 6(15.00) | ||
| 7分 | 22(48.89) | 18(45.00) | ||
| ≥8分 | 18(40.00) | 16(40.00) |
1.2 手术方法
患者均全身麻醉,取头低脚高仰卧位,常规消毒铺巾,留置F16双腔导尿管,取脐下正中切口长约3 cm,手指钝性分离腹膜外间隙,用手套自制球囊扩张腹膜外空间。置入观察镜,分别在脐下两侧腹直肌外侧缘和髂前上棘内侧置入12 mm和5 mm trocar。钝锐性分离Retzius间隙,常规清扫盆腔淋巴结,清除前列腺前脂肪,打开双侧盆内筋膜,显露背深筋膜复合体(dorsal vascular complex,DVC)及双侧前列腺前韧带,用2-0倒刺线缝扎DVC,牵拉导尿管显露前列腺及膀胱连接部“倒V”字形沟,在其顶点处用超声刀向两侧分离,仔细辨认膀胱肌纤维,在膀胱肌纤维转变为前列腺尿道处,钝锐性分离将膀胱肌纤维从前列腺表明剥离,显露纵形尿道纤维,靠膀胱颈口切断尿道,切开膀胱颈口后唇,离断膀胱前列腺肌,保留膀胱颈口,显露输精管及精囊,切断双侧输精管,打开狄氏筋膜,分离前列腺背部及尖部,通过前列腺的旋转及尖部钝锐性松解,将前列腺组织从膜部尿道表面向头侧分离,游离足够长的远端尿道,于靠近近端的位置用剪刀离断膜部尿道,完整切除前列腺、精囊。
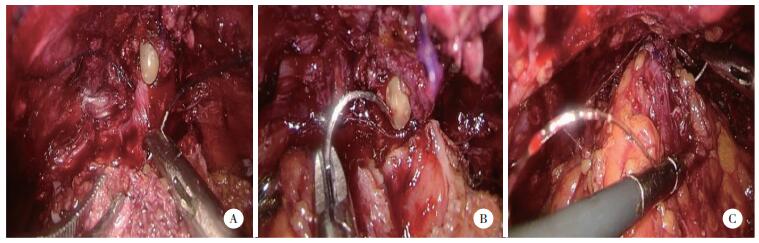
改良组采用“三明治”法尿道重建,包括:(1)尿道后壁重建,用3-0倒刺线将直肠前方狄氏筋膜与尿道括约肌后方中线结构缝合,再缝合至膀胱颈后壁(图 1A);(2)膀胱尿道吻合,3-0倒刺线双针法连续吻合膀胱尿道(图 1B);(3)尿道前壁重建,用3-0倒刺线将耻骨前列腺韧带、DVC与膀胱颈口前唇后方的膀胱壁缝合(图 1C)。对照组用3-0倒刺线双针法吻合膀胱尿道,不进行尿道前壁、后壁重建。
|
| A,尿道后壁重建;B,膀胱尿道吻合;C,尿道前壁重建. 图 1 “三明治”法尿道重建 |
术后常规留置盆腔引流管及导尿管,引流量 < 20 mL时拔除引流管,导尿管一般留置10~14 d。记录2组手术时间、术中出血量、引流管留置时间、术后住院时间、留置导尿时间、术后Gleason评分、术后病理分期、术后切缘阳性率、术后并发症发生率、尿控恢复时间。以24 h使用尿垫≤1块定义为尿控恢复[4]。
1.3 统计学分析采用SPSS 22.0统计软件进行分析,计量资料采用x±s表示,组间比较采用独立样本t检验。计数资料采用率(%)表示,组间比较采用Pearsonχ2检验,P < 0.05为差异有统计学意义。
2 结果本研究85例患者手术均顺利完成,无患者中转开放手术。
结果显示,改良组引流管留置时间短于对照组,差异有统计学意义(P < 0.01),而手术时间、术中出血量、术后住院时间、留置导尿时间、术后Gleason评分、术后病理分期、切缘阳性率、术后并发症发生率2组比较差异均无统计学意义(均P > 0.05)。改良组术后拔除尿管后4周、12周尿控恢复率均高于对照组,差异均有统计学意义(均P < 0.05),见表 2。改良组中1例出现肠梗阻,经保守治疗后痊愈;1例拔除尿管后出现尿潴留,重新导尿1周后痊愈;1例出院后出现盆腔感染,经抗炎治疗后痊愈。对照组中3例出现吻合口漏,牵拉导尿管并延长导尿1周后痊愈;1例术后吻合口狭窄,经尿道扩张后痊愈。
| 项目 | 改良组(n = 45) | 对照组(n = 40) | t/χ2 | P |
| 手术时间(min) | 110.28±28.12 | 107.26±30.56 | 1.44 | 0.15 |
| 术中出血量(mL) | 85.76±20.75 | 79.12±25.32 | 0.55 | 0.59 |
| 引流管留置时间(d) | 4.40±1.01 | 5.63±1.61 | 4.25 | < 0.01 |
| 术后住院时间(d) | 8.28±4.82 | 9.58±5.12 | 0.87 | 0.39 |
| 留置导尿时间(d) | 12.28±2.52 | 12.56±2.72 | 0.86 | 0.39 |
| 术后Gleason评分[n(%)] | 0.06 | 0.97 | ||
| ≤6分 | 5(11.11) | 5(12.50) | ||
| 7分 | 21(46.67) | 19(47.50) | ||
| ≥8分 | 19(42.22) | 16(40.00) | ||
| 术后病理分期[n(%)] | 0.10 | 0.95 | ||
| T2 | 24(53.33) | 22(55.00) | ||
| T3 | 16(35.56) | 13(32.50) | ||
| T4 | 5(11.11) | 5(12.50) | ||
| 术后切缘阳性率[n(%)] | 15(33.33) | 13(32.50) | 0.01 | 0.93 |
| 术后并发症发生率[n(%)] | 3(6.67) | 4(10.00) | 0.03 | 0.87 |
| 尿控恢复时间[n(%)] | ||||
| 2周 | 9(20.00) | 6(15.00) | 0.36 | 0.55 |
| 4周 | 25(55.56) | 13(32.50) | 4.55 | 0.03 |
| 12周 | 40(88.89) | 28(70.00) | 4.72 | 0.03 |
| 24周 | 42(93.33) | 35(87.50) | 0.30 | 0.58 |
3 讨论
前列腺癌根治术是治疗局限性前列腺癌的主要手段,术式包括机器人手术、腹腔镜手术、开放手术3种。美国90%以上的根治性前列腺切除术是机器人手术完成的[5],但由于机器人设备昂贵,国内尚未广泛普及,LRP仍是国内多数医院采取的主要手术方式。2003年,SALOMON等[6]提出了前列腺癌根治术术后疗效的“三连胜”评价体系,即瘤控、尿控和性功能的恢复。随着手术技术的提高,前列腺癌根治术术后可获得理想的瘤控,局限性前列腺癌5年生存率可达99%[7]。尿失禁作为前列腺癌根治术术后主要并发症之一,术后12个月尿控恢复率可达89%~100%[8],但早期尿控恢复程度仍不理想,严重影响了患者术后生活质量[9]。
前列腺癌根治术后尿失禁发生的病理生理机制尚不明确,其影响因素较多,包括患者的一般情况、解剖和功能的改变、手术技巧的选择等[10-13]。相关研究[10]显示年龄、BMI、术中是否保留双侧性神经是影响术后12周内尿控恢复的独立危险因素,高龄是24周内尿控恢复不良的独立危险因素。1项meta研究[11]显示,膜性尿道的长度是影响患者术后3个月、6个月和12个月尿控恢复的重要因素。控尿相关解剖结构(膀胱颈口、尿道括约肌、尿道周围支撑结构)亦对尿控的恢复起到重要作用[12-13]。
基于控尿相关解剖结构研究的深入,目前临床上应用了许多改善患者术后尿控的手术技术,主要涉及保留或重建相关控尿解剖结构。王帅等[4]采用保留Retzius间隙的方法,能够有效提高早期尿控率。尿道内括约肌由膀胱逼尿肌纤维延续而来,包绕膀胱颈与前列腺交界处,具有协调控制排尿功能,1项前瞻性随机对照试验[14]显示,采用保留膀胱颈口技术能够提高尿控率、减少尿垫的使用,改善患者生活质量。尿道外括约肌位于前列腺尖部末端、尿道的后方,在术后尿控方面起到重要作用,KO等[15]通过术前MRI测量膜部尿道长度、术中最大程度保留膜部尿道,可以提高术后30 d及1年的尿控率。也有学者提出重建相关控尿解剖结构可以提高早期尿控率,如ROCCO等[16]首先提出尿道后筋膜重建技术,旨在加强尿道后方支持,使回缩的尿道外括约肌解剖复位,减小吻合张力。PATEL等[17]提出尿道前悬吊技术,目的在于增加尿道前壁支撑,恢复弹性悬吊。LI等[18]采用“双针”倒刺线进行膀胱尿道吻合,认为与单针吻合比较,能够减少吻合时间及出血量,改善早期尿控率。刘志斌等[19]采用膀胱尿道吻合、前壁重建及后壁加强技术进行完全尿道重建技术。
“三明治”法尿道重建技术[20]包括膀胱颈口与膜部尿道的尽量保留、尿道后壁重建、“双针”法膀胱尿道吻合及尿道前壁重建技术,通过腹腔镜精细操作,在瘤控的基础上,尽可能地保留与重建控尿解剖结构,改善术后尿控率。本研究结果显示,2组手术时间、术中出血量、术后住院时间、留置导尿时间、术后Gleason评分、术后病理分期、切缘阳性率、术后并发症发生率差异比较均无统计学意义(均P > 0.05),提示“三明治”法LRP安全可行,并不增加手术难度、切缘阳性率及术后恢复时间。改良组引流管留置时间短于对照组,差异有统计学意义(P < 0.05),对照组出现3例吻合口漏,而改良组未出现吻合口漏,可能与“三明治”法尿道重建技术降低吻合口张力、加速吻合口愈合有关。术后尿控方面,改良组拔除尿管后4周、12周尿控恢复率均高于对照组,差异有统计学意义(P < 0.05),提示“三明治”法LRP能够有效提高患者术后早期尿控率。
综上所述,“三明治”法LRP安全有效,能够有效提高术后早期尿控率,改善患者生活质量,值得推广应用。本研究为回顾性研究,样本量较小,存在一定的偏差,今后有待更高质量的随机对照研究进一步论证。
| [1] |
CULP MB, SOERJOMATARAM I, EFSTATHIOU JA, et al. Recent global patterns in prostate cancer incidence and mortality rates[J]. Eur Urol, 2020, 77(1): 38-52. DOI:10.1016/j.eururo.2019.08.005 |
| [2] |
Chinese guidelines for diagnosis and treatment of prostate cancer 2018(English version)[J]. Chin J Cancer Res, 2019, 31(1): 67-83. DOI: 10.21147/j.issn.1000-9604.2019.01.04.
|
| [3] |
崔昊昱, 刘志宇, 王梁, 等. 腹腔镜腹膜外前列腺癌根治术临床疗效分析[J]. 中国医科大学学报, 2017, 46(1): 28-32. DOI:10.12007/j.issn.0258-4646.2017.01.006 |
| [4] |
王帅, 周密, 祁小龙, 等. 保留Retzius间隙的前入路机器人辅助腹腔镜根治性前列腺切除术的疗效分析[J]. 中华泌尿外科杂志, 2018, 39(10): 727-732. DOI:10.3760/cma.j.issn.1000-6702.2018.10.002 |
| [5] |
MCCLINTOCK TR, WANG Y, COLE AP, et al. Contemporary trends in the utilisation of radical prostatectomy[J]. BJU Int, 2018, 122(5): 726-728. DOI:10.1111/bju.14411 |
| [6] |
SALOMON L, SAINT F, ANASTASIADIS AG, et al. Combined reporting of cancer control and functional results of radical prostatectomy[J]. Eur Urol, 2003, 44(6): 656-660. DOI:10.1016/j.eururo.2003.09.009 |
| [7] |
HAYAT MJ, HOWLADER N, REICHMAN ME, et al. Cancer statistics, trends, and multiple primary cancer analyses from the Surveillance, Epidemiology, and End Results (SEER) Program[J]. Oncologist, 2007, 12(1): 20-37. DOI:10.1634/theoncologist.12-1-20 |
| [8] |
LAM TBL, MACLENNAN S, WILLEMSE PPM, et al. EAU-EANM-ESTRO-ESUR-SIOG prostate cancer guideline panel consensus statements for deferred treatment with curative intent for localised prostate cancer from an international collaborative study (DETECTIVE study)[J]. Eur Urol, 2019, 76(6): 790-813. DOI:10.1016/j.eururo.2019.09.020 |
| [9] |
AVERBECK MA, WOODHOUSE C, COMITER C, et al. Surgical treatment of post-prostatectomy stress urinary incontinence in adult men: report from the 6th International Consultation on Incontinence[J]. Neurourol Urodyn, 2019, 38(1): 398-406. DOI:10.1002/nau.23845 |
| [10] |
王滨帅, 黄毅, 马潞林. 根治性前列腺切除术后控尿功能恢复的危险因素分析[J]. 中华泌尿外科杂志, 2017, 38(12): 932-936. DOI:10.3760/cma.j.issn.1000-6702.2017.12.012 |
| [11] |
MUNGOVAN SF, SANDHU JS, AKIN O, et al. Preoperative membranous urethral length measurement and continence recovery following radical prostatectomy: a systematic review and meta-analysis[J]. Eur Urol, 2017, 71(3): 368-378. DOI:10.1016/j.eururo.2016.06.023 |
| [12] |
MA XY, TANG K, YANG CG, et al. Bladder neck preservation improves time to continence after radical prostatectomy: a systematic review and meta-analysis[J]. Oncotarget, 2016, 7(41): 67463-67475. DOI:10.18632/oncotarget.11997 |
| [13] |
WALZ J, EPSTEIN JI, GANZER R, et al. A critical analysis of the current knowledge of surgical anatomy of the prostate related to optimisation of cancer control and preservation of continence and erection in candidates for radical prostatectomy: an update[J]. Eur Urol, 2016, 70(2): 301-311. DOI:10.1016/j.eururo.2016.01.026 |
| [14] |
NYARANGI-DIX JN, TICHY D, HATIBOGLU G, et al. Complete bladder neck preservation promotes long-term post-prostatectomy continence without compromising midterm oncological outcome: analysis of a randomised controlled cohort[J]. World J Urol, 2018, 36(3): 349-355. DOI:10.1007/s00345-017-2134-1 |
| [15] |
KO YH, HUYNH LM, SEE K, et al. Impact of surgically maximized versus native membranous urethral length on 30-day and long-term pad-free continence after robot-assisted radical prostatectomy[J]. Prostate Int, 2020, 8(2): 55-61. DOI:10.1016/j.prnil.2019.12.005 |
| [16] |
ROCCO F, GADDA F, ACQUATI P, et al. Personal research: reconstruction of the urethral striated sphincter[J]. Arch Ital Urol Androl, 2001, 73(3): 127-137. |
| [17] |
PATEL VR, COELHO RF, PALMER KJ, et al. Periurethral suspension stitch during robot-assisted laparoscopic radical prostatectomy: description of the technique and continence outcomes[J]. Eur Urol, 2009, 56(3): 472-478. DOI:10.1016/j.eururo.2009.06.007 |
| [18] |
LI JX, ZHANG Q, XIE JW, et al. Continuous poliglecaprone suture versus bidirectional barded suture for urethrovesical anastomosis during laparoscopic radical prostatectomy: a single-institute retrospective analysis of Chinese patients[J]. Gland Surg, 2020, 9(5): 1305-1312. DOI:10.21037/gs-20-371 |
| [19] |
刘志斌, 靳松, 张军晖, 等. 腹腔镜Sandwich法尿道及周围组织重建改善高风险组前列腺癌根治术后早期尿控的研究[J]. 首都医科大学学报, 2016, 37(3): 313-317. DOI:10.3969/j.issn.1006-7795.2016.03.011 |
| [20] |
邢念增. 腹腔镜根治性前列腺切除术中"三明治"尿道重建技术的理论基础与技术技巧[J]. 山东大学学报(医学版), 2019, 57(1): 16-20. DOI:10.6040/j.issn.1671-7554.0.2018.1094 |
 2022, Vol. 51
2022, Vol. 51