文章信息
- 王艳, 张铭蕙, 曾小科, 王学梅, 桑亮
- WANG Yan, ZHANG Minghui, ZENG Xiaoke, WANG Xuemei, SANG Liang
- 睾丸原发性NK/T细胞淋巴瘤1例附影像学分析
- Primary testicular NK/T-cell lymphoma: a case report with imaging analysis
- 中国医科大学学报, 2022, 51(11): 1048-1050
- Journal of China Medical University, 2022, 51(11): 1048-1050
-
文章历史
- 收稿日期:2022-03-01
- 网络出版时间:2022-11-04 14:04
NK/T细胞淋巴瘤一般发生于鼻腔、鼻咽、鼻窦和口腔腭部,极少发生于睾丸。睾丸原发性NK/T细胞淋巴瘤常以睾丸短时间的无痛性肿大为首发症状,表现无特异性,侵袭能力强,预后极差。回顾性分析我院收治的1例确诊为睾丸原发性NK/T细胞淋巴瘤的患者,对病灶影像学表现进行讨论和分析,有望为临床诊断睾丸原发性NK/T细胞淋巴瘤提供一定的依据。
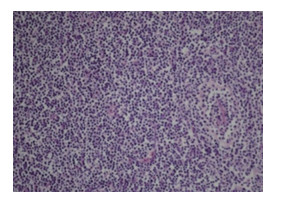
1 临床资料患者男,60岁,以右侧阴囊肿大15 d为主诉入院。查体:右侧睾丸增大,质硬,表面光滑,未触及结节,无压痛,透光试验阴性。实验室检查:C反应蛋白30.00 mg/L (参考值0~6.00 mg/L);其余实验室检查结果均在正常范围内。超声检查示右侧睾丸体积增大,大小约5.96 cm×4.64 cm×7.20 cm,呈椭圆形,回声弥漫减低不均,形态较规则,边界较清晰,其内未见正常睾丸组织回声(图 1),彩色血流丰富(图 2)。超声诊断为占位性病变。CT示右侧睾丸及附睾体积增大,形态较规整,边缘较光滑,睾丸大小约5.80 cm×4.70 cm×7.10 cm,平扫CT值约为44 HU (图 3);增强后约为63 HU (图 4)。CT诊断为右侧睾丸增大,考虑淋巴瘤?精原细胞瘤?遂全身麻醉下行右侧睾丸根治性切除术,术后病理肉眼见肿瘤切面灰黄、质中等。免疫组化:CK (-),CD23 (-),CD5 (+),CyclinD1 (+),Bcl-6 (-),多发性骨髓瘤癌基因1 (multiple myeloma oncogene 1,MUM1) (-),CD15 (-),Ki-67 (90%+),PLAP (-),SALL4 (-),CD3 (+),CD20 (+),Pax-5 (-),Bcl-2 (+),c-myc (+),CD21 (-),CD10 (-),CXCL-13 (-),CD56 (+),CD4 (+),CD2 (+),CD7 (-),CD8 (+),Granzyme B (+),Perforin (+),EBV (+)。病理诊断为NK/T细胞淋巴瘤(图 5)。术后患者状态良好,予以盐酸吉西他滨、奥沙利铂、培门冬酶化学治疗,并定期复查,随访2个月,身体无明显不适。
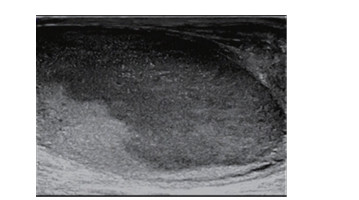
|
| 图 1 右侧睾丸体积增大,回声较低且不均匀 |
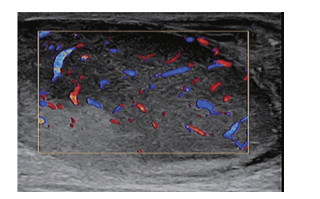
|
| 图 2 彩色多普勒超声显示丰富血流信号 |
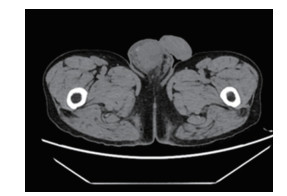
|
| 图 3 CT平扫示睾丸体积增大,形态较规则 |
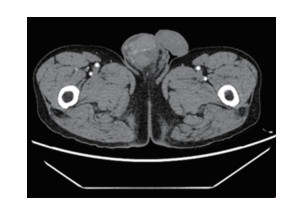
|
| 图 4 CT增强扫描示睾丸轻度强化 |
|
| 图 5 病理结果HE×100 |
2 讨论
原发性睾丸淋巴瘤(primary testicular lymphoma,PTL) 是一种极少见的非霍奇金淋巴瘤,占非霍奇金淋巴瘤的1% ~ 2%、睾丸恶性肿瘤的5%,年发病率约为0.09~0.26 /10万,且呈逐年上升趋势[1]。原发于睾丸的淋巴瘤约80%~90%为弥漫大B细胞淋巴瘤[2],报告为NK/T细胞淋巴瘤很罕见。其病因尚不明确,可能和EB病毒感染有关[3]。
超声是睾丸首选的影像学检查方法,PTL可分为弥漫型和结节型,前者超声示睾丸体积不同程度增大,回声均匀,弥漫减低,轮廓较清晰,形态基本不变,后方回声可增强,部分可见与纵膈相平行呈放射状分布的带状低回声;后者睾丸大小正常或者稍增大,睾丸内见结节样低回声,回声较均匀,边界较清晰,超声造影常表现为“快进快出”,这可能提示肿瘤恶性程度高[4]。PTL彩色多普勒可显示丰富血流信号,血管呈分枝状或网状,走形不规则;脉冲多普勒常显示低阻型血流频谱[5]。PTL CT平扫多表现为等密度,且密度较均匀、边界较清楚的圆形或类圆形实性肿块,增强后见迂曲增粗血管,实性部分呈中度或显著强化。MRI是PTL最有价值的影像学检查方法,T1WI常呈等或稍低信号,坏死呈低信号,T2WI呈稍低信号,坏死呈高信号,此外PTL常有弥漫加权受限[6]。本例患者病灶影像学表现与上述弥漫型PTL超声和CT表现基本相符,未行磁共振检查。
影像学上PTL需要与睾丸的亚急性炎症、精原细胞瘤、卵黄囊瘤等鉴别[7],睾丸炎患者常有炎症感染病史或炎症中毒感染症状,伴发热或疼痛,超声示血管走形一般较规则,很容易显示血管长轴[8],频谱多普勒提示阻力指数常偏高;相比于PTL,睾丸精原细胞瘤常有隐睾病史[9],患者平均年龄更低,单侧病变更为常见等特点,根据肿块位置分为内生肿块型、外生肿块型及弥漫浸润型,以肿块型最为常见,弥漫型较少见,超声示回声常较睾丸淋巴瘤高,内部回声常不均匀,常伴囊变、坏死及钙化[10-11],彩色血流丰富,血管走形迂曲,内生肿块型于肿瘤周围常可见抱球样血流信号环绕[12]。睾丸卵黄囊瘤常发生于儿童,回声常呈等回声,边界欠清楚,形态呈分叶状,内部回声不均匀,内部血流丰富[13]。但确诊仍需要组织病理学结果。睾丸NK/T细胞淋巴瘤恶性程度高,预后不良,有研究[14]报道手术加放化疗联合治疗较单纯手术、单纯化疗或单纯放疗效果好。本例患者术后进行周期性化疗并定期复查,术后状态良好,后续情况需要持续追踪。
| [1] |
CHEAH CY, WIRTH A, SEYMOUR JF. Primary testicular lymphoma[J]. Blood, 2014, 123(4): 486-493. DOI:10.1182/blood-2013-10-530659 |
| [2] |
HORNE MJ, ADENIRAN AJ. Primary diffuse large B-cell lymphoma of the testis[J]. Arch Pathol Lab Med, 2011, 135(10): 1363-1367. DOI:10.5858/arpa.2010-0158-RS |
| [3] |
KO YH, CHO EY, KIM JE, et al. NK and NK-like T-cell lymphoma in extranasal sites: a comparative clinicopathological study according to site and EBV status[J]. Histopathology, 2004, 44(5): 480-489. DOI:10.1111/j.1365-2559.2004.01867.x |
| [4] |
蔡沁村, 陈琴, 周青, 等. 原发性睾丸淋巴瘤超声表现及误诊分析[J]. 中国超声医学杂志, 2020, 36(1): 93-95. DOI:10.3969/j.issn.1002-0101.2020.01.029 |
| [5] |
王振华, 楮雯, 寇育红, 等. 高频彩色多普勒超声对原发性睾丸淋巴瘤的诊断价值及误诊分析[J]. 中国男科学杂志, 2015, 29(9): 46-48, 52. DOI:10.3969/j.issn.1008-0848.2015.09.010 |
| [6] |
胡兴荣, 朱鑫, 贵丹, 等. 超声、CT与MRI对原发性睾丸淋巴瘤诊断价值的临床研究[J]. 影像科学与光化学, 2020, 38(6): 994-999. DOI:10.7517/issn.1674-0475.200304 |
| [7] |
VITOLO U, FERRERI AJM, ZUCCA E. Primary testicular lymphoma[J]. Crit Rev Oncol, 2008, 65(2): 183-189. DOI:10.1016/j.critrevonc.2007.08.005 |
| [8] |
王立平, 陈丽羽, 杨琛, 等. 98例睾丸精原细胞瘤彩色多普勒超声特征分析[J]. 肿瘤学杂志, 2008, 14(11): 932-933. |
| [9] |
游小慧, 薛敏. 睾丸精原细胞瘤与非精原生殖细胞瘤的临床特点与超声表现比较[J]. 医学信息, 2020, 33(24): 157-159. DOI:10.3969/j.issn.1006-1959.2020.24.045 |
| [10] |
曾小科, 王学梅, 陈治光, 等. 超声征象Logistics回归鉴别睾丸精原细胞瘤和原发性睾丸淋巴瘤[J]. 中国临床医学影像杂志, 2022, 33(3): 197-200. |
| [11] |
车东东, 张万蕾, 李建国, 等. 睾丸淋巴瘤的灰阶及彩色多普勒超声特征分析[J]. 中国超声医学杂志, 2017, 33(9): 856-858. |
| [12] |
吴刚, 袁建军, 赵冰, 等. 高频彩色多普勒超声对睾丸精原细胞瘤的诊断价值[J]. 中国超声医学杂志, 2003, 19(11): 854-856. DOI:10.3969/j.issn.1002-0101.2003.11.016 |
| [13] |
李永忠, 邱逦, 蔡迪明, 等. 睾丸肿瘤的高频超声诊断与鉴别诊断[J]. 现代预防医学, 2007, 34(14): 2786-2788. |
| [14] |
AHMAD SS, IDRIS SF, FOLLOWS GA, et al. Primary testicular lymphoma[J]. Clin Oncol, 2012, 24(5): 358-365. DOI:10.1016/j.clon.2012.02.005 |
 2022, Vol. 51
2022, Vol. 51




