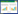文章信息
- 陈劲宏, 丁睿啟, 王亚楠, 任亚敏, 张科科, 崔淑霞
- CHEN Jinhong, DING Ruiqi, WANG Yanan, REN Yamin, ZHANG Keke, CUI Shuxia
- 3种不同支抗设计对上颌第一磨牙控制的效果对比
- Comparison of the effect of invisalign and straight-wire appliances on anchorage control of maxillary first molars
- 中国医科大学学报, 2021, 50(1): 40-45
- Journal of China Medical University, 2021, 50(1): 40-45
-
文章历史
- 收稿日期:2020-04-23
- 网络出版时间:2020-12-22 8:55
正畸治疗过程中,支抗是抵抗矫治力反作用力的结构,常规支抗包括牙齿、颌骨、口唇肌肉等。支抗丧失常常导致治疗效果不佳,甚至治疗失败。因此,无论隐形矫治还是传统固定矫治,支抗控制都是决定治疗成败的关键因素[1]。对于侧貌较突的患者,临床多采用拔除4颗第一前磨牙的治疗方案,治疗过程若磨牙近中移动量越多,说明支抗丧失越多,治疗的效果越不理想。因此本研究采用上颌第一磨牙近中移动量作为衡量支抗控制效果的尺度。直丝弓矫治器自上世纪70年代问世以来,经几十年的发展已成为当今正畸治疗的主流技术。通过使用Nance弓、横腭杆或种植钉支抗加强支抗控制是临床中常见的治疗手段。Invisalign自1999年引入到正畸治疗以来,发展迅速,技术革新换代快,并且以其舒适美观、个性化制作等特点备受广大正畸医生和患者青睐[2]。Invisalign可以通过软件设计支抗控制磨牙的位置和切牙的转矩,然而实际的支抗控制可能达不到预期效果[3-4]。2015年Align Technology公司提出了专为拔除第一前磨牙时获得强支抗设计G6方案,但此方案对上颌第一磨牙位置控制的有效性尚未得到有效验证。因此,本研究旨在比较3种不同的支抗设计对上颌第一磨牙位置控制的效果,并期望为正畸临床医生制定个体化的治疗方案提供参考。
1 材料与方法 1.1 一般资料选取郑州大学第一附属医院正畸科2017至2019年拔除4个第一前磨牙的患者120例。纳入标准: (1)年龄12~40岁;(2)矫治方案为拔除4个第一前磨牙;(3)轻中度拥挤,侧貌较突,骨面型均角型,下颌平面(mandibular plane,MP)和前颅底平面(sella nasion plane,SN)的交角在29°~40°;(4)矫治前后投影测量片清晰完整。排除标准: (1)牙缺失,明显牙根吸收,活动性牙周炎;(2)有高血压、糖尿病等系统性疾病;(3)患者依从性差;(4)有颞下颌关节疾病;(5)作为支抗的磨牙为种植牙或冠修复者。依据纳入标准和排除标准最终有67例纳入研究。将67例分成3组,第1组25例,其中,男11例,女14例,平均年龄为(23.40±7.48)岁;第2组20例,其中男8例,女12例,平均年龄为(19.65±6.63)岁;第3组22例,其中,男9例,女13例,平均年龄为(21.45±7.46)岁。3组年龄和性别构成无统计学差异(F = 1.504,P > 0.05;χ2 =0.083,P > 0.05),具有可比性。
1.2 方法 1.2.1 矫治方法第1组采用invisalign G6方案,按照顺序佩戴矫治器,每10 d更换1副,每6周复诊1次。在佩戴矫治器过程中,患者被要求每天佩戴矫治器 > 20 h,除患者刷牙、进食外,剩余时间都应该佩戴。第2组采用直丝弓矫治器矫治,使用Damon Q金属自锁托槽,设计Nance弓联合横腭杆支抗,排齐整平后,使用0.018×0.025英寸硬方丝弓,尖牙近中放置牵引钩,橡皮圈结扎丝加力,两侧力值约为2 N,直至间隙关闭。第3组采用直丝弓矫治器矫治,使用Damon Q金属自锁托槽,排齐整平后,两侧上颌第二前磨牙与第一磨牙之间颊侧植入种植钉,使用0.018×0.025英寸硬方丝弓,尖牙近中放置牵引钩,橡皮圈结扎丝加力,两侧力值约为2 N,直至间隙关闭。
1.2.2 模型建立所有患者均取治疗前后的全口记存模型,拍摄头颅侧位片、CBCT、面部及口内照片,隐适美患者采用iTero口内扫描仪获取数字化模型。
1.2.3 数据采集使用Dental Imaging Software-6.13.0软件对矫治前后头颅侧位片定点测量,重复结构取其中点,每张侧位片由同一医师测量2次(2次结果误差不超过1 mm或2°),取2次平均值作为最终测量值。
1.3 测量项目(图 1)
|
| 1, U6 to PP; 2, U6M-Hor; 3, U6A-Hor; 4, SN-MP. 图 1 测量项目 Fig.1 Measurement |
1.3.1 参考平面
(1) 翼上颌裂点(Pt)点至腭平面的垂线(the vertical line from pterygomaxillary fissure to palatal plane,PTV);(2)上颌腭平面(palatal plane,PP)。
1.3.2 测量项目上颌第一磨牙长轴与上颌腭平面的交角(the angle of the maxillary first molar’s long axis and the maxillary palatal plane,U6 to PP),上颌第一磨牙近中最突点至PTV的距离(the distance from the first maxillary molar superius to PTV,U6M-Hor),上颌第一磨牙近中根尖点至PTV间的距离(the distance from the first maxillary molar root apical to PTV,U6A-Hor),下颌平面角(the angle of the mandibular plane and sella nasion plane,SN-MP)。
1.4 统计学分析采用SPSS 25.0软件进行统计分析,计量资料符合正态分布以x±s表示,组内比较采用配对t检验。组间测量数据比较采用单因素方差分析,组间两两比较采用LSD-t法,P < 0.05为差异有统计学意义。
2 结果 2.1 治疗前后头颅侧位片测量结果第1组和第2组治疗前后U6 to PP、U6M-Hor及U6A-Hor显著变化,差异有统计学意义(P < 0.05),说明第1组和第2组治疗前后磨牙位置发生了显著变化,而第3组治疗前后U6 to PP、U6M-Hor及U6A-Hor未发生显著变化,差异无统计学意义(P > 0.05)。见表 1。
| Group | Anchorage variable | ||
| U6 to PP (°) | U6M-Hor (mm) | U6A-Hor (mm) | |
| Group 1(n = 25) | |||
| Pretreatment | 80.92±2.60 | 25.59±2.39 | 24.54±2.37 |
| Posttreatment | 84.14±2.26 | 27.84±2.49 | 26.48±2.09 |
| t | -9.678 | -5.391 | -6.677 |
| P | < 0.001 | < 0.001 | < 0.001 |
| Group 2(n = 20) | |||
| Pretreatment | 81.85±4.74 | 26.00±3.28 | 24.72±2.34 |
| Posttreatment | 83.53±4.70 | 27.67±2.54 | 26.06±2.12 |
| t | -4.653 | -5.292 | -3.856 |
| P | < 0.001 | < 0.001 | < 0.001 |
| Group 3(n = 22) | |||
| Pretreatment | 82.22±3.58 | 25.87±2.56 | 23.93±2.26 |
| Posttreatment | 83.50±3.02 | 26.39±2.21 | 24.60±2.01 |
| t | -1.826 | -1.593 | -1.645 |
| P | 0.082 | 0.143 | 0.127 |
治疗后第1组上颌第一磨牙近中移动量[(2.39±0.93) mm、(2.12±0.83) mm]大于第2组[(2.14±0.84) mm、(1.90 ±0.96) mm],但差异无统计学意义(P > 0.05),而第1组和第2组磨牙近移量均大于第3组[(0.61±0.66) mm、(0.69±0.67) mm],且差异有统计学意义(P < 0.05),说明第3组上颌第一磨牙位置变化最小,而第1组和第2组上颌第一磨牙位置变化基本相同。3组治疗后U6A-Hor相比有统计学差异(P < 0.05),其余治疗后测量数据及治疗前的测量数据组间相比,无统计学差异(P > 0.05)。见表 2。
| Group | Anchorage variable | ||
| U6 to PP (°) | U6M-Hor (mm) | U6A-Hor (mm) | |
| Pretreatment | |||
| Group 1(n = 25) | 80.92±2.60 | 25.59±2.39 | 24.54±2.37 |
| Group 2(n = 20) | 81.85±4.74 | 26.00±3.28 | 24.72±2.34 |
| Group 3(n = 22) | 82.22±3.58 | 25.87±2.56 | 23.93±2.26 |
| F | 0.793 | 0.135 | 0.701 |
| P | 0.457 | 0.874 | 0.500 |
| Posttreatment | |||
| Group 1(n = 25) | 84.14±2.26 | 27.84±2.49 | 26.48±2.09 |
| Group 2(n = 20) | 83.53±4.70 | 27.67±2.54 | 26.06±2.12 |
| Group 3(n = 22) | 83.50±3.02 | 26.39±2.21 | 24.60±2.01 |
| F | 0.272 | 2.415 | 5.137 |
| P | 0.762 | 0.097 | 0.009 |
2.2 典型病例 2.2.1 隐适美拔牙病例
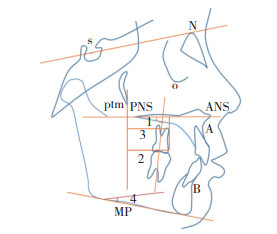
患者,女,12岁,牙列不齐,侧貌较凸,采用隐适美拔牙矫治,排齐牙列,关闭间隙,精调咬合。见图 2。
|
| A, external oral image of the patient pretreatment; B, intraoral image of the patient posttreatment; C, external oral image of the patient posttreatment; D, intraoral image of the patient posttreatment. 图 2 隐形矫治病例 Fig.2 Invisible treatment case |
2.2.2 传统直丝弓拔牙病例
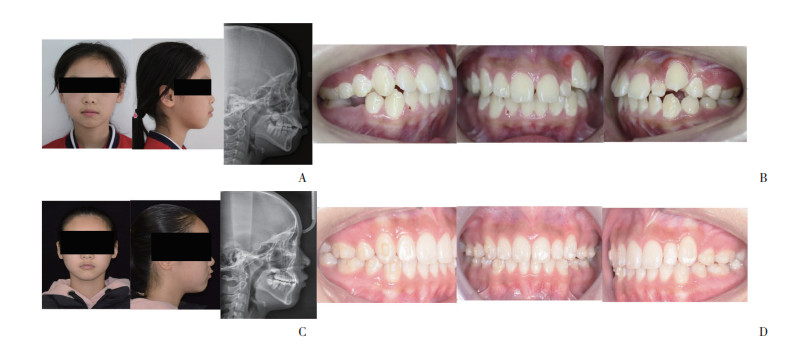
患者,女,侧貌凸,采用传统固定矫治,拔除4颗第一前磨牙,排齐整平,强支抗(种植钉)关闭拔牙间隙,调咬合。见图 3。
|
| A, external oral image of the patient pretreatment; B, intraoral image of the patient posttreatment; C, external oral image of patient posttreatment; D, intraoral image of the patient posttreatment. 图 3 采用种植钉设计病例 Fig.3 Cases treated with implant anchorage |
2.2.3 直丝弓矫治拔牙病例
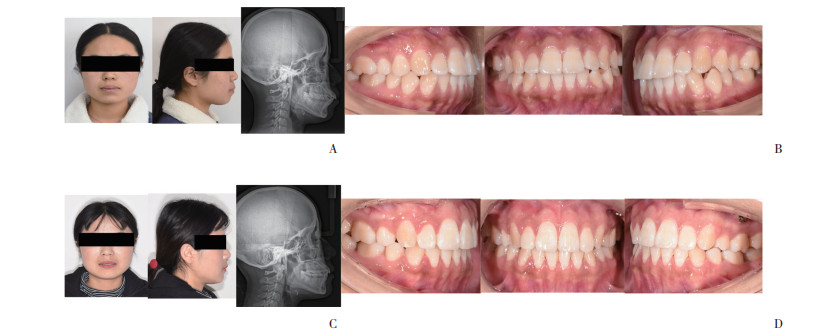
患者,女,侧貌凸,采用直丝弓矫治,拔除4颗第一前磨牙,设计横腭杆加Nance弓上颌第一磨牙,排齐整平,关闭拔牙间隙,精调咬合。见图 4。
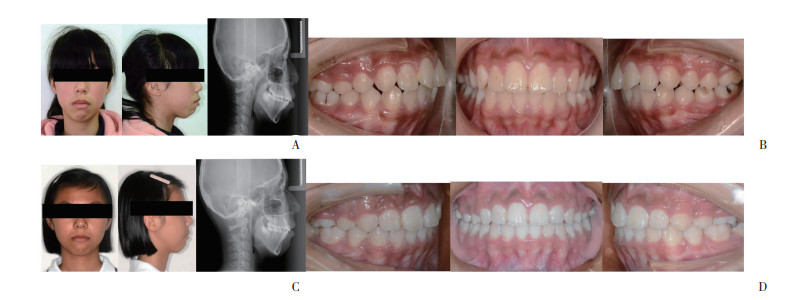
|
| A, external oral image of the patient pretreatment; B, intraoral image of the patient posttreatment; C, external oral image of patient posttreatment; D, intraoral image of the patient posttreatment. 图 4 采用横腭杆加Nance弓设计病例 Fig.4 Cases treated with TPA and Nance arch anchorage |
3 讨论
支抗控制是决定正畸治疗成功的先决条件和关键因素,越来越多的正畸治疗需要最小的依从性和最大的支抗来控制牙齿的移动[5]。Nance弓联合横腭杆辅助直丝弓矫治器[6]和种植体支抗辅助直丝弓矫治器增强支抗[3],其有效性已被国内外许多学者研究证实,但其舒适度、美观等方面不如隐形矫治器。Invisalign G6方案自推出以来,其前牙转矩控制和磨牙支抗控制一直备受争议。本研究隐形矫治采用的是Invisalign G6方案,其上颌第一磨牙前移量U6M-Hor、U6A-Hor与Nance弓联合横腭杆支抗组相比无统计学差异,而与种植钉支抗组有统计学差异,说明Invisalign G6方案设计的最大支抗其支抗控制能力与Nance弓联合横腭杆相近,但弱于种植体支抗。U6 to PP代表磨牙牙轴的变化,3组在治疗前后均无统计学差异,能够排除牙轴变化对磨牙移动量的影响,增强实验的可信度。通过逆向工程软件研究了30例采用Invisalign G6方案进行矫治的患者,结果显示,在隐形矫治过程中牙齿实际移动的效果与预期的牙齿移动并不完全一致[5]。但预期的牙齿移动是通过计算机模拟出来的,并没有考虑清楚隐形矫治器的机械特性及单个牙齿的生物力学反应[7-8]。因此,Invisalign G6方案虽是一项个体化、精确化的矫治方案,但在对上颌第一磨牙支抗控制的问题上并不完美,正畸医师在使用Invisalign G6方案矫治时,要有丰富的临床经验,对矫治过程中出现的问题有一定的预见性,能准确地评估错颌畸形的复杂程度。除此之外,在必要时加强上颌第一磨牙的支抗设计,例如使用牵引、增强附件固位设计、配合使用微种植钉支抗等可以帮助达到预期的效果。近年来国内外学者已采用隐形矫治治疗难度较高的拔牙病例。对重度牙列拥挤及侧貌凸度较大的患者,需要正畸医生有丰富的隐形矫治经验,采取个性化拔牙治疗,如拔除4颗前磨牙、2颗前磨牙或单颗下颌切牙,均可取得良好的疗效[9-12]。
固定矫治中的Nance弓联合横腭杆组和种植钉支抗组相比,上颌第一磨牙前移量有统计学差异。种植钉支抗组对上颌第一磨牙的支抗控制效果更好,其前移量仅为(0.58±0.62) mm。Nance弓和横腭杆是临床常用的中度支抗装置,将两者联合应用能达到和口外弓同等强度的强支抗效果。国内学者[13]也表示此联合支抗系统是一种简单有效的口内强支抗系统。但其支抗控制能力弱于种植钉支抗且存在体积大、口腔异物感强等缺点。按生物力学分析使用种植体支抗内收前牙时,上颌第一磨牙受到的是弓丝给其向远中的摩擦力,应该向远中移动[13]。而本研究显示,上颌第一磨牙向近中移动,这可能由于拔牙间隙关闭前,上颌第一磨牙发生了生理性支抗丧失,近中漂移。尽管如此,种植体支抗组对上颌第一磨牙的支抗控制仍是最佳,对一些需要强支抗且最大限度内收前牙的病例,种植体支抗是最好的选择。同时种植体体积小、口内异物感减弱、受患者依从性影响小,还可用于压低前牙改善露龈笑及直立磨牙打开咬合等[14]。国内外学者[15-16]通过研究种植体支抗治疗侧貌较突的拔牙病例得出,种植体支抗可以保持上颌磨牙的稳定性,实现理想的支抗控制,使拔牙间隙尽可能被前牙内收所利用。然而,国内也有学者对种植体支抗产生质疑,认为支抗并非越强越好,如果不考虑牙弓唇舌侧的边界而无限内收前牙,会造成前牙牙槽骨的骨开裂和骨开窗,危害患者的牙周健康。因此,应该根据具体病例选择合适的支抗控制,而非选择的支抗越强越好。
综上所述,针对第一前磨牙拔除病例,Invisalign G6方案设计对上颌第一磨牙的控制能力和Nance弓联合横腭杆支抗系统相近,但弱于种植体支抗。
| [1] |
赵珍, 古力巴哈·买买提力. 生理性支抗矫治技术对磨牙支抗控制的研究进展[J]. 口腔医学, 2018, 38(12): 1149-1152. DOI:10.13591/j.cnki.kqyx.2018.12.021 |
| [2] |
王欢欢. Invisalign与直丝弓矫治系统远移磨牙的临床疗效对比分析[D].郑州大学, 2019: 1-64.
|
| [3] |
DAI FF, XU TM, SHU G. Comparison of achieved and predicted tooth movement of maxillary first molars and central incisors:first premolar extraction treatment with Invisalign[J]. Angle Orthod, 2019, 89(5): 679-687. DOI:10.2319/090418-646.1 |
| [4] |
CLEMENTS KM, BOLLEN AM, HUANG G, et al. Activation time and material stiffness of sequential removable orthodontic appliances. Part 2:dental improvements[J]. Am J Orthod Dentofac Orthop, 2003, 124(5): 502-508. DOI:10.1016/S0889-5406(03)00577-8 |
| [5] |
KHAN BI, SINGARAJU GS, MANDAVA P, et al. Comparison of anchorage pattern under two types of orthodontic mini-implant loading during retraction in type A anchorage cases[J]. J Clin Diagn Res, 2016, 10(10): ZC98-ZC102. DOI:10.7860/JCDR/2016/22726.8678 |
| [6] |
袁爽, 唐莉红, 李天豪, 等. Nance弓与横腭杆在直丝弓矫治中的联合应用[J]. 上海口腔医学, 2012, 21(3): 350-353. |
| [7] |
KRIEGER E, SEIFERTH J, SARIC I, et al. Accuracy of invisalign® treatments in the anterior tooth region[J]. J Orofac Orthop, 2011, 72(2): 141-149. DOI:10.1007/s00056-011-0017-4 |
| [8] |
SIMON M, KEILIG L, SCHWARZE J, et al. Treatment outcome and efficacy of an aligner technique-regarding incisor torque, premolar derotation and molar distalization[J]. BMC Oral Heal, 2014, 14: 68. DOI:10.1186/1472-6831-14-68 |
| [9] |
关心, 常大桐, 闫燕, 等. 无托槽隐形矫治技术减数矫治双颌前突的临床疗效分析[J]. 中华口腔医学杂志, 2017, 52(9): 549-553. DOI:10.3760/cma.j.issn.1002-0098.2017.09.007 |
| [10] |
MILLER RJ, DUONG TT, DERAKHSHAN M. Lower incisor extraction treatment with the Invisalign system[J]. J Clin Orthod, 2002, 36(2): 95-102. |
| [11] |
HÖNN M, GÖZ G. A premolar extraction case using the invisalign® system[J]. J Orofac Orthop, 2006, 67(5): 385-394. DOI:10.1007/s00056-006-0609-6 |
| [12] |
WOMACK WR. Four-premolar extraction treatment with Invisalign[J]. J Clin Orthod, 2006, 40(8): 493-500. |
| [13] |
李莎.差动直丝弓与MBT直丝弓矫治技术拔牙矫治过程中磨牙位置的变化[D].吉林大学, 2010: 1-42.
|
| [14] |
胡启慧.第一恒磨牙不同方案正畸治疗后水平向的位置改变及影响因素[D].河北医科大学, 2010: 1-42.
|
| [15] |
朱胜吉, 周彦恒, 傅民魁. 种植体支抗正畸治疗中上颌磨牙稳定性的初步研究[J]. 中华口腔医学杂志, 2006, 41(1): 4-7. DOI:10.3760/j.issn:1002-0098.2006.01.003 |
| [16] |
XU Y, XIE J. Comparison of the effects of mini-implant and traditional anchorage on patients with maxillary dentoalveolar protrusion[J]. Angle Orthod, 2017, 87(2): 320-327. DOI:10.2319/051016-375.1 |
 2021, Vol. 50
2021, Vol. 50