文章信息
- 张聪, 徐丽
- ZHANG Cong, XU Li
- 糖化血红蛋白水平与糖尿病视网膜病变激光光凝术后黄斑水肿的相关性
- Correlation of glycated hemoglobin A1c and macular edema after laser photocoagulation in diabetic retinopathy
- 中国医科大学学报, 2020, 49(11): 980-984
- Journal of China Medical University, 2020, 49(11): 980-984
-
文章历史
- 收稿日期:2020-03-22
- 网络出版时间:2020-10-28 15:03
糖尿病视网膜病变(diabetic retinopathy,DR)是糖尿病患者常见的并发症之一,也是糖尿病患者致盲的常见眼病[1]。目前,对于非增殖型糖尿病视网膜病变(nonproliferative diabetic retinopathy,NPDR)或增殖型糖尿病视网膜病变(proliferative diabetic retinopathy,PDR)的主要治疗手段是全视网膜激光光凝术(panretinal photocoagulation,PRP)。PRP治疗对于控制DR病情发展效果良好,但部分患者视力恢复不理想,反而会加剧糖尿病黄斑水肿(diabetic macular edema,DME)等并发症的发生发展[2]。因此,明确PRP术后DME发生发展的主要影响因素对于指导临床选择治疗方案,最大程度保存患者视力、降低治疗成本有着极其重要的意义。已有研究[3-7]显示糖尿病患者血糖控制情况与DR发生发展密切相关。临床工作中对于血糖的监测往往会受到全身状态、饮食、患者依从性、应激等因素的影响,不能全面代表患者目前整体血糖控制情况。糖化血红蛋白(glycated hemoglobin,HbAlc)是能够客观反映血糖控制情况的敏感指标。已有研究[8]表明HbA1c与DR的发生发展独立相关。本研究探讨HbA1c水平与患者PRP术后DME的相关性,旨在为合理制定临床治疗方案提供理论基础。
1 材料与方法 1.1 临床资料及分组选取2017年2月至2019年6月本院眼科门诊就诊,经眼底检查、眼底荧光血管造影检查(fluorescein fundus angiography,FFA)确诊的重度NPDR或PDR患者53例(98眼)。排除标准:(1)合并白内障等原因致屈光间质明显混浊影响实施PRP治疗;(2)合并青光眼等需要长期药物治疗或曾行眼部手术;(3)3个月内曾接受玻璃体腔注射抗VEGF药物或糖皮质激素类药物治疗;(4)肾功能严重异常或合并3级及以上高血压病。所有患者均于治疗前常规检测HbA1c水平。根据HbA1c水平分为4组:A组[HbA1c≤6.5%,11例(22眼)]、B组[HbA1c > 6.5%~7%,14例(25眼)]、C组[HbA1c > 7%~9%,15例(26眼)]、D组[HbA1c > 9%,14例(25眼)]。各组患者年龄、性别、病程、血压比较差异无统计学意义(均P > 0.05),见表 1。
| Group | Age(year) | Course of disease(month) | Gender [n(%)] | Systolic pressure(mmHg) | Diastolic pressure(mmHg) | |
| Male | Female | |||||
| A | 45.03±7.37 | 12.83±3.66 | 5(45.5) | 6(54.5) | 130.54±15.12 | 82.36±8.68 |
| B | 46.51±8.15 | 11.92±4.11 | 8(57.1) | 6(42.9) | 135.06±14.63 | 85.21±6.79 |
| C | 47.01±5.69 | 10.89±4.98 | 7(46.7) | 8(53.3) | 133.68±13.68 | 83.42±7.71 |
| D | 45.93±6.25 | 11.36±3.79 | 7(50.0) | 7(50.0) | 131.98±16.07 | 81.78±6.39 |
1.2 治疗方法
全部患者均在接受正规降糖治疗的同时给予PRP治疗。PRP采用532 nm氩绿激光,能量120~280 mW,曝光时间0.1~0.15 s,光斑直径200~300 μm,Ⅱ~Ⅲ级光斑,1次/周共3次,由同一医师完成治疗。
记录所有患眼治疗前及PRP治疗后1周、1个月、3个月光学相干断层扫描(optical coherence tomography,OCT)测量的黄斑中心厚度(central macular thickness,CMT)及黄斑中心凹下脉络膜厚度(subfoveal choroidal thickness,SFCT)。所有数值均由同一位有经验的眼底病医师完成测量[9]。
1.3 统计学分析采用SPSS 22.0统计软件进行统计分析,计量资料采用x±s表示,治疗前及治疗后CMT及SFCT比较采用重复测量方差分析,各时间点组间差异比较采用独立样本t检验,组内比较采用LSD-t检验。P < 0.05为差异有统计学意义。
2 结果结果显示,治疗前CMT、SFCT 4组间比较无统计学差异(均P > 0.05)。PRP治疗后1周各组患者CMT及SFCT均较术前增厚(P < 0.05);同一治疗时间患者HbA1c水平越高PRP术后CMT及SFCT增厚程度越明显,差异有统计学意义(P < 0.05)。PRP术后1个月、3个月A、B、C组患者CMT及SFCT均较术前变薄(P < 0.05),同一治疗时间患者HbA1c水平越高PRP术后CMT及SFCT变薄程度越少,差异有统计学意义(P < 0.05);PRP术后1个月、3个月D组患者CMT及SFCT均较术前比较无统计学差异(P > 0.05)。见表 2、图 1。
| Group | Eyes | CMT | SFCT | ||||||||
| Before surgery | 1 week after surgery | 1 month after surgery | 3 month after surgery | Before surgery | 1 week after surgery | 1 month after surgery | 3 month after surgery | ||||
| A | 22 | 351.21±52.51 | 437.35±46.421) | 240.06±35.291) | 209.72±29.181) | 377.30±49.37 | 398.29±53.571) | 334.21±40.921) | 256.19±50.261) | ||
| B | 25 | 358.94±51.65 | 453.19±49.141) | 261.36±42.241) | 232.53±27.511) | 379.19±52.13 | 413.75±50.391) | 346.37±41.131) | 284.73±49.151) | ||
| C | 26 | 359.48±50.39 | 479.32±52.391) | 279.85±45.131) | 251.31±29.921) | 380.25±48.76 | 436.62±55.631) | 359.87±42.411) | 298.52±50.761) | ||
| D | 25 | 353.34±53.29 | 498.67±63.291) | 359.94±55.39 | 352.87±57.15 | 379.18±49.13 | 462.37±51.421) | 376.32±46.09 | 375.12±48.57 | ||
| 1)P < 0.05 vs the same group before surgery. | |||||||||||
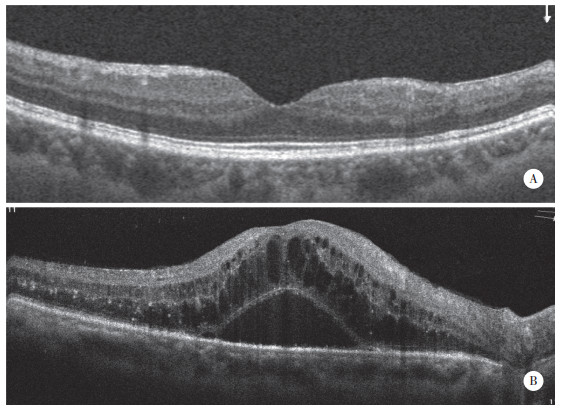
|
| A, before surgery; B, a week after surgery. There was no obvious retinal edema in the macular region. 图 1 D组患者术前及术后OCT结果 Fig.1 OCT results before and after surgery in Group D |
3 讨论
DR是糖尿病患者视力损害的主要原因,主要是由于高血糖破坏了视网膜微循环,影响视网膜血流动力所致[10]。研究[11-12]显示PRP能够有效阻断DR发展,防止DR造成进一步的视力损伤。但是,临床上发现一些DR患者接受PRP治疗之后出现了不同程度的黄斑水肿或原有黄斑水肿加重的情况。已有研究[13-14]表明,尽管PRP是目前治疗重度NPDR及PDR常用的手段,但是在治疗的同时也会存在黄斑水肿、视野缩小、视力下降等并发症,尤其以DME最常见。
DME是引起糖尿病患者失明的主要原因之一,随着DM患者数量不断增加,DME所造成的视力损害也越来越受到重视。因此,明确PRP术后影响糖尿病患者黄斑水肿发生发展的主要影响因素,对于指导临床选择治疗方案,最大程度保存患者视力、降低治疗成本有着极其重要的意义。已有研究[3]显示患者血糖水平与DR的发生发展密切相关。HbA1c可反映患者近3个月内血糖控制情况,有研究[15]表明糖尿病患者HbA1c水平与视网膜病变发生、发展风险正相关。本研究结果显示患者PRP术后1周CMT及SFCT均增厚;而PRP术后1个月、3个月A、B、C组患者CMT及SFCT均较术前变薄,其原因可能是由于PRP术后黄斑区视网膜短暂缺血,从而导致黄斑水肿,另外PRP术后炎症反应,致使血管通透性增加,亦可导致黄斑区脉络膜毛细血管舒张及脉络膜积液,进而引起脉络膜增厚。随着时间的推移,PRP术后视网膜毛细血管、小静脉、小动脉收缩闭塞,视网膜水肿及渗出症状减轻。同时,视网膜瘢痕形成,降低了视网膜耗氧,血管内皮生长因子等炎性细胞因子释放减少,从而使脉络膜血管舒张减轻,脉络膜血流量减低。PRP同时也破坏了部分脉络膜的毛细血管,使其管腔狭窄、闭锁或瘢痕化,减少脉络膜血液充盈,致使脉络膜的厚度减小[16-17]。HbA1c水平较高时,患者PRP术后早期可加重视网膜缺氧状态,增加血管内皮生长因子等炎性细胞因子的释放,因此CMT及SCFT厚度增加更加明显。PRP术后1~3个月,持续性高血糖不仅可导致组织缺氧从而损伤机体内皮细胞,同时血液黏稠度升高可导致微循环灌注不足,视网膜水肿渗漏及脉络膜血管扩张减轻不明显。美国糖尿病学会[18]建议HbA1c控制标准为 < 7%,国际糖尿病联盟[18]建议HbA1c控制标准为 < 6.5%。目前,我国糖尿病患者HbA1c的控制标准为 < 6.5%[18]。ZOUNGAS等[19]关于HbA1c水平与2型糖尿病患者血管并发症和死亡关系的研究表明,HbA1c6.5%~7.0%时,HbA1c水平与微血管事件发生的风险显著相关,HbA1c > 7.0%时,HbA1c水平则与大血管事件和死亡显著相关。本研究结果显示,PRP治疗后1周各组患者CMT及SFCT均较术前增厚(P < 0.05),CMT及SFCT增厚程度与HbA1c水平正相关(P < 0.05);PRP术后1个月、3个月A、B、C组患者CMT及SFCT均较术前变薄(P < 0.05),CMT及SFCT变薄程度与HbA1c水平负相关,这与ZOUNGAS等[19]研究结果一致。有研究[20]表明,HbA1c > 9%是糖尿病并发症发生发展的高危因素,可能引发糖尿病肾病等并发症,甚至可能导致酮症酸中毒的发生。本研究中HbA1c > 9%患者PRP术后1个月、3个月CMT及SFCT与术前比较均无统计学差异(P > 0.05),可能因为血糖长期控制极差时改变了红细胞对氧的亲和力,即使PRP治疗也无法改善视网膜的乏氧状态,往往可能还会因炎症反应而产生氧化应激,从而对微血管内皮细胞造成直接或间接损伤,从而影响PRP术后黄斑水肿消退,甚至可能使黄斑水肿加重。
综上所述,HbA1c水平与DR患者PRP术后黄斑水肿消退程度密切相关,较高HbA1c水平状态下DR患者PRP术后黄斑水肿不易消退或有加重可能。重度NPDR及PDR患者在接受PRP治疗的同时,应考虑HbA1c水平的影响,当HbA1c < 6.5%时患者术后治疗效果最佳;而当HbA1c > 9%时,建议暂缓PRP治疗,以免增加术后并发症的发生风险。但是本研究患者较少,观察时间较短,对于HbA1c水平与糖尿病患者病程发展的相关性及具体治疗方案的选择需大样本、多中心研究来进一步论证。
| [1] |
MCLEOD DS, LUTTY GA. High-resolution histologic analysis of the human choroidal vasculature[J]. Invest Ophthalmol Vis Sci, 1994, 35(11): 3799-3811. |
| [2] |
刘家佳, 柯根杰, 顾永昊, 等. 视网膜激光光凝对增殖性糖尿病视网膜病变患者视网膜前膜新生血管生成的作用[J]. 安徽医科大学学报, 2014, 49(7): 991-994. |
| [3] |
NANAYAKKARA N, RANASINHA S, GADOWSKI A, et al. Age, age at diagnosis and diabetes duration are all associated with vascular complications in type 2 diabetes[J]. J Diabetes Complications, 2018, 32(3): 279-290. DOI:10.1016/j.jdiacomp.2017.11.009 |
| [4] |
SOHN MW, EPSTEIN N, HUANG ES, et al. Visit-to-visit systolic blood pressure variability and microvascular complications among patients with diabetes[J]. J Diabetes Complications, 2017, 31(1): 195-201. DOI:10.1016/j.jdiacomp.2016.09.003 |
| [5] |
陈凡, 冯璞. 糖尿病患者CRP低密度脂蛋白水平与微血管病变程度及糖代谢的关系[J]. 河北医学, 2017, 23(10): 1605-1608. DOI:10.3969/j.issn.1006-6233.2017.10.007 |
| [6] |
LAI YR, CHIU WC, HUANG CC, et al. HbA1c variability is strongly associated with the severity of peripheral neuropathy in patients with type 2 diabetes[J]. Front Neurosci, 2019, 13: 90. DOI:10.3389/fnins.2019.00090 |
| [7] |
QIAN T, TIAN L, LI Y, et al. Value of the combined examination of Cys-C and HbA1c for diagnosis of early renal injury in pediatric diabetes[J]. Exp Ther Med, 2017, 13(2): 515-518. DOI:10.3892/etm.2016.3967 |
| [8] |
BAI Q, CHEN Y. Clinical characteristics and risk factors of type 2 diabetes melliyus combined with microangiopathy[J]. J Clin Pathol Res, 2018, 38(7): 1493-1497. DOI:10.3978/j.issn.2095-6959.2018.07.020 |
| [9] |
XU JX, ZHANG XL, SHI Z, et al. The changes in macular choroidal thickness of patients with diabetic retinopathy after panretinal photocoagulation(PRP)[J]. Chin J Pract Ophthalmol, 2015, 33(6): 598-601. DOI:10.3760/cma.j.issn.1006-4443.2015.06.007 |
| [10] |
YE XR, LI AP, ZHAO HD, et al. Study of the ophthalmic and central retina arteries blood flows for the senile diabetes patients[J]. Chin J Ultrasound Med, 1998, 14(10): 46-47. |
| [11] |
姜林, 杨红, 张世慧. 曲安奈德玻璃体腔注射联合视网膜激光光凝术在糖尿病黄斑水肿患者中的临床应用及安全性评价[J]. 实用临床医药杂志, 2017, 21(5): 167-169. DOI:10.7619/jcmp.201705055 |
| [12] |
解正高, 陈放, 朱俊, 等. Ranibizumab辅助的23G玻璃体切割术治疗严重增生性糖尿病视网膜病变的疗效及安全性评价[J]. 中华实验眼科杂志, 2015, 33(12): 1113-1117. DOI:10.3760/cma.j.issn.2095-0160.2015.12.013 |
| [13] |
张世杰, 杨柳, 李骏. 后Tenon囊下注射曲安奈德治疗全视网膜光凝术后持续性黄斑水肿[J]. 中国实用眼科杂志, 2012, 30(11): 1345-1347. DOI:10.3760/cma.j.issn.1006-4443.2012.11.023 |
| [14] |
LEE SB, YUN YJ, KIM SH, et al. Changes in macular thickness after panretinal photocoagulation in patients with severe diabetic retinopathy and no macular edema[J]. Retina, 2010, 30(5): 756-760. DOI:10.1097/iae.0b013e3181c701e0 |
| [15] |
CAO HC, WANG YI, ZHANG ZQ, et al. Correlation study of ischemia modified albumin, glycosylated albumin and glycated hemoglobin A1c in patients with type 2 diabetes mellitus and retinopathy[J]. China Med Herald, 2017, 14(15): 72-75. |
| [16] |
BRESSLER NM, BECK RW, FERRIS FL. Panretinal photocoagulation for proliferative diabetic retinopathy[J]. N Engl J Med, 2011, 365(16): 1520-1526. DOI:10.1056/nejmct0908432 |
| [17] |
周晔. 糖化血红蛋白在糖尿病诊断和监测中的应用价值分析[J]. 世界临床医学, 2017, 11(6): 230. |
| [18] |
习伟然. 糖化血红蛋白检测在糖尿病诊断中的价值[J]. 实用糖尿病杂志, 2015, 11(2): 12. |
| [19] |
ZOUNGAS S, CHALMERS J, NINOMIYA T, et al. Association of HbA1c levels with vascular complications and death in patients with type 2 diabetes:evidence of glycaemic thresholds[J]. Diabetologia, 2012, 55(3): 636-643. DOI:10.1007/s00125-011-2404-1 |
| [20] |
盛伟武. C-P、HbAlc、FBG联合检测对糖尿病肾病早期诊断和监测的临床应用价值[J]. 医学检验与临床, 2012, 23(3): 9-11. DOI:10.3969/j.issn.1673-5013.2012.03.005 |
 2020, Vol. 49
2020, Vol. 49