文章信息
- 王宏娜, 鲁元媛, 丁香英, 赵芳坤, 许军
- WANG Hongna, LU Yuanyuan, DING Xiangying, ZHAO Fangkun, XU Jun
- 配戴夜戴型角膜塑形镜对青少年近视患者泪膜稳定性的影响
- The Influence of Overnight Orthokeratology on Tear Film Stability in Adolescent Myopia Patients
- 中国医科大学学报, 2019, 48(12): 1118-1121
- Journal of China Medical University, 2019, 48(12): 1118-1121
-
文章历史
- 收稿日期:2018-11-06
- 网络出版时间:2019-12-06 9:24
2. 沈阳爱尔卓越眼科医院眼科, 沈阳 110001;
3. 中国医科大学附属第四医院眼科, 中国医科大学眼科医院, 辽宁省晶状体学重点实验室, 沈阳 110005
2. Department of Ophthalmolgy, The Aier Excellence Eye Hospital, Shenyang 110001, China;
3. Department of Ophthalmology, The Fourth Hospital, China Medical University, Eye Hospital of China Medical University, Lens Research Key Laboratory of Liaoning Province, Shenyang 110005, China
夜戴型角膜塑形镜是一种个体化定制、反几何设计的硬性角膜接触镜,具有透氧性好、光学性能优良等特点。近十年来,因其优越的暂时性近视纠正及长期的近视控制性能,使用率在全球范围内呈现高速增长的趋势[1]。
泪膜是分布在角膜表面的液体薄膜,由于镜片与泪膜直接接触,对泪膜的质、量及流体分布很可能产生潜在的影响,而泪膜的改变又将会直接导致患者出现频繁眨眼、对光敏感及其他眼部不适等干眼症状[2]。目前临床上最常用的评价泪膜稳定性的方法为侵入性泪膜破裂时间(invasive tear break-up time,IBUT),此方法只能获得单一时点数据,主观性强,受诸多因素影响,且具有一定的创伤性[3]。青少年患者眼睛敏感,配合度欠佳,因此,IBUT评估结果波动性大。Oculus Keratograph5M非侵入式眼表综合分析仪利用角膜地形图客观评价泪膜,是一种较客观全面的非侵入性干眼诊断设备。本研究拟应用Keratograph 5M眼表综合分析仪结合裂隙灯检查,观察青少年低中度近视患者配戴角膜塑形镜前后泪膜稳定性的变化。
1 材料与方法 1.1 一般资料选取2017年3月至2017年9月就诊于中国医科大学附属第四医院眼科视光门诊,初次验配梦戴维等离子(IV-DF型)夜戴型角膜塑形镜的青少年近视患者50例(96眼)。其中,男23例(43眼),女27例(53眼),年龄8~18周岁,平均(12.06±2.61)岁。等效球镜度数为-0.75~-6.00DS,平均(-3.65±1.43)D,散光 < 1.00 DC;使用标准对数视力表检查矫正视力达到5.0或以上,无配戴禁忌证,无硬性接触镜配戴史,既往无眼部疾病及手术史。
本项研究遵循赫尔辛基宣言和临床研究的伦理标准和规范,获得所有患者本人及监护人知情同意。
所有检查项目由同一名操作熟练的医生完成,遵循先右眼后左眼、先非侵入性检查后侵入性检查的检查顺序,为避免刚摘镜对测量结果造成的影响,要求检查开始时间与最后摘镜时间至少间隔1 h,检查时段为8:40至10:30 am。
1.2 方法 1.2.1 规范化角膜塑形镜验配前检查眼部检查(包括眼睑形态、睑球结膜、角膜、前房、虹膜、晶状体、眼底)、非接触眼压计测量眼压、准确的屈光度数、三维眼前节分析(Pentacam,德国Oculus公司)、角膜地形图(OPD-Scan Ⅲ,日本NIDEK株式会社),根据测量到的参数进行试戴片选择,并进行试戴评估,最终确定订片参数。
1.2.2 使用非侵入式眼表综合分析仪(Keratograph 5M,德国Oculus公司)检查泪液指标患者下颌置于颌托,前额靠紧额带,使用普通光拍摄泪河高度(tear meniscus height,TMH),放大倍率1.4。拍摄时将焦距对准泪河,前后调节手柄以使泪河边界清晰,踩脚踏完成拍摄,应用软件自带标尺测量出瞳孔中央正下方TMH。测量泪膜破裂时间时,将红色圆环对准眼睛中心,嘱患者注视前方视标,根据界面提示调节设备,当出现“Blink 2 times”时,告知患者有节奏的眨2次眼睛后不再瞬目,保持睁眼平视前方。系统可自动拍摄并以数值的方式记录非侵入性首次泪膜破裂时间[non-invasive first break-up time,NIBUT(f)]、平均泪膜破裂时间[non-invasive average break-up time,NIBUT(av)],并以不同颜色显示每隔1.5 s的泪膜破裂位置,见图 1。经过25 s或者当患者再次眨眼时,系统自动停止采集过程。左右眼分别连续测量3次。
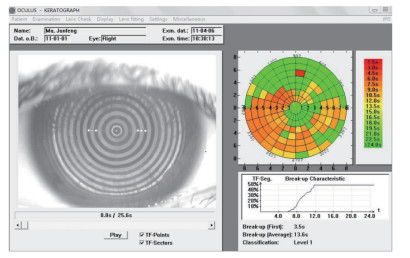
|
| 图 1 非侵入性泪膜破裂时间、破裂时间色卡、破裂时间特征图形显示表 Fig.1 The color card of non-invasive break-up time and graphic sheet of tear break-up time |
1.2.3 IBUT检查
取荧光素钠染色试纸于下结膜囊内进行染色,嘱被检者眨眼数次,然后向前平视不再瞬目,保持睁眼状态。在裂隙灯显微镜下,通过钴蓝色滤光片,用合适的裂隙宽度观察染色。检查时以患者最后一次睁眼时开始立即持续观察并计时,直到角膜出现第1个泪膜黑斑缺损时为止。重复测量3次,取其平均值。
1.3 统计学分析采用SPSS 24.0统计软件进行统计学分析。数据以x±s表示,使用重复测量方差分析评估患者配戴角膜塑形镜前与戴镜后1周、1个月、3个月、6个月时各观察指标的变化。采用Spearman秩相关分析2种检查方法所测结果之间的相关性。P < 0.05为差异有统计学意义。
2 结果50例(96眼)均完成随访,随访过程中未出现失访、角膜严重并发症或镜片严重偏心等现象。
戴镜后各时间点所测IBUT、NIBUT(f)、NIBUT(av)均较戴镜前缩短,同时段所测IBUT均小于NIBUT(f)。戴镜后1周、1个月,IBUT、NIBUT(f)、NIBUT(av)较戴镜前明显缩短,差异有统计学意义(P < 0.001);戴镜后1个月,IBUT、NIBUT(f)、NIBUT(av)较戴镜后1周有所提升,差异有统计学意义(P = 0.043,P < 0.001,P = 0.002);戴镜后3个月,IBUT、NIBUT(f)、NIBUT(av)基本恢复至戴镜前水平(P > 0.05);戴镜后6个月,IBUT、NIBUT(f)、NIBUT(av)与戴镜前相比无统计学差异(P > 0.05)。戴镜前后TMH无统计学差异(P > 0.05)。见表 1。
| Time | IBUT(s) | P | NIBUT(f)(s) | P | NIBUT(av)(s) | P | TMH(mm) | P |
| Before wearing | 7.66±3.89 | - | 11.27±5.37 | - | 16.11±4.51 | - | 0.25±0.04 | - |
| After wearing | ||||||||
| 1 week | 6.59±3.66 | < 0.010 | 8.43±4.78 | < 0.010 | 12.72±4.76 | < 0.010 | 0.24±0.04 | 0.355 |
| 1 month | 7.10±3.43 | 0.045 | 9.96±5.13 | 0.010 | 14.41±4.57 | 0.002 | 0.24±0.05 | 0.451 |
| 3 months | 7.32±3.53 | 0.527 | 11.24±4.60 | 0.960 | 15.93±3.79 | 0.762 | 0.25±0.04 | 0.661 |
| 6 months | 7.59±3.65 | 0.898 | 11.24±4.35 | 0.958 | 16.06±3.76 | 0.928 | 0.24±0.05 | 0.365 |
| IBUT, invasive tear break-up time; NIBUT (f), non-invasive first break-up time; NIBUT (av), non-invasive average break-up time; TMH, tear meniscus height. | ||||||||
Spearman相关分析结果显示,IBUT与NIBUT(f),IBUT与NIBUT(av),NIBUT(f)与NIBUT(av)均呈正相关(r = 0.128,P = 0.005;r = 0.155,P = 0.001;r = 0.690,P < 0.001)。
3 讨论角膜塑形术是最有希望控制青少年近视并被广泛关注的技术[4-7]。角膜塑形镜直接接触眼表组织,因此,镜片与泪膜的关系值得关注。稳定的泪膜可以维持健康的角膜上皮,提供清晰的视觉。泪液的质和量出现问题,都会降低眼表免疫力,引起眼部不适症状,导致视力波动,影响白天的视觉清晰度,降低青少年学习效率[8]。对角膜塑形镜矫正控制近视机制的研究[9-10]发现,泪膜对角膜塑形镜的矫正效果有重要的作用。
研究[11-13]证实,长期配戴角膜接触镜会对泪液的分泌量及稳定性产生一定影响,导致干眼症状的发生,降低视觉质量,戴镜时间越长,干眼症状越明显。LI等[14]通过1年以上的随访研究得出结论,角膜塑形镜的配戴不会对青少年的泪液分泌量产生影响,但却会使泪膜稳定性下降,且以配戴后1周的变化最为显著。对于引起变化的原因也有不同的解释。宋艳霞等[15]认为,夜戴型角膜塑形镜可以使泪液脂质层表薄,日间蒸发过强,导致泪膜稳定性降低。还有研究[12]发现,配戴角膜塑形镜24个月时可导致睑板腺功能障碍,影响泪膜稳定性。HIRAOKA等[16]认为配戴角膜塑形镜可以导致角膜知觉减退,瞬目活动减少。
本研究结果显示,戴镜后1周、1个月泪膜破裂时间较戴镜前有统计学差异(P < 0.001),戴镜后3个月、6个月与戴镜前相比,差异无统计学意义。可以在一定程度上反映泪液基础分泌量的TMH戴镜前后各时间点比较,差异均无统计学意义(P > 0.05)。
本研究中所测IBUT均小于NIBUT(f),分析可能原因如下:裂隙灯钴蓝光下观察IBUT并计时产生主观判别误差;荧光素染色剂用量以及染色剂刺激作用导致结果的波动;Keratograph 5M测量设备带来眼睛近感知误差;Keratograph 5M检查过程中需有长时间睁眼动作,眼球轻微运动、睫毛与瞳孔反应等因素均可延长NIBUT;测量环境的温度、湿度等可能产生影响。
目前,临床上评价泪膜质量的传统方法有荧光素钠染色测量IBUT、泪液分泌试验等,均为侵入性检查,会引起患者反射性流泪,且受诸多因素影响,重复性较差,准确度较低。本研究使用Keratograph 5M非侵入式眼表综合分析仪,检测中全程不接触患者眼部,且在测量泪膜破裂时间时选用不会对患者引起不适的红外照明,减轻对患者的刺激。它作为目前最新的一种可以检测NIBUT的仪器,检查结果更加客观准确,直接测量泪膜的规则性,并用彩图直观表示。有多项国内外研究表明,使用Keratograph 5M测量NIBUT具有良好的一致性及可重复性,它可以对NIBUT进行2种量化指标分析,即NIBUT(f)与NIBUT(av),既能检测到非常早期的泪膜变化,又能综合评定泪膜的稳定性,且系统将自动依据NIBUT值对受试者进行干眼分级。
总之,为了使角膜塑形镜能够更安全且长效地发挥对青少年近视进展的控制作用,尚需针对角膜塑形镜对泪膜稳定性的影响问题进行长时间的观察与探讨,并在临床诊断干眼及评估泪膜稳定性时,尝试应用更多非侵入性、重复性和再现性较好的测量设备,以求达到更高的准确度和敏感度。
| [1] |
刘悦. 浅谈夜戴型角膜塑形镜与近视防控[J]. 中国医疗器械信息, 2017, 23(13): 152. DOI:10.15971/j.cnki.cmdi.2017.13.065 |
| [2] |
王秀, 魏瑞华, 张红梅, 等. 非侵入式眼表综合分析仪评估近视青少年干眼和睑板腺功能障碍[J]. 眼科新进展, 2016, 36(1): 31-34. DOI:10.13389/j.cnki.rao.2016.0009 |
| [3] |
殷鸿波, 田颜, 邓应平. 三种客观评价泪膜的方法探讨[J]. 国际眼科杂志, 2017, 17(5): 894-896. |
| [4] |
谢培英. 进一步提升长期角膜塑形术近视控制的疗效与安全[J]. 中华眼科杂志, 2014, 50(1): 3-5. DOI:10.3760/cma.j.issn.0412-4081.2014.01.002 |
| [5] |
谢培英, 王志昕, 迟蕙. 少年儿童近视的长期角膜塑形疗效和安全性观察[J]. 中国斜视与小儿眼科杂志, 2008, 16(4): 42-42. |
| [6] |
CHO P, CHEUNG SW. Retardation of myopia in orthokeratology (ROMIO) study:a 2-year randomized clinical trial[J]. Invest Ophthalmol Vis Sci, 2012, 53(11): 7077-7085. DOI:10.1167/iovs.12-10565 |
| [7] |
CHAN B, CHO P, CHEUNG SW. Orthokeratology practice in children in a university clinic in Hong Kong[J]. Clin Exp Optom, 2008, 91(5): 453-460. DOI:10.1111/j.1444-0938.2008.00259.x |
| [8] |
MOON JH, LEE MY, MOON NJ. Association between video display terminal use and dry eye disease in school children[J]. J Pediatr Ophthalmol Strabismus, 2014, 51(2): 87-92. DOI:10.3928/01913913-20140128-01 |
| [9] |
戴祖优, 曾骏文, 钟兴武, 等. 角膜塑形术控制近视发展的临床观察[J]. 眼视光学杂志, 2008, 10(4): 288-290. DOI:10.3760/cma.j.issn.1674-845X.2008.04.014 |
| [10] |
FAN L, JUN J, JIA Q, et al. Clinical study of orthokeratology in young myopic adolescents[J]. Int Contact Lens Clin, 1999, 26(5): 113-116. DOI:10.1016/S0892-8967(00)00032-8 |
| [11] |
王俞方, 夏世刚, 罗洁, 等. 长期配戴硬性角膜接触镜对泪膜稳定性的影响[J]. 中南医学科学杂志, 2015, 43(1): 63-66. |
| [12] |
NA KS, YOO YS, HWANG HS, et al. The influence of overnight orthokeratology on ocular surface and meibomian glands in children and adolescents[J]. Eye Contact Lens, 2016, 42(1): 68-73. DOI:10.1097/ICL.0000000000000196 |
| [13] |
KASTELAN S, LUKENDA A, SALOPEK-RABATIĆ J, et al. Dry eye symptoms and signs in long-term contact lens wearers[J]. Coll Antropol, 2013, 37(Suppl 1): 199-203. |
| [14] |
LI J, DONG P, LIU H. Effect of overnight wear orthokeratology lenses on corneal shape and tears[J]. Eye Contact Lens, 2018, 44(5): 304-307. DOI:10.1097/ICL.0000000000000357 |
| [15] |
宋艳霞, 毛欣杰, 吕帆. 夜戴型角膜塑型镜对眼表形态和泪液的影响[J]. 中华眼视光学与视觉科学杂志, 2010, 12(1): 37-42. DOI:10.3760/cma.j.issn.1674-845X.2010.01.010 |
| [16] |
HIRAOKA T, KAJI Y, OKAMOTO F, et al. Corneal sensation after overnight orthokeratology[J]. Cornea, 2009, 28(8): 891-895. DOI:10.1097/ICO.0b013e31819c4fb1 |
 2019, Vol. 48
2019, Vol. 48




