2. 复旦大学公共卫生学院, 国家卫生健康委卫生技术评估重点实验室(复旦大学), 上海 200032
2018年11月1日上海市医疗保障局根据国家医疗保障局要求,将17种国家基本医疗保险(以下简称“医保”)谈判准入的抗癌药纳入上海市基本医保目录,并于11月15日起执行。研究旨在分析抗癌药谈判降价后纳入基本医保报销目录和个人定额自负标准下调政策对在上海市胸科医院接受治疗的非小细胞肺癌患者靶向药物费用的影响。
1 资料与方法 1.1 资料来源收集上海市医疗保障局将国家谈判降价后的抗癌靶向药物纳入基本医保报销目录和个人定额自负标准下调政策(以下简称“2018年医保政策”)实施点(2018年11月)前后各9个月,即2018年2月—2019年8月,上海市胸科医院门急诊与住院的上海市非小细胞肺癌患者(即享有上海市基本医保者或沪籍非小细胞肺癌患者)5种靶向药物的使用人数和费用数据。5种靶向药物包括马来酸阿法替尼(吉泰瑞2种剂型)、甲磺酸奥希替尼(泰瑞莎)、克唑替尼(赛可瑞)、塞瑞替尼(赞可达)和安罗替尼(门急诊福可维2种剂型,住院福可维3种剂型)(以下简称“5种靶向药物”)。
此外,收集2018年2月—2019年8月上海市胸科医院门急诊与住院的上海市非小细胞肺癌患者每月使用2017年1月已纳入上海市基本医保报销目录的其他靶向药物的使用人数和费用数据。其他靶向药物包括吉非替尼(易瑞沙、伊瑞可)、厄洛替尼(门急诊特罗凯2种剂型、住院特罗凯1种剂型)、盐酸埃克替尼(凯美纳)、贝伐珠单抗注射液(安维汀)、重组人血管内皮抑制素(恩度)(以下简称“其他靶向药物”)。
1.2 数据分析采用t检验或非参数检验比较上海市胸科医院门急诊与住院上海市非小细胞肺癌患者5种靶向药物和其他靶向药物在2018年医保政策实施前后的药物总费用及其对数值和人均药物总费用。由于受2018年医保政策影响的5种靶向药物与其他靶向药物在政策实施前的使用特征不具可比性,研究采用单组、两阶段(1个干预点)间断时间序列模型(interrupted time-series,ITS)分析上海市胸科医院门急诊与住院的上海市非小细胞肺癌患者靶向药物总费用及其对应数值和人均药物总费用的变化趋势。
鉴于2018年11月为政策调整月份,可能会出现靶向药物利用的不稳定,因此本研究在间断时间序列模型分析中删除了该月份的数据,而将2018年12月设为政策实施起点。间断时间序列模型的公式为:Yt = β0 + β1Tt + β2Xt + β3XtTt + εt。该模型的Yt是随时间测量的因变量(药物总费用或人均药物总费用);Tt是从研究开始到结束的转换后的研究时间,Tt=1,2,…,18,Tt为1时表示2018年2月,Tt为18时表示2019年8月;Xt为干预的变量,在干预时点前为0,在干预时点后为1,并且Tt =10为干预时点(即2018年12月);εt为随机误差项。
研究采用Stata 13中itsa命令包的newey过程进行分析。该过程采用普通最小二乘法回归(ordinary least square,OLS)来估计系数,并产生Newey-West标准误差以处理可能的异方差以外的自相关。
2 结果 2.1 非小细胞肺癌患者靶向药物费用状况分析2018年医保政策后,上海市胸科医院门急诊上海市非小细胞肺癌患者5种靶向药物平均每月总费用为697.70万元,比政策实施前518.33万元增加了34.61%;2018年医保政策后,住院5种靶向药物平均每月总费用为285.20万元,比政策实施前64.90万元增加了3.39倍。门急诊和住院上海市非小细胞肺癌患者其他靶向药物的平均每月总费用无显著变化。并且,5种靶向药物和其他靶向药物平均每月总费用及其对数值具有相同趋势。见表 1。
| 表 1 政策实施前后上海市胸科医院靶向药物每月费用情况 |
|
|
2018年医保政策后,上海市胸科医院门急诊上海市非小细胞肺癌患者5种靶向药物平均每月人均总费用为1.06万元/人,比政策实施前4.94万元/人减少了3.88万元/人;2018年医保政策后,住院5种靶向药物平均每月人均总费用为0.91万元/人,比政策实施前4.72万元/人减少了3.81万元/人。而门急诊和住院其他靶向药物的平均每月人均总费用无明显变化。此外,5种靶向药物和其他靶向药物平均每月人均总费用及其对数值具有相同趋势。见表 1。
2.2 5种靶向药物费用状况的间断时间序列分析间断时间序列分析显示:政策实施前,上海市胸科医院门急诊上海市非小细胞肺癌患者5种靶向药物平均每月药物总费用无明显的趋势变化,而平均每月人均药物总费用有明显下降趋势,β1分别为7.93和-022;政策实施时平均每月人均药物总费用有明显的即时下降效果(β2为-2.82);政策实施后平均每月药物总费用和平均每月人均药物总费用的增长趋势比政策实施前分别平均高出36.21万元和0.23万元/ 人次(β3分别为36.21和0.23)。见表 2和图 1。
| 表 2 5种靶向药物费用的间断时间序列分析 |
|
|
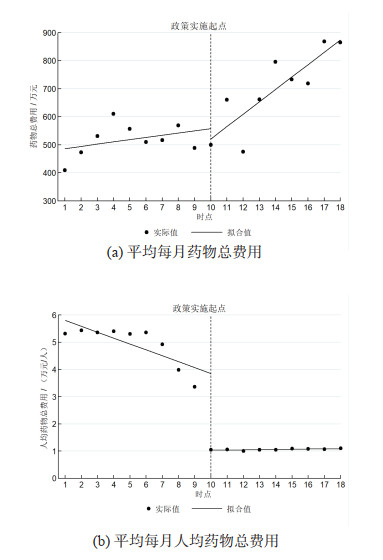
|
图 1 非小细胞肺癌门急诊患者5种靶向药物费用的间断时间序列分析 |
间断时间序列分析显示:政策实施前上海市胸科医院住院上海市非小细胞肺癌患者5种靶向药物平均每月药物总费用有明显上升趋势,而每月人均药物总费用有显著下降趋势,β1分别为6.34和0.05;政策实施时平均每月药物总费用和每月人均药物总费用均有明显的即时效果(β2分别为140.40和-1.67);政策实施后每月人均药物总费用的变化趋势比政策实施前平均增高0.43万元/人。门急诊和住院患者5种靶向药物平均每月药物总费用和每月人均药物总费用及其对数值具有相同的趋势。见表 2和图 2。
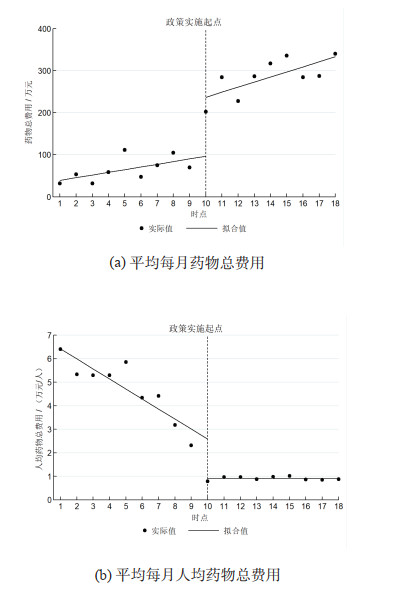
|
图 2 非小细胞肺癌住院患者5种靶向药物费用的间断时间序列分析 |
间断时间序列分析显示:政策实施前上海市胸科医院门急诊上海市非小细胞肺癌患者其他靶向药物平均每月药物总费用和每月药物人均总费用均呈增长趋势(β1分别为17.85和0.01);政策实施均无即时效果;政策实施后平均每月药物总费用和每月人均药物总费用的变化趋势比政策实施前平均降低40.18万元和0.04万元/人次(β3分别为-40.18和-0.04)。见表 3和图 3。
| 表 3 其他靶向药物费用的间断时间序列分析 |
|
|
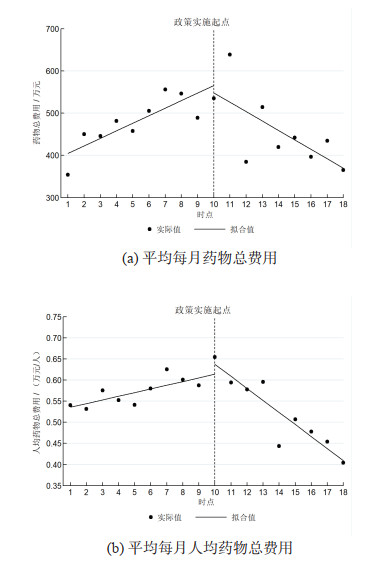
|
图 3 非小细胞肺癌门急诊患者其他靶向药物费用的间断时间序列分析 |
间断时间序列分析显示:政策实施前上海市胸科医院住院上海市非小细胞肺癌患者其他靶向药物平均每月药物总费用和每月人均药物总费用均呈明显上升趋势(β1分别为34.50和0.01);政策实施均无即时效果;政策实施后平均每月药物总费用和每月人均药物总费用比政策实施前平均降低35.00万元和0.02元/人次(β3分别为-35.00和-0.02)。见表 3和图 4。
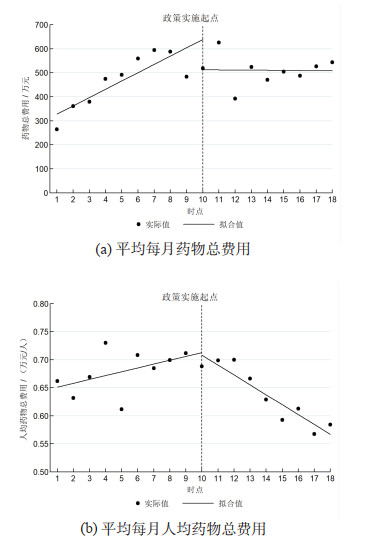
|
图 4 非小细胞肺癌住院患者其他靶向药物费用的间断时间序列分析 |
门急诊和住院患者其他靶向药物平均每月药物总费用和每月人均药物总费用及其对数值具有相同趋势。
3 讨论 3.1 5种靶向药物纳入基本医保后人均总费用明显降低研究结果显示,上海市2018年医保政策实施前后上海市胸科医院门急诊与住院上海市非小细胞肺癌患者5种靶向药物的人均总费用分别从4.94万元/ 人次和4.72万元/ 人次下降至1.06万元/ 人次和0.91万元/ 人次,降幅分别为78.54% 和80.72%。
国家医疗保障局启动基本医保目录外抗癌药的准入专项谈判,从国家层面介入打破了靶向药物的价格壁垒,推动靶向药物降价,同时通过进一步增加靶向药物纳入基本医保目录,使得昂贵的靶向药物逐渐平民化[1],降低了靶向药物的人均药物总费用,大大减轻了靶向药物使用患者的经济负担[2]。间断时间序列分析也发现,2018年医保政策的实施对上海市胸科医院门急诊和住院上海市非小细胞肺癌患者5种靶向药物的每月人均总费用也产生了明显的效应,分别下降2.82万元/人次和1.67万元/人次。广东省、江苏省、江西省等地的实践也表明,靶向药物纳入基本医保切实减轻了患者的医疗费用个人负担[3-5]。
3.2 5种靶向药物纳入基本医保的溢出效应间断时间序列分析发现,2018年医保政策实施后,上海市胸科医院门急诊和住院上海市非小细胞肺癌患者其他靶向药物的平均每月药物总费用和平均每月人均药物总费用较实施前出现了下降趋势(门急诊β3分别为-40.18和-0.04,住院β3分别为-35.00和-0.02)。这可能与5种靶向药物纳入基本医保的溢出效应有关。一方面,可能是医保政策实施后非小细胞肺癌患者因有更多的靶向药物选择机会,加之新纳入基本医保的5种靶向药物对原先已纳入基本医保的其他靶向药物构成了较大的竞争压力,使后者平均每月总费用和平均每月人均总费用较政策实施前有明显的下降趋势。另一方面,可能由于吉非替尼、厄洛替尼、盐酸埃克替尼等第一代表皮生长因子受体酪氨酸激酶抑制剂(epidermal growth factor receptor-tyrosine kinase inhibitor, EGFR-YKI)靶向药物随着治疗周期的延长易产生耐药性[6],因此,在第二、第三代EGFR-YKI靶向药物被纳入上海市基本医保后,第一代EGFR-YKI靶向药物平均每月总费用和平均每月人均总费用不再明显增长,而是出现了下降的趋势。
3.3 国家谈判机制可有效降低昂贵药物的价格研究结果充分彰显了国家谈判机制在降低昂贵药物价格中的显著作用。这种作用既来自于直接效应又来自于其溢出效应。未来国家谈判机制还可在其他昂贵医疗器械、设备采购中发挥作用,在保障质量的前提下,有效降低医疗费用,促进医疗服务可及性与公平性的提高。
· 作者声明本文无实际或潜在的利益冲突
| [1] |
杨檬檬, 张洁, 缪玮, 等. 2017-2019年天津市肿瘤医院抗肿瘤分子靶向药物的使用情况分析[J]. 现代药物与临床, 2020, 35(12): 2459-2466. |
| [2] |
陈治水, 冷家骅, 高广颖, 等. 靶向药物纳入医保报销对医疗机构的影响评估: 以北京大学肿瘤医院为例[J]. 中国卫生经济, 2018, 37(10): 30-34. |
| [3] |
张艳纯, 李锦汤. 广东探索基于谈判的医保用药新途径[J]. 中国医疗保险, 2010(8): 30-32. |
| [4] |
项凤华. 3种"特药"进江苏医保已惠及3900人[N]. 现代快报, 2014-11-28(13).
|
| [5] |
唐剑华. 江西: 5种特殊药品纳入医保范围[J]. 人才资源开发, 2015(1): 56. |
| [6] |
NATIONAL COMPREHENSIVE CANCER NETWORK. The NCCN clinical practice guidelines in oncology: nonsmall cell lung cancer(2020. V3)[EB/OL]. [2021-05-01]. http://www.nccn.org.
|
 2022, Vol. 25
2022, Vol. 25


