药品短缺成因复杂,在全球范围内普遍存在,影响患者的用药质量和可及性,增加了医疗服务量和治疗成本[1-2]。在加拿大,2011—2012年出现超过1 000种药品的供应短缺,平均持续4~5个月[3]。在美国,2012年药品短缺数量增至456种,卫生系统每年花费大量资金和时间处理药品短缺相关问题[4-5]。近年来,为积极应对药品短缺问题,我国颁布了多项政策文件,先后提出建立短缺药品监测预警和清单管理制度、实行分级联动应对机制和短缺药品分类精准施策等举措。从全国来看,目前大范围、长期的药品短缺情况较少,主要表现为暂时性、局部性短缺[6]。2020年,国家卫生健康委员会将“短缺药品”定义为“经我国药品监督管理部门批准上市,临床必需且不可替代或者不可完全替代,在一定时间或一定区域内供应不足或不稳定的药品”[7]。根据药品短缺发生的具体情况,分为省级、区域和国家等不同范围的短缺,根据持续的时间,划分为6个月及以上、3~ < 6个月及1~ < 3个月的药品短缺[8-9]。
2019年,《国务院办公厅关于进一步做好短缺药品保供稳价工作的意见(国办发〔2019〕47号)》(以下简称“《意见》”)做出了更为详尽、全面的政策规定。现在文献归纳的基础上,对A省、B省和C省进行关键知情人访谈,了解当地应对药品短缺、完善供应保障的工作机制设计及执行情况,对照《意见》要求,分析3省实践的共同特点,为进一步完善短缺药品供应保障的举措提供建议。
1 资料与方法2020年1月,在A、B、C 3省开展关键知情人访谈,根据半结构化访谈提纲,询问省级药品监督管理局、卫生健康委员会和医疗保障局等相关部门的18位管理者,访谈内容主要包括药品短缺预警监测机制、生产、流通、使用补偿以及药品价格管理。
2 短缺药品保供稳价的国家政策要求《意见》强调依靠多源信息采集平台,实行分级应对、分类处置,实现药品“保供稳价”,由此提出了一系列确保短缺药品供应保障的综合措施,包括药品监测预警机制、短缺药品采购、医疗机构基本药物配备使用和用药规范管理、药品价格监管和执法处置以及健全短缺药品多层次供应体系等[10],详见图 1。《意见》提出通过对药品价格异常情况监测预警和多渠道常态化监管等方式,对药品短缺情况予以监管并进行违法行为处置。
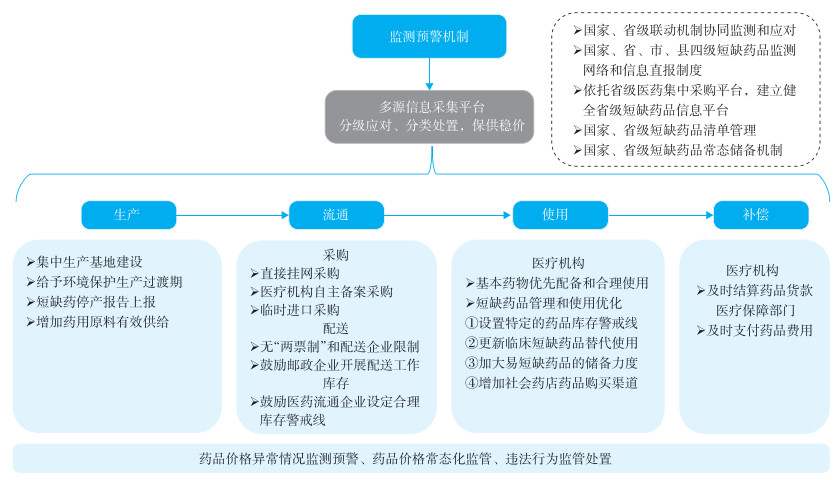
|
注:“两票制”是指药品从药厂卖到一级经销商开一次发票,经销商卖到医院再开一次发票,以“两票”替代目前的七票、八票,减少流通环节的层层盘剥,并且每个品种的一级经销商不得超过2个。 图 1 短缺药品保供稳价国家政策的主要内容 |
针对不同成因的药品短缺,《意见》明确了相应解决方案。生产环节较易发生短缺的多是低价药、罕见病用药和妇儿专科、急救药等品种[11-12],《意见》提出采取定点生产、给予环境保护生产过渡期、实施短缺药品停产报告等积极应对方式。流通环节因配送利润低、偏远地区运输力弱等也可能引起药品短缺[13],《意见》就此提出直接挂网采购、医疗机构自主备案采购、临时进口采购等缓解现实矛盾的途径,并给予短缺药品不受“两票制”(指药品从药厂卖到一级经销商开一次发票,经销商卖到医院再开一次发票,以“两票”替代目前的七票、八票,减少流通环节的层层盘剥,并且每个品种的一级经销商不得超过2个)和配送企业限制的特别规定,同时鼓励大型医药流通企业对易短缺药品设定合理库存警戒线。在使用和补偿环节,实行药品零加成后,医疗机构对药品采购管理缺乏驱动力,药品不合理使用也可能导致某些品种短期供应不足的假性短缺现象,《意见》主要建议优先配备基本药物,促进药品的合理使用[8]。
3 3省短缺药品供应保障的实践进展 3.1 药品短缺监测渠道根据关键知情人访谈的归纳总结,医疗机构、药品生产经营企业和省级药品集中招标采购平台是当前3省最主要的短缺药品监测渠道(表 1)。
| 表 1 A省、B省和C省短缺药品监测渠道情况 |
|
|
A省识别药品短缺的主要监测渠道是医疗保险(以下简称“医保”)定点医疗机构采购或药品经营企业供应中发现药品短缺现象后,及时上报省药品采购管理部门,通过分别向省药品监督管理局、省卫生健康委员会核实药品流通和临床需求情况后,药品采购管理部门明确短缺是否属实并分析具体原因。对于价格变动频繁、变动幅度较大或涉嫌价格垄断等情况,A省将有关药品纳入重点监控范围。
B省的医疗机构和药品生产经营企业是药品短缺情况的常规监测渠道。同时,基于短缺药监测平台的大数据分析,结合专家论证,B省实现全链条监控,监测药品在医疗机构和生产、配送企业的药品存量,判断短缺状况。对于1年内价格上升超过100%的企业,省医疗保障局视情况采取函询、约谈等措施。此外,B省卫生健康委员会使用世界卫生组织(World Health Organization, WHO)和国际健康行动机构(Health Action International, HAI)的WHO/HAI标准调查法,针对常用药品在各级医疗机构的可获得性指标予以分析。
C省通过哨点医疗机构、省级药品集中招标采购平台了解药品短缺情况。
3.2 药品短缺原因研判A省药品采购管理部门在与省药品监督管理局、省卫生健康委员会核实企业、医疗机构上报的药品短缺情况是否属实的同时,启动短缺药会商联动的多部门协商机制,必要时邀请药学专家、生产经营企业等多方参与,判断分析短缺原因,区别与药品价格,成本、原材料及人才不足等有关的真性短缺,以及主要因供应信息不畅导致的假性短缺。B省在全链条监控药品库存量的初步判断基础上,进一步进行专家论证,形成每月短缺药品清单。C省征询大型药品生产、经营企业的意见,判断是否确实存在药品短缺,进而筛选形成当地的短缺药品目录。
3.3 药品短缺应对机制根据药品短缺的具体情况,A省的应对举措主要包括直接挂网采购、上报国家、加强医疗机构药品短缺内部监测管理等。对于确属供应短缺、无同等价位同类替代药品的品种,列入该省短缺药品直接挂网采购范围,后续依据动态跟踪分析结果,适时调出挂网采购。对挂网采购仍不能解决临床供应,A省药品企业有生产能力的品种,由省经济和信息化委员会协调相关企业组织生产供应,省药品监督管理局配合加强质量监管;A省企业无生产或组织生产有困难的情况将被上报至国家管理部门。医保定点医疗机构可利用省级采购平台信息查询功能,及时掌握该机构短缺药品在其他医疗机构的采购、供应情况,判断是否存在因配送商、供货渠道差异等因素造成的药品假性短缺问题。
B省基于国家和当地短缺药品清单,明确各部门职责划分。省医疗保障部门审核药品短缺后的价格调整,省药品监督管理局负责生产、流通的质量监管,省卫生健康委员会监测医疗机构的药品合理使用情况。目前,B省应对药品短缺主要采取3类措施:一是允许短缺药品提高价格,建立价格动态调整机制;二是采取短缺药品带量采购形式;三是进行药品储备。例如,2019年B省政府通过贴息,对36种急抢救药品中的29个易短缺品种实行1个月的储备。
C省采取直接挂网采购、医疗机构自主备案采购、偏远地区配送要求调整等措施应对药品短缺问题。对于药品流通存在的实际困难,例如南部地区地形复杂、人口稀疏,基层医疗卫生机构的药品配送成本高,C省对该区域的药品配送适当放宽“两票制”限制,有些地区将药品配送至中心药房,再由各乡镇卫生院前往领取。如发生急救药品或其他突发事件等特殊情况,药品配送也不受“两票制”限制。
4 讨论 4.1 监测渠道以传统监测为主,有待进一步拓宽其他形式目前,3省短缺药品监测渠道以医疗机构、生产经营企业和药品招标采购平台为主,医疗机构上报形式有一定滞后性,一般在生产停产3~6月后才会显现[14]。对于药品生产短缺,各地仍未普遍实行生产企业上报制度,导致药品短缺问题发现滞后[15]。作为医药企业与管理部门的中介桥梁,医药行业协会的监测效果尚不突出,与当前主要监测渠道互为补充的作用发挥有待进一步加强。
4.2 多部门联合研判短缺原因,协同应对仍存在不足3省药品供应保障采取多渠道监测,实施多部门会商联动机制,能够综合分析各类信息,全面、及时掌握企业和医疗机构的药品生产、储备及临床需求情况,根据药品短缺的紧急状况、影响程度、涉及范围,采取对应的解决方案[11]。但是,部分监管职责仍有待协同与整合,监管框架分散也可能是引起药品短缺的部分原因[16]。如药品监管部门发现问题后不能查封、固定证据,必须经多级上报,由执法部门查处涉事机构和人员,降低了监管效率。
4.3 短缺药品战略储备较为完善,采购形式有待进一步探索在药品储备方面,3省已经建立省级药品储备目录,对目录内药品的供应情况进行重点监控,制度设计较为完整。在药品采购方面,各省短缺药品的采购方式存在差异,有采取直接挂网采购的,也有实行带量采购的,或是由医疗机构备案后自主采购的做法。不同采购方式对保障短缺药供应的适用情况和实施效果还需进一步分析。
5 建议 5.1 拓宽短缺药品监测渠道,推进大数据实时监测首先,我国应加强短缺药品信息公开程度和反馈速度,及时公布短缺药品信息如药品名称、需求数量和储备情况等,有利于各方共同处理短缺问题[17]。其次,完善短缺信息上报制度,尤其是强调生产企业及时上报情况,简化上报流程。相关管理部门可以根据上报信息的准确性和及时性,执行一定的奖惩措施[11]。最后,通畅已有的药品短缺信息监测渠道,推进建设药品供应相关的大数据平台,拓宽行业监管、公众监督等其他监测渠道,进一步实现药品短缺监管的信息化[18-19]。
5.2 完善药品短缺的多方研判机制,实行分类分级管理对于具体药品品种,在研判短缺原因、采取对策时,应体现短缺药品分类分级和规范替代药品使用的原则[9]。根据3省实践经验,初步判定是药品供应导致的短缺,还是药品价格导致的短缺。同时,结合药品实际供需状况,通过政府部门、医疗机构、药学专家、生产经营企业以及有关行业协会的多方共同参与,核实并区分药品真性短缺和假性短缺,定期形成短缺药品清单并予以实时监测和更新。此外,针对已核实的短缺药品,应按照分类分级标准,对其药品替代情况和短缺程度予以划分,合理规划库存药品使用管理、替代药品遴选、药品采购策略及相关措施的制定。
5.3 实行短缺药品战略储备,完善招标采购和配送机制一方面,可借鉴易短缺药品临时储备制度的国际经验[20],总结3省在储备药品选择、储备条件准备、储备资源投入等方面的做法,提出适合省级管理的药品储备制度。另一方面,参考不同地区的不同做法,建议允许省级药品招标采购平台直接挂网采购短缺药品,由生产企业进行自主报价,同时允许医疗机构在平台自主备案,进行小批量的应急性采购,将解决药品短缺与完善多样化药品采购方式相结合[21]。同时,监管部门持续监测不同采购方式下特定品种的价格和采购量,判断短缺缓解情况,调整对应的采购形式。解决基层医疗卫生机构药品配送困难问题的办法:一方面可通过公开招标药品配送,选取一家或少数几家覆盖面广、规模大、自身发展好的配送企业进行分片区配送[22];另一方面短缺药品的配送企业不受限制,对“两票制”要求应予以放宽,主要针对急抢救药物、偏远地区或发生重大灾情、疫情等特殊情况[10]。
5.4 加强药品价格监管,严厉打击违法行为首先,在药品价格管制方面,我国应建设药品价格监测的数据平台,开发价格监测的信息化工具,形成价格追踪系统,准确、及时地识别短缺药品的价格变化趋势。其次,完善相关行业治理和问责机制[2],对存在少数生产、经营企业垄断原材料,垄断药品销售导致价格过高的情况,管理部门应加强监控管理,规范原料药经营行为,加大处罚力度。由于生产成本导致的药品价格上涨,多部门应联合工作,根据药品质量、市场供应和临床需求,明确价格上涨的合理空间,予以一定的过渡期,避免短缺药品价格在短期内大幅度增长,不同药品在不同时期的价格变化差异较大等现象。
·作者声明本文无实际或潜在的利益冲突
| [1] |
王艳艳. 倚赖数据医保走向智能监管[J]. 中国人力资源社会保障, 2015(9): 37-39. |
| [2] |
陈励阳. 江苏医保智能化监控系统建设进程[J]. 中国医疗保险, 2015(7): 27-29. |
| [3] |
李家兴, 王坤. 天津医保监管精细化[J]. 中国社会保障, 2014(11): 79. |
| [4] |
李斌杰. 德州市D区居民基本医疗保险异地就医结算问题研究[D]. 秦皇岛: 燕山大学, 2019.
|
| [5] |
李志国. 医保智能监控的发展困境及完善对策研究[D]. 太原: 山西大学, 2019.
|
| [6] |
黄华波. 打造医保智能监控升级版[J]. 中国社会保障, 2019(1): 84. |
| [7] |
李常印. 完善医保智能监控实现医保精确监管[J]. 劳动保障世界, 2018(22): 66-67. |
| [8] |
张永清. 全面推进医疗服务智能监控系统建设[J]. 中国医疗保险, 2017(3): 34-36. |
| [9] |
谢莉琴, 李亚子, 秦盼盼, 等. 我国基本医疗保险信息系统运行问题及对策探讨[J]. 中华医院管理杂志, 2018, 34(7): 556-559. |
| [10] |
HEALTH INSURANCE REVIEW AND ASSESSMENT SERVICE. Health insurance review & assessment service (2016)[EB/OL]. [2020-10-01]. http://www.hira.or.kr.
|
| [11] |
BAE S U, NAM J H, LEE K Y, et al. Systemic use of information to improve health systems governance[R]. Seoul: Joint Consulting with IOS, 2014.
|
| [12] |
郭莺, 茅雯辉, 向浩, 等. 韩国医疗保险监管组织体系和管理能力及其启示[J]. 中国卫生政策研究, 2020, 13(3): 1-5. |
| [13] |
VIVIAN A C, AMIN A, SOFI B, et al. Toolkit for medical audit systems: practical guide from implementers to implementers[R]. Seoul: Joint Learning Network for Universal Health Coverage, 2017.
|
| [14] |
HEALTH INSURANCE REVIEW AND ASSESSMENT SERVICE. HIRA system[EB/OL]. [2020-10-01]. http://www.hira.or.kr.
|
| [15] |
JONG S R, YOUNG A J, TAE Y K, et al. Supporting healthcare quality governance and financial management in Colombia[R]. Seoul: Korea Eximbank, 2017.
|
| [16] |
HEALTH INSURANCE REVIEW AND ASSESSMENT SERVICE. Healthcare review and assessment pioneering the right way[EB/OL]. [2020-10-01]. http://www.hira.or.kr.
|
| [17] |
艾静云, 饶颖臻. 医疗保险医疗费用合理性智能化审核研究[J]. 商情, 2020(7): 176. |
| [18] |
于瑞均. 天津智能化医保监管的创新之道[J]. 中国医疗保险, 2016(8): 38-41. |
 2021, Vol. 24
2021, Vol. 24


