2. 复旦大学附属金山医院医疗保险办公室, 上海 201508
2. Medical Insurance Office of Jinshan Hospital, Fudan University, Shanghai 201508, China
糖尿病是一种以高血糖为特征的代谢紊乱性疾病,其中90%左右为2型糖尿病。作为慢性非传染性疾病的重点病种之一,糖尿病防控形势严峻,2019年,全球成人糖尿病患病人数约4.63亿人,患病率为9.3%,预计2045年人数将增至7.0亿人,患病率将增至10.9%[1]。糖尿病给患者造成健康损害的同时,也给个人及其家庭带来沉重的经济负担。调查数据显示,糖尿病患者的平均医疗支出比非糖尿病患者高2.3倍[2]。因此,对2型糖尿病患者的住院费用进行分析与合理管控具有重要意义。疾病诊断相关分组(diagnosis related group,DRG)是一种综合考虑病例的疾病诊断、病情严重程度以及个体特征等的疾病分类方法,在提升医院管理水平、控制医疗费用不合理增长方面具有显著作用,是目前公认的较为先进和科学的支付方式之一。2019年5月,国家医疗保障局正式公布全国30个DRG试点城市名单,标志着我国DRG付费进入实质性的落地阶段。在此背景下,以参加的医疗保险(以下简称“医保”)类型为城镇职工基本医疗保险(以下简称“职工医保”)的2型糖尿病患者的住院费用为例,运用决策树模型建立DRG分组方案,为推进DRG付费方式改革及制定2型糖尿病职工医保患者的住院费用标准提供参考。
1 资料与方法 1.1 资料来源研究数据来源于上海市某三级综合医院2015年1月1日至2018年12月31日出院、主要诊断为2型糖尿病[国际疾病分类(international classification of diseases,ICD)编码前3位为E11]且参加的医保类型为上海市职工医保的患者病案首页相关信息。排除标准:①出院结局为死亡;②7 d内重复入院;③住院时间≤2 d;④离院方式为自动出院;⑤住院总费用在P1~P99之外。经筛选共获取1 494例有效病例。
1.2 方法 1.2.1 分类节点变量筛选采用SPSS 22.0软件进行数据分析,运用Mann-Whitney U检验或Kruskal-Wallis H秩和检验进行单因素分析,运用多元线性回归分析探讨住院费用的影响因素,结合单因素和多因素分析的结果筛选分类节点变量。
1.2.2 病例组合方法因住院费用的数据呈偏态分布,在构建病例组合模型时以住院费用的对数值为应变量,以多元线性回归分析有意义的变量为分类节点变量,运用SPSS 22.0软件中的决策树卡方自动交互检测(chi-squared automatic interaction detector,CHAID)算法构建住院费用的DRG分组方案。为保证生成的决策树具有较好的预测率,同时避免过度拟合,模型参数设置[3-4]为:每个节点样本数少于100时停止分隔,且最终生成的每个组合样本数不少于50;树的最大深度为3;拆分节点或合并类别的检验水准为α=0.05。DRG分组合理性评价:组间异质性采用非参数检验,组内异质性采用变异系数检验。
1.2.3 标准住院费用计算采用各病例组合中住院费用的中位数作为各个组合的标准费用,以各组合住院费用的P75加上1.5倍四分位间距作为相应组合住院费用的上限[5]。住院费用大于费用上限的病例视为线外病例。通过计算线外病例比、线外病例费用消耗比及病种权重来评价各病例组合的资源消耗情况,指标计算公式如下:
线外病例比=组内线外患者例数/组内患者总数×100%;
线外病例费用消耗比=组内各线外患者费用的总和/组内所有患者的总费用×100%;
病种权重=各DRG分组的例均住院费用/所有病例的平均住院费用。
1.2.4 相关概念并发症是影响医疗资源消耗的重要因素。将2型糖尿病并发症分为急性并发症和慢性并发症:急性并发症主要包括糖尿病酮症酸中毒、高血糖高渗性状态及低血糖等,慢性并发症主要包括眼部病变、肾脏病变、神经病变、心血管病变、脑血管病变、周围血管病变及糖尿病足等。
2 结果 2.1 基本情况共收集有效病例1 494例,其中:男性931例(62.32%),女性563例(37.68%);年龄20.35~96.22岁,平均年龄(61.28±3.29)岁,年龄中位数为61.82岁;门诊入院1 432例(95.85%),急诊入院62例(4.15%);住院时间最短3.0 d,最长56.5 d,平均住院时间(10.5±3.9)d,住院时间中位数为10.0 d;住院期间使用胰岛素治疗者1 374例(91.97%);合并高血压者882例(59.04%),合并高血脂者545例(36.48%),合并感染者378例(25.30%);合并急性并发症者186例(12.45%),合并慢性并发症者1 152例(77.11%);次均住院费用为12 127.14元,住院费用中位数为11 632.84元。
2.2 分类节点变量筛选由于住院费用数据呈偏态分布,采用中位数和四分位间距描述住院费用的集中趋势和离散程度,采用非参数检验进行单因素分析,结果显示:住院费用仅在是否合并高血脂这一特征变量上差异无统计学意义(Z=1.176,P=0.240),在性别、年龄、入院途径、住院天数、是否使用胰岛素、是否合并高血压、是否合并感染、是否合并急性并发症、合并慢性并发症种类数这些特征变量上的差异均具有统计学意义。见表 1。
| 表 1 不同特征的住院费用比较 |
|
|
将住院费用进行对数转换后,正态性得到明显改善(转换后峰度系数由2.99降到0.17,偏度系数由21.00降到2.26),呈近似正态分布。以住院费用(经对数转换)为应变量,单因素分析中具有统计学意义的变量为自变量,构建多元线性回归模型,分析结果显示:回归模型具有统计学意义(F=237.775,P < 0.001),模型的复相关系数R=0.768,调整后的决定系数R2=0.558,表明模型拟合效果较好。模型最终纳入的变量有年龄、住院天数、合并慢性并发症种类数、合并急性并发症、合并高血压、合并感染、使用胰岛素、入院途径。共线性诊断显示,各自变量的容忍度均明显大于0.1,方差膨胀因子明显小于10,可认为不存在明显共线性问题。见表 2。
| 表 2 住院费用多元线性回归分析结果 |
|
|
考虑到住院费用呈偏态分布,采用住院费用的对数值作为DRG分组的应变量。自变量选择多元线性回归分析具有统计学意义的变量,其中合并慢性并发症种类数取原始值,住院天数虽然可以加大对住院费用的解释程度,但在实际医疗行为中并不像住院费用作为医疗资源消耗成本那么严格和准确,参考相关文献[6-8]研究,住院天数不作为分类节点考虑。决策树分析结果显示:最终纳入分组模型的自变量共3个,分别为合并慢性并发症种类数、是否合并感染、是否合并高血压,生成一棵深度为3的决策树,形成9个DRG分组,见图 1。
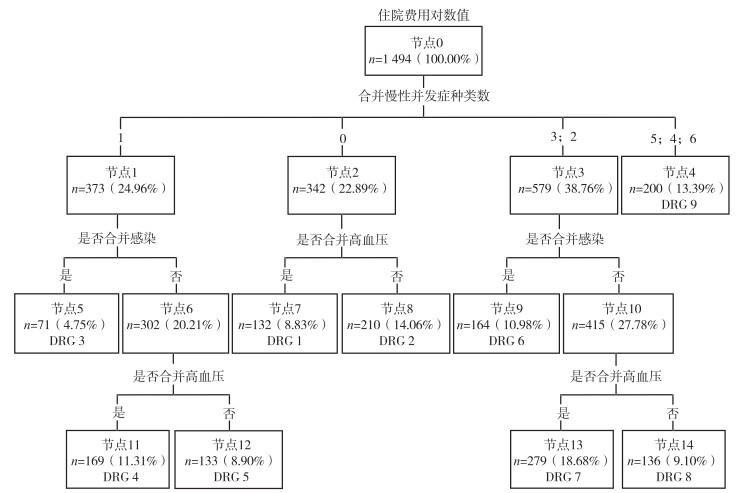
|
[注:DRG为疾病诊断相关分组(diagnosis related group)] 图 1 住院费用对数值的决策树结构 |
9个分组情况:DRG 7组合(合并2~3种慢性并发症、不合并感染但合并高血压)病例数最多,共279例;DRG 3组合(合并1种慢性并发症且合并感染)病例数最少,共71例;DRG 6组合(合并2~3种慢性并发症且合并感染)的标准住院费用最高,为13 593.93元;DRG 2组合(无慢性并发症且不合并高血压)的标准住院费用最低,为9 555.62元。DRG分组合理性评价:各组合的变异系数均明显小于1,说明各组内住院费用同质性较好,组内变异小;非参数检验P < 0.001,提示各组间住院费用差异明显;综合各指标考虑,该分组方案效果良好。见表 3。
| 表 3 病例分组的住院费用分析 |
|
|
各分组中,DRG 8组合(合并2~3种慢性并发症且不合并感染、不合并高血压)无线外病例,DRG 6组合(合并2~3种慢性并发症且合并感染)的线外病例比、线外病例费用消耗比以及病种权重均最高,分别为7.93%、17.49%、1.21。9个组合中共有4个组合的线外病例比超过5.00%,分别为DRG 1、DRG 6、DRG 7、DRG 9;总体共有线外病例56例,占有所有样本的比例为3.75%,总线外病例费用消耗比为7.83%,即3.75%的线外病例消耗了总住院医疗资源的7.83%。见表 4。
| 表 4 各病例组合的线外病例以及线外费用情况 |
|
|
随着国家医疗保障局正式发布《国家医疗保障DRG分组与付费技术规范》和《国家医疗保障DRG(CHS-DRG)分组方案》,各地积极推进DRG付费试点,按上述技术规范确定的DRG分组基本原理、适用范围等要求开展工作,严格执行分组方案,按照统一的分组操作,结合各地实际情况,探索进一步细化的DRG。以2型糖尿病为例开展DRG研究,可探索适合上海市2型糖尿病职工医保患者的科学合理的住院费用标准,同时为DRG分组的本土化提供一定的参考依据。
将2型糖尿病患者住院费用分为9个DRG组合的主要分类节点有合并慢性并发症种类数、是否合并感染、是否合并高血压,说明这3个变量对住院费用具有重要的影响,这与糖尿病的实际治疗情况相符。并发症或合并症的发生会导致病情加重,病程延长,增加相关检查及药物的使用,从而增加医疗费用。研究[9-11]显示,有并发症的糖尿病患者的医疗费用明显高于无相应并发症的患者,且随着并发症的增多而增加。感染作为糖尿病的常见合并症之一,两者相互影响,血糖控制不佳会增加感染风险,感染同时影响糖尿病患者的后续治疗。吴晓慧[12]研究显示,感染尤其是多部位感染对糖尿病患者的住院费用具有显著提升作用。
以住院费用为轴心的DRG分组,其主要目的之一是制定各组合的费用标准,以便为合理控制费用提供参考依据。本研究采用中位数和P75加1.5倍四分位间距分别作为各组合的标准费用和上限费用,考虑到某些特殊诊疗情况的需要,允许少数患者住院费用超出上限,通常认为这个范围应控制在5.00%以内,如果线外病例比或线外病例费用消耗比过高,则提示可能存在过度诊疗的情况[13-14]。结果显示,3.75%的线外患者消耗了总住院医疗资源的7.83%,总体线外患者比例控制较为合理。但深入分析分组结果,仍有4个组合(DRG 6、DRG 9、DRG 1、DRG 7)的线外病例比大于5.00%,较高的线外病例比通常意味着线外病例费用消耗比也较高,其中尤以DRG 6组合(合并2~3种慢性并发症且合并感染)最为明显,该组线外病例比达7.93%,线外病例费用消耗比为17.49%,提示组内存在少数患者消耗较多医疗资源的情况。因此,应重点加强对线外病例比例较高组合的费用监控,以规范医疗行为,有效控制医疗费用的不合理增长,减轻患者的疾病经济负担。此外,病种权重也反映了各组合资源消耗的相对程度,权重越高说明该组合资源消耗越多[15]。本研究中病种权重排名靠前的4个组合分别是DRG 6(合并2~3种慢性并发症且合并感染)、DRG 9(合并4~6种慢性并发症)、DRG 3(合并1种慢性并发症且合并感染)、DRG 7(合并2~3种慢性并发症、无合并感染但合并高血压)。可以看出,与低病种权重组合相比,高病种权重组合病例的病情更复杂,住院费用也更高。在制定相应病种费用的医保支付标准时,可适当结合病种权重,充分体现医保支付的公平性和科学性。
本研究以上海市某三级综合医院2型糖尿病患者实际病案资料为研究依据,充分考虑了患者的并发症、合并症、年龄等相关因素对住院费用进行分析,体现了该疾病的实际情况和诊疗需求。以此为依据进行DRG分组并计算标准住院费用、费用上线以及病种权重,对医疗机构制定合理的控制费用措施、实现医保精细化管理有重要参考意义,同时也有利于医疗保障机构做好控制费用预警以及制定合理的偿付标准。本研究尚存在一些不足:首先,研究样本来自一家医院,数据的代表性有限,不能反映区域费用水平;其次,本研究虽然充分考虑了并发症数量对住院费用的影响,但该变量还不足以准确反映该疾病的严重程度,有研究表明糖尿病并发症严重程度指数在预测住院费用方面比并发症种类数更具有优势[16],在今后的研究中有待进一步完善。
作者声明本文无实际或潜在的利益冲突
| [1] |
SAEEDI P, PETERSOHN I, SALPEA P, et al. Global and regional diabetes prevalence estimates for 2019 and projections for 2030 and 2045:results from the International Diabetes Federation Diabetes Atlas, 9th edition[J]. Diabetes Res Clin Pr, 2019, 157: 107843. DOI:10.1016/j.diabres.2019.107843 |
| [2] |
ASSOCIATION A D. Economic costs of diabetes in the U.S. in 2017[J]. Dia Care, 2018, 41(5): 917-928. DOI:10.2337/dci18-0007 |
| [3] |
韩雪, 韩雪梅, 单侯乾, 等. 基于DRGs的高血压3级患者住院费用分析[J]. 中国卫生统计, 2019, 36(3): 412-415. |
| [4] |
张文彤, 董伟. SPSS统计分析高级教程[M]. 3版. 北京: 高等教育出版社, 2018: 361-378.
|
| [5] |
仲亚琴, 肖静, 许琼琼, 等. 宫颈癌患者住院费用的DRGs分组研究[J]. 中华医院管理杂志, 2017, 33(10): 738-741. |
| [6] |
姜博文, 马文莉, 李林贵, 等. 宁夏三级医院病例组合分类研究[J]. 卫生经济研究, 2014(12): 35-37. |
| [7] |
程广辉.神经系统疾病患者住院费用的诊断相关分组研究[D].郑州: 郑州大学, 2018. http://d.wanfangdata.com.cn/thesis/D01460525
|
| [8] |
张旭.兰州市三级医院脑卒中患者住院费用分析及病例组合研究[D].兰州: 兰州大学, 2018. https://www.zhangqiaokeyan.com/academic-degree-domestic_mphd_thesis/020311549348.html
|
| [9] |
张冠.不同并发症对天津市参保2型糖尿病患者住院费用影响的分析[D].天津: 天津医科大学, 2016. http://cdmd.cnki.com.cn/Article/CDMD-10062-1016923954.htm
|
| [10] |
程晓燕, 赵俊. 南京市某三甲医院糖尿病患者住院费用分析[J]. 南京医科大学学报(社会科学版), 2017, 17(6): 467-470. |
| [11] |
李卫东, 杨帆, 李弘海, 等. 成都市第五人民医院住院糖尿病患者费用及其影响因素分析[J]. 中国循证医学杂志, 2017, 17(1): 13-18. |
| [12] |
吴晓慧. 2型糖尿病患者医院感染危险因素及直接经济损失研究[D].济南: 山东大学, 2016. http://cdmd.cnki.com.cn/Article/CDMD-10422-1016158443.htm
|
| [13] |
金萍妹, 华伟, 陈洁, 等. 基于疾病诊断相关组法制定单病种住院费用标准的研究[J]. 中国卫生经济, 2017, 36(2): 26-28. |
| [14] |
朱宝.天津市糖尿病患者住院费用及病例组合研究[D].天津: 天津医科大学, 2012. http://d.wanfangdata.com.cn/thesis/Y2232220
|
| [15] |
宁传英, 邵慧丽. 基于决策树模型急性阑尾炎患者DRGs分组研究[J]. 中国卫生统计, 2018, 35(4): 584-586. |
| [16] |
CHANG H Y, WEINER J P, RICHARDS T M, et al. Predicting costs with diabetes complications severity index in claims data[J]. Am J Manag Care, 2012, 18(4): 213-219. |
 2020, Vol. 23
2020, Vol. 23


