2. 上海市浦东卫生发展研究院, 上海 200129;
3. 南方医科大学附属南海医院全科医学中心, 佛山 528244;
4. 上海市全科医学与社区卫生发展研究中心, 上海 200090;
5. 同济大学医学院, 上海 200092
2. Shanghai Pudong Health Development Research Center, Shanghai 200129, China;
3. General Clinical Center, Nanhai Hospital Affiliated to Southern Medical University, Foshan 528244, Guangdong China;
4. Shanghai General Clinical Medical and Community Health Development Research Center, Shanghai 200090, China;
5. Tongji University School of Medicine, Shanghai 200092, China
近些年来,随着人们生活水平的提高,慢性非传染性疾病的患病率和致死率日益增加。据统计,2012年,我国死于慢性病的人数大概占死亡人数的86.6%,远超同期全球水平[1]。我国慢性病防治工作的必要性和紧迫性引起了广泛关注。而健康评估作为健康管理的第一道防线,也逐渐受到了国家层面的重视。国家卫生健康委员会在2018年《关于规范家庭医生签约服务管理的指导意见》中明确指出:对签约居民开展健康状况评估,在评估的基础上制定健康管理计划,包括健康管理周期、健康指导内容、健康管理计划成效评估等,并在管理周期内依照计划开展健康指导服务等。但是如何进行健康评价,特别是慢性病风险应该评价哪些方面,如何来评价,这些问题都没有得到解决。本研究回顾和分析现有国内外慢性病风险评估进展,提出当前我国慢性病风险评估的关键问题,以期推动我国慢性病风险评估的实施。
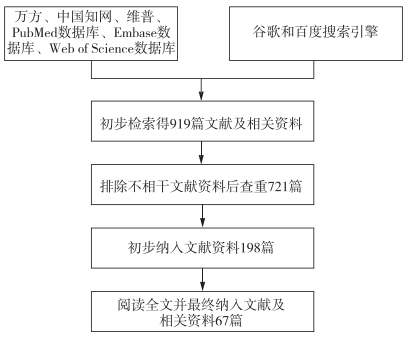
1 研究方法本研究从中国知网、万方、维普数据库、PubMed数据库、Embase数据库、Web of Science数据库、谷歌及百度搜索引擎,全面获得国内外慢性病风险评估的研究现况、实践及问题。检索关键词为“慢病”/“慢性病”、“风险评估”/“预测”。其中检索年限为2000年1月至2019年8月。共检索文献919篇,经过初步筛选剔除重复文献10篇,进一步梳理,最后确立围绕慢性病、风险评估/预测的有效文献67篇(图 1)。通过对这些文献进行精读,梳理国内外慢性病风险评估研究和实践现况。
|
图 1 文献检索流程及结果 |
在美国,针对居民的慢性病风险评估由多部门联合进行且已广泛开展。美国预防服务工作组遴选重点防治疾病并确立临床干预措施,通常这些疾病也是美国医疗保险所覆盖的疾病(包括糖尿病、抑郁症、宫颈癌、乳腺癌、直肠癌等[2])。而高等院校等研究机构负责提供慢性病评估模型和宣讲平台,并协助预防服务工作组制定疾病评估计划[3],通常以指南的形式发布。如《2017AHA/ACC高血压指南》[4]指出,如果经评估10年动脉粥样硬化性心血管病的风险大于10%且血压高于17.33/10.67 kPa(130/80 mmHg)时应考虑服药;未患冠状动脉粥样硬化性心脏病和脑卒中且经评估10年动脉粥样硬化性心血管病风险低于10%,在血压高于18.67/12.00 kPa(140/90 mmHg)时开始用药。社区全科医师作为居民健康的直接管理者,直接依据这些评估计划或指南对个体进行干预。随后,可以将这些信息通过信息平台与社区居民共享(如美国弗吉尼亚州的电子连接系统),从而促成了更好的遵医行为,便于个体自我管理和随访[5]。
2.2 澳大利亚澳大利亚在慢性病风险评估方面的工作较美国更加细致。涵盖了几乎所有的慢性病,包括心血管疾病、代谢性疾病、肿瘤、心理疾病、口腔疾病、眼科疾病和骨关节疾病。同时对人群进行了细化分组,针对不同年龄、地域、文化背景、家庭背景的人群加以不同的风险评估[6]。以心血管疾病(cardiovascular disease,CVD)为例,第9版《全科医学预防活动指南》要求:所有年龄大于45岁未患有CVD且临床未确定为高风险的个体应至少每2年进行1次绝对CVD风险测算;年龄大于35岁的原住民和托雷斯海峡岛民且临床未确定为高风险的个体应至少每2年进行1次绝对CVD风险评估(可能低估风险);74岁那年个体需要进行一次绝对CVD风险测算。依据此类风险情况,全科医师将对个体进行不同的干预。之后,全科医师可以将数据上传至慢性病管理网络与居民健康管理团队成员共享,同时,个体也能随时查阅自身病情进展,与医师沟通和在线预约,提高遵医程度和随访行为[7]。
2.3 我国我国当前不乏对各类慢性病的风险评估的探索,包括2型糖尿病、肿瘤、缺血性心血管病(ischemic cardiovascular disease,ICVD),以及非酒精性脂肪肝、老年认知功能障碍、高尿酸血症、代谢综合征等。但是,这些研究多为研究机构基于部分人群开展的科研活动,迄今为止,较少在实践层面加以推广和应用。总体而言,缺少如美国和澳大利亚那样由政府普遍推广和规范开展的慢性病风险评估,不同部门之间尚未协同合作开展相关实践,因而实际临床价值有限,人群的参与度也比较低。
3 慢性病风险评估的研究模型方法梳理从已有的研究来看,慢性病风险评估主要针对2种类型,一类是对单个病种的风险评估,另一类是对疾病系统或者疾病簇的风险评估。
3.1 针对单个疾病的风险评估从已有研究来看,在对单个疾病的风险评估中,CVD、2型糖尿病和乳腺癌是疾病风险评估中的经典常见病种。
CVD已成为全球范围内主要的高发慢性病。风险评估涉及的危险因素主要有年龄、性别、收缩压、总胆固醇水平、体质指数、吸烟史、糖尿病史等。Framingham最早提出CVD评估模型,并于1967年最早开始发表模型[8]。此后不断更新模型,包括更新危险因素并将连续变量转化为分类变量,便于临床医师应用。由于研究纳入人群99%为欧洲人及其后裔,这一模型对白种人的评估良好[9-11],但研究显示,对其他人群的评估能力有限[12]。其他典型的CVD评估模型还有Ethrisk模型[13]、ASSIGN模型[14]等。我国针对这类疾病的评估模型主要有“十五”攻关课题模型[15]和CMCS模型[12]。其中,CMCS模型是目前我国在此方面的常用模型,结合Framingham模型创立,采用COX比例风险模型统计,更适用于中国人群,分辨力也更高。但同时,由于中国人队列跟踪时间较短等原因,模型的适用性尚有欠缺[8, 12]。
2型糖尿病发病隐匿、潜隐期长,给公共卫生带来巨大负担[16]。根据风险评估时是否引入实验室指标,模型可分为非侵袭性和侵袭性两类。非侵袭性模型有荷兰Dutch模型[17]、芬兰FINDRISC模型[18]、丹麦Danish模型[19]等。常用的危险因素有性别、年龄、吸烟、饮酒、饮食习惯、家族史、体质指数、腰围、腰围身高比、血压和心率等。侵袭性模型有San Antonio模型[20]和Framingham模型[21]等。在上述危险因素的基础上,侵袭性模型通常增加实验室指标,如血脂、血糖、尿糖、糖化血红蛋白、胰岛素水平、基因检测等。其中,FINDRISC模型应用最广泛,可以在无实验室检查情况下筛查出高危2型糖尿病人群,其敏感性和特异性均较高[18],并在德国人群、意大利人群等队列中得以验证,在白种人中有良好的预测能力[22]。我国针对2型糖尿病的风险评估模型有HCL模型[23]和中国台湾模型[24]等。但是,这些模型设计复杂,侵袭性模型研究相对较多,不便于个体进行自我检测。同时,模型计算依赖于复杂的数学公式,不便于临床精确计算及个体自我检测。危险因素中尚缺乏适合个体进行的自我检测和评估。
乳腺癌是女性最常见的癌症,是女性癌症死亡的主要原因[25]。应用最广泛的模型是Gail模型[26],其危险因素包括初潮年龄、生育第一胎年龄、乳腺病变史、个人肿瘤史和一级亲属乳腺癌史。Gail模型预测准确,2001年,美国食品药品管理局批准,35岁以上女性,Gail模型5年风险预测值为1.66%及以上时,可采取预防性治疗。Gail模型也在逐渐演化,一方面增加了危险因素(如乳腺密度),另一方面模型被广泛应用于其他种族人群。当下也有一批预测BRCA1/2突变的模型,如Myriad模型[27]、Bellcross模型[28]等。我国可靠评估模型相对缺乏,总体辨别力不足,人群覆盖少。
3.2 针对系统疾病的风险评估系统疾病风险评估指同时对多种疾病进行风险评估。其中以美国的哈佛癌症风险指数和我国的“慢病风险10指标”较为经典。
哈佛癌症风险指数提供了癌症风险的广泛评估,这一模型对癌症的风险评估总体是稳健的[29]。在我国,这一指数被多位学者拓展为特定疾病的风险评估模型,如大肠癌、肺癌和糖尿病,均有不错的预防效果。
另一类评估模型是“慢病风险10指标”,用以评估慢性病风险大小[30]。通过对10个风险指标(吸烟、饮酒、体力运动不足、不健康饮食、肥胖、高血压、高血糖、高胆固醇血症、高三酰甘油血症和高同型半胱氨酸血症)赋值并加以权重进行评估[30]。这一模型涉及的慢性病广、理念新颖。但实际上缺乏模型检验以及大型队列研究和多人群间的实证研究,效果有待验证。
4 现有我国慢性病风险评估的关键问题分析总体而言,我国和发达国家比,慢性病风险评估的理论和实践研究均相对较为滞后。
4.1 人群数据获取较难人群数据的获取是建立慢性病风险评估模型的第一步,其最主要的来源是队列研究。队列研究涉及的慢性疾病应为国家或地区的重点慢性病,如美国的糖尿病、抑郁症、宫颈癌、乳腺癌、直肠癌[31]。而我国由于疾病关注较为单一,多种疾病的人群数据较难获得,多数高水平模型主要集中于糖尿病和心血管疾病,而其他在我国高发的慢性病并未纳入风险评估研究和工作中。其次,我国模型普遍缺乏对外部真实性的检验,只有在外部真实性良好的情况下才能推广到广义的患者群体中。以ICVD领域为例,1998年版的Framingham模型外部真实性检验多达89次,SCORE模型检验也多达63次[32]。但是我国缺乏类似的前瞻性数据,我国许多学者在这方面仍有极大缺陷。
4.2 研究方法学的缺陷方法学上,目前有以下两方面问题。首先,我国虽有模型尝试诸如神经网络模型、支持向量机的少量研究,但总体研究数量均较少,纳入模型的危险因素也较为简单。以2型糖尿病为例,我国模型对确认有效的新生物标志物,如脂联素、纤溶酶原、白细胞介素-6等,以及基因相关危险因素纳入欠缺。其次,风险评估的数学模型选择上往往忽视了慢性病发病率的数据具有明显的时序性[33],方法学与实际数据结论要求的精度并未很好地匹配。有学者基于Framingham模型建立了符合中国人群的模型,涉及CVD和2型糖尿病;也有学者开始构建新的模型,如基于Markov模型和随机森林模型等。但大多仍基于COX比例风险模型或logistic回归分析,未注意到人群发病率和疾病演化的特点,如CVD分层较多以及乳腺癌基因数据高维的特点[32]。
4.3 缺乏评估后的科学健康指导风险评估结果是为了给大众以更好的群体划分和疾病管理指导意见。如澳大利亚第9版《全科医学预防活动指南》中,在风险评估后制定了相对应的预防性干预措施。然而在我国,提及慢性病风险评估的权威卫生机构指南较少,涉及到干预的更少,如《中国2型糖尿病防治指南(2017年版)》中指出,“推荐采用中国糖尿病风险评分表,对20~74岁普通人群进行糖尿病风险评估”。该指南虽有提及风险评估但未涉及相对应的干预措施[34],使得风险评估失去了应用于健康指导的作用,导致患者的依从性并不高。相比之下,澳大利亚的第9版《全科医学预防活动指南》针对不同高血压危险程度给出了诸如血压监测、生活方式改变和药物治疗等详细的具体针对性健康指导。
4.4 亚健康个体的依从性不高慢性病风险评估的最后环节是个体的遵医行为,这也是最关键的环节之一。而我国的亚健康个体普遍存在遵医行为不良的现象。有研究发现,大部分个体缺乏参加健康管理的意识,而美国人参加健康管理已成常态,比例高达70%以上[35]。如果人群遵医行为很低,无论使用何种风险评估模型,都无法起到健康促进作用。
5 讨论和建议综合国内外先进经验,我国慢性病风险评估较为理想的模型应当完善方法学的不足,在实践中切实对不同风险程度的患者采取针对性干预,提高依从性。
5.1风险评估前:实现医疗和公共卫生多渠道数据的全面整合和充分利用
风险评估的科学精准建立基于人群数据的精确获取。而当下,人群数据大多依赖于研究者的收集,效率较低,覆盖面也较窄。鉴于我国现存的人群数据获取困难,建议积极构建多学科平台,实现我国医疗和公共卫生多渠道数据的整合,供不同专业的研究者整体利用。通过队列研究的公开分享,帮助研究者选择和利用所需数据完成高发慢性病的分析,从而使病种覆盖面增加,实现多病种风险评估。其次,我国模型中,危险因素的确定主要基于就诊数据而较少有生活方式、遗传背景等信息,并未纳入很多国际公认的危险因素。通过多学科平台,研究者一方面可通过Meta分析的方式确认当前公认的危险因素[36],另一方面可切实考虑临床获取的可能性以及经济效益,得到适合当下获取的最精准的危险因素。在这种数据整合模式下,可以更好地确认我国重点慢性病以及识别危险因素。最后,我国模型外部真实性检验的不足也使我国风险评估模型实用性受限。根据我国国情,以某一个队列代表全国人群并不合适。研究者往往受时间、空间的限制,不能得到适用于检验的队列研究,因而需要通过这一多学科平台尝试对不同时间点、不同地理位置、不同人群的队列研究进行检验分析[37]。
5.2 风险评估中:多维方法学的整合和利用风险评估模型建立中,目前的方法学大多围绕线性回归,因而可能导致“伪回归”现象,造成偏差。应针对我国重点慢性病积极开发多样化的模型,并对不同大小的样本量和病种特殊性采取不同的模型构建方法,并考虑时间要素,如尝试对时序资料拟合精确的状态空间模型等[33]。通过对国内外疾病风险评估模型的研究,发现在CVD中,由于疾病分层较为复杂,人工神经网络突出的分类与预测功能在此有较好的应用,便于精确分类和预测CVD的发病情况。2型糖尿病则更关注多种因素长期作用的发病机制,因而较适合使用Markov模型,可赋予影响因素在不同时间里不同的转移概率。而目前使用较多的COX线性回归模型则对人群要求较高,成本相对较高。而对于乳腺癌,随着当代科学对基因组数据的探索,高维数据明显增多,模型的数据降维能力尤为重要,因而可以选用随机森林模型等以起到高维数据降维作用。这些模型大多处于研究层面。
5.3 风险评估后:完善不同风险状态下的人群健康促进措施在使用过程中,对风险评估后各不同风险级别患者干预把握相对不够。按照国际经验,这一干预措施的制定通常由权威部门完成,如美国的预防服务工作组。我国相关机构在制定措施时,应同时重视患者健康和节省医疗支出,针对不同风险状态,制定合理的干预措施。我国可以通过指南、专家共识等权威资料对医师进行干预措施指导,达到规范化、针对性的目的。另一方面,我国个体的遵医行为普遍不足,可能与管理监督形式陈旧等有一定的关系。因而必须在个体层面做好宣教,提高知晓率和依从性,使个体主动参与健康管理。同时,应继续加强传统宣教,即通过家庭和社区协助个体促进健康。更应依托新型科技智慧平台、微信、人工智能技术等,加强对不同风险个体的个性化管理、监督和随访。
作者声明本文无实际或潜在的利益冲突.
| [1] |
ZHU X L, LUO J S, ZHANG X C, et al. China's efforts on management, surveillance, and research of noncommunicable diseases:NCD Scorecard Project[J]. Ann Glob Health, 2017, 83(3-4): 489-500. DOI:10.1016/j.aogh.2017.10.025 |
| [2] |
SIU A L, BIBBINS-DOMINGO K, GROSSMAN D. Evidencebased clinical prevention in the era of the Patient Protection and Affordable Care Act:the role of the US preventive services task force[J]. JAMA, 2015, 314(19): 2021-2022. DOI:10.1001/jama.2015.13154 |
| [3] |
EASTON A. Public-private partnerships and public health practice in the 21st century:looking back at the experience of the Steps Program[J]. Prev Chronic Dis, 2009, 6(2): A38. |
| [4] |
高渊, 牟建军. 《2017美国成人高血压预防、检测、评估和管理指南》解读[J]. 中国医刊, 2017, 52(12): 25-29. DOI:10.3969/j.issn.1008-1070.2017.12.007 |
| [5] |
汤健, 徐恒秋, 彭婧, 等. 美国诊所-社区关系测量框架对我国社区疾病防治工作的启示[J]. 中国卫生资源, 2018, 21(4): 365-368. DOI:10.3969/j.issn.1007-953X.2018.04.018 |
| [6] |
杨辉. 澳大利亚《全科医学预防服务指南》简介[J]. 中国全科医学, 2006, 9(16): 1368. |
| [7] |
ADAJI A, SCHATTNER P, JONES K. The use of information technology to enhance diabetes management in primary care:a literature review[J]. Inform Prim Care, 2008, 16(3): 229-237. |
| [8] |
TRUETT J, CORNFIELD J, KANNEL W. A multivariate analysis of the risk of coronary heart disease in Framingham[J]. J Chronic Dis, 1967, 20(7): 511-524. DOI:10.1016/0021-9681(67)90082-3 |
| [9] |
WOOD D, DE BACKER G, FAERGEMAN O, et al. Prevention of coronary heart disease in clinical practice. Summary of recommendations of the second joint task force of European and other societies on coronary prevention[J]. Blood Press, 1998, 7(5-6): 262-269. |
| [10] |
SHERIDAN S L, CRESPO E. Does the routine use of global coronary heart disease risk scores translate into clinical benefits or harms? A systematic review of the literature[J]. BMC Health Serv Res, 2008, 8: 60. DOI:10.1186/1472-6963-8-60 |
| [11] |
KNUIMAN M W, VU H T. Prediction of coronary heart disease mortality in Busselton, Western Australia:an evaluation of the Framingham, national health epidemiologic follow up study, and WHO ERICA risk scores[J]. J Epidemiol Community Health, 1997, 51(5): 515-519. DOI:10.1136/jech.51.5.515 |
| [12] |
LIU J, HONG Y L, D'AGOSTINO R B, et al. Predictive value for the Chinese population of the Framingham CHD risk assessment tool compared with the Chinese Multi-Provincial Cohort Study[J]. JAMA, 2004, 291(21): 2591-2599. DOI:10.1001/jama.291.21.2591 |
| [13] |
BRINDLE P, MAY M, GILL P, et al. Primary prevention of cardiovascular disease:a web-based risk score for seven British black and minority ethnic groups[J]. Heart, 2006, 92(11): 1595-1602. DOI:10.1136/hrt.2006.092346 |
| [14] |
WOODWARD M, BRINDLE P, TUNSTALL-PEDOE H. Adding social deprivation and family history to cardiovascular risk assessment:the ASSIGN score from the Scottish Heart Health Extended Cohort (SHHEC)[J]. Heart, 2007, 93(2): 172-176. |
| [15] |
国家"十五"攻关冠心病、脑卒中综合危险度评估及干预. 国人缺血性心血管病发病危险的评估方法及简易评估工具的开发研究[J]. 中华心血管病杂志, 2003, 31(12): 893-901. DOI:10.3760/j:issn:0253-3758.2003.12.005 |
| [16] |
KNOWLER W C. Screening for NIDDM. Opportunities for detection, treatment, and prevention[J]. Diabetes Care, 1994, 17(5): 445-450. |
| [17] |
BAAN C A, RUIGE J B, STOLK R P, et al. Performance of a predictive model to identify undiagnosed diabetes in a health care setting[J]. Diabetes Care, 1999, 22(2): 213-219. DOI:10.2337/diacare.22.2.213 |
| [18] |
LINDSTRÖM J, TUOMILEHTO J. The diabetes risk score:a practical tool to predict type 2 diabetes risk[J]. Diabetes Care, 2003, 26(3): 725-731. DOI:10.2337/diacare.26.3.725 |
| [19] |
GLÜMER C, CARSTENSEN B, SANDBAEK A, et al. A Danish diabetes risk score for targeted screening:the Inter 99 Study[J]. Diabetes Care, 2004, 27(3): 727-733. DOI:10.2337/diacare.27.3.727 |
| [20] |
STERN M P, WILLIAMS K, HAFFNER S M. Identification of persons at high risk for type 2 diabetes mellitus:do we need the oral glucose tolerance test?[J]. Ann Intern Med, 2002, 136(8): 575-581. DOI:10.7326/0003-4819-136-8-200204160-00006 |
| [21] |
WILSON P W, MEIGS J B, SULLIVAN L, et al. Prediction of incident diabetes mellitus in middle-aged adults:the Framingham Offspring Study[J]. Arch Intern Med, 2007, 167(10): 1068-1074. DOI:10.1001/archinte.167.10.1068 |
| [22] |
SCHWARZ P E, LI J, LINDSTROM J, et al. Tools for predicting the risk of type 2 diabetes in daily practice[J]. Horm Metab Res, 2009, 41(2): 86-97. DOI:10.1055/s-0028-1087203 |
| [23] |
CHIEN K, CAI T, HSU H, et al. A prediction model for type 2 diabetes risk among Chinese people[J]. Diabetologia, 2009, 52(3): 443-450. DOI:10.1007/s00125-008-1232-4 |
| [24] |
吴海云, 潘平, 何耀, 等. 我国成年人糖尿病发病风险评估方法[J]. 中华健康管理学杂志, 2007, 1(2): 95-98. DOI:10.3760/cma.j.issn.1674-0815.2007.02.012 |
| [25] |
GLOBAL BURDEN OF DISEASE CANCER COLLABORATION. Global, regional, and national cancer incidence, mortality, years of life lost, years lived with disability, and disabilityadjusted life-years for 32 cancer groups, 1990 to 2015:a systematic analysis for the global burden of disease study[J]. JAMA Oncol, 2017, 3(4): 524-548. DOI:10.1001/jamaoncol.2016.5688 |
| [26] |
GAIL M H, BRINTON L A, BYAR D P, et al. Projecting individualized probabilities of developing breast cancer for white females who are being examined annually[J]. J Natl Cancer Inst, 1989, 81(24): 1879-1886. DOI:10.1093/jnci/81.24.1879 |
| [27] |
SHATTUCK-EIDENS D, OLIPHANT A, MCCLURE M, et al. BRCA1 sequence analysis in women at high risk for susceptibility mutations. Risk factor analysis and implications for genetic testing[J]. JAMA, 1997, 278(15): 1242-1250. DOI:10.1001/jama.1997.03550150046034 |
| [28] |
BELLCROSS C A, LEMKE A A, PAPE L S, et al. Evaluation of a breast/ovarian cancer genetics referral screening tool in a mammography population[J]. Genet Med, 2009, 11(11): 783-789. DOI:10.1097/GIM.0b013e3181b9b04a |
| [29] |
KIM D J, ROCKHILL B, COLDITZ G A. Validation of the Harvard cancer risk index:a prediction tool for individual cancer risk[J]. J Clin Epidemiol, 2004, 57(4): 332-340. DOI:10.1016/j.jclinepi.2003.08.013 |
| [30] |
孙贵范, 杨博逸. "慢病风险10指标"及"主动健康100分健康风险评估干预系统"在慢性病防控信息采集和健康评价中的作用[J]. 中国医疗器械信息, 2014(5): 2-5. |
| [31] |
庄怡川, 王虎峰. 慢性病预防服务的国际经验及借鉴[J]. 中国医疗管理科学, 2018, 8(5): 39-44. DOI:10.3969/j.issn.2095-7432.2018.05.008 |
| [32] |
DAMEN J A, HOOFT L, SCHUIT E, et al. Prediction models for cardiovascular disease risk in the general population:systematic review[J]. BMJ, 2016, 353: i2416. |
| [33] |
刘蕊, 石建伟, 于德华, 等. 慢性病趋势预测瓶颈剖析及优化模式构建分析[J]. 中国公共卫生, 2017, 33(11): 1552-1555. DOI:10.11847/zgggws2017-33-11-03 |
| [34] |
中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2017年版)[J]. 中华糖尿病杂志, 2018, 10(1): 4-67. DOI:10.3760/cma.j.issn.1674-5809.2018.01.003 |
| [35] |
胡惟勤. 慢性病防治:从"疾病治疗"到"健康管理"[J]. 杭州(周刊), 2018(23): 52-53. |
| [36] |
周亮.基于meta-分析脑卒中发病风险的logistic回归模型研究[D].重庆: 第三军医大学, 2015.
|
| [37] |
TANGRI N, RIGATTO C. Longitudinal studies 5: development of risk prediction models for patients with chronic disease[M]//PARFREY P S, BARRETT B J. Clinical Epidemiology. New York: Humana Press, 2015: 145-156.
|
 2020, Vol. 23
2020, Vol. 23


