2. 郑州大学第一附属医院神经重症病区, 河南 郑州 450052;
3. 河南省儿童医院微生物室, 河南 郑州 450052
2. Neurological Intensive Care Unit, The First Affiliated Hospital of Zhengzhou University, Zhengzhou 450052, China;
3. Department of Microbiology, Henan Children's Hospital, Zhengzhou 450052, China
自2019年12月以来,我国湖北省武汉市陆续出现了新型冠状病毒肺炎(coronavirus disease 2019, COVID-19)感染病例,并迅速在全国形成流行趋势[1-3],成为危害人民生命安全的重大公共卫生事件。重型、危重型(以下简称危重症)COVID-19患者往往合并基础疾病,用药种类复杂,侵入性操作多,治疗原则在对症治疗的基础上,治疗基础疾病、积极防治并发症、预防继发感染,随时监测各项器官功能状态[4-5]。目前已有专家[5-6]分析总结危重症COVID-19患者诊断、治疗及用药管理经验,但目前尚未有研究危重症COVID-19合并多重耐药菌感染危险因素的相关报道。本研究通过回顾性分析某院2020年1—4月重症隔离病区住院的危重症COVID-19患者的临床资料,如性别、年龄、基础疾病、侵入性操作、抗菌药物使用情况、入院时实验室检查指标等临床资料,采用多因素logistic回归分析危重症COVID-19合并多重耐药菌感染的危险因素,为临床采取预防与控制措施提供一定的临床依据。
1 对象与方法 1.1 研究对象选取某省某定点医院2020年1—4月入住重症隔离病区的危重症COVID-19患者为研究对象。选取COVID-19合并多重耐药菌感染的患者为病例组,未合并多重耐药菌感染(包括未合并感染及合并非多重耐药菌感染)的患者为对照组。本研究经郑州大学第一附属医院科研项目伦理审查委员会审查批准(伦理审查编号:2020-KY-307),在相关信息收集和使用过程中充分保护患者隐私。
1.2 纳入标准根据国家卫生健康委员会制定的《新型冠状病毒肺炎诊疗方案(试行第七版)》[4]的诊断标准诊断,(1)重型:出现气促,呼吸≥30次/min,或静息状态下指氧饱和度≤93%,或动脉血氧分压(PaO2)/吸氧浓度(FiO2)≤300 mmHg;(2)危重型:出现呼吸衰竭,且需要机械通气,或出现休克,或合并其他器官功能衰竭需要于重症监护病房进行监护治疗。
1.3 调查方法通过嘉和电子病历系统和杏和LIS检验系统,由固定的临床医生收集研究对象相关临床资料,并由高年资医生审核。回顾性分析危重症COVID-19患者的临床资料,比较病例组与对照组患者的临床资料。调查内容主要包括,(1)基本资料:如年龄、性别、基础疾病;(2)侵入性操作:如血液透析日数、体外人工膜肺使用日数、中心静脉置管日数、有创或无创呼吸机使用日数;(3)抗菌药物使用日数及使用种类;(4)实验室血液检查:如总蛋白、清蛋白、球蛋白和血红蛋白。本研究中侵入性操作使用时间的界定合并感染患者均为发生感染前,未合并感染患者均为总使用日数。抗菌药物使用种类及使用日数,合并感染患者均为病原菌检出之前,未合并感染患者均为全部抗菌药物使用情况。
1.4 统计学方法应用Excel 2007软件录入数据,应用SPSS 25.0统计学软件进行数据分析。计数资料采用例(%)表示,计量资料采用x±s或M(P25, P75)表示;计数资料组间比较采用χ2检验,计量资料组间比较采用t检验或秩和检验;将单因素分析具有统计学差异的因素纳入logistic回归模型进行回归分析。以P≤0.05为差异有统计学意义。
2 结果 2.1 危重症COVID-19合并多重耐药菌感染情况2020年1—4月共有62例危重症COVID-19患者入住重症隔离病区。其中合并多重耐药菌感染患者10例,为病例组,未合并多重耐药菌感染患者52例,为对照组。62例患者中14例合并细菌或真菌感染,感染率为22.6%。10例合并多重耐药菌感染,感染率为16.1%,分别为耐碳氢霉烯类肺炎克雷伯菌(CRKP)感染4例,耐碳氢霉烯类鲍曼不动杆菌(CRAB)感染6例;同时/先后合并非多重耐药菌或真菌感染共9例(11株)。见表 1。
| 表 1 14例危重症COVID-19患者合并其他病原体感染情况 Table 1 Infection of other pathogens in 14 critical COVID-19 patients |
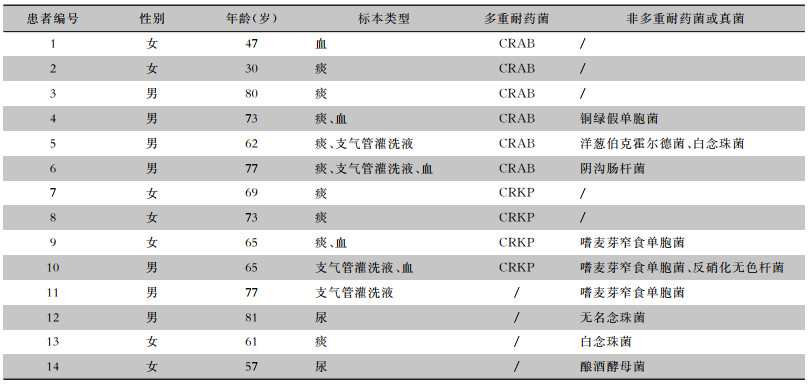
|
病例组和对照组在危重症COVID-19患者构成比、抗菌药物使用日数和入住重症隔离病房住院日数等方面比较,差异均无统计学意义(均P>0.05)。病例组中心静脉置管比例、抗菌药物使用种类、使用抗菌药物种类≥4种比例均高于对照组;病例组清蛋白水平低于对照组;差异均有统计学意义(均P < 0.05)。见表 2。
| 表 2 危重症COVID-19合并多重耐药菌感染单因素分析 Table 2 Univariate analysis on critical COVID-19 complicated with MDRO infection |
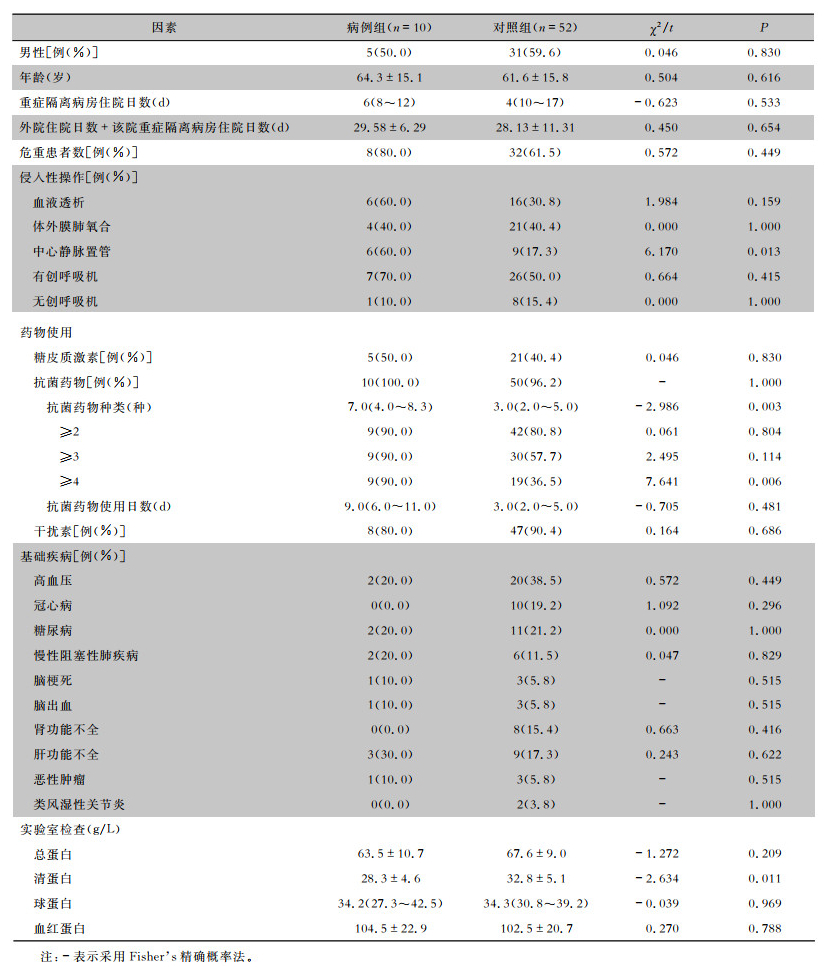
|
危重症COVID-19合并多重耐药菌感染的危险因素为抗菌药物使用种类≥4种(OR=17.104, 95%CI: 1.805~162.033),清蛋白为保护因素(OR=0.834, 95%CI: 0.709~0.982)。见表 3。
| 表 3 危重症COVID-19合并多重耐药菌感染logistic回归分析 Table 3 Logistic regression analysis on critical COVID-19 complicated with MDRO infection |
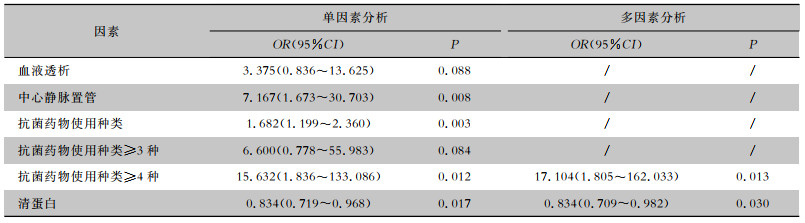
|
结果显示,清蛋白为30.25 g/L时,灵敏度为73.10%,特异度为90.00%,约登指数为0.631,AUC为0.798。见图 1。
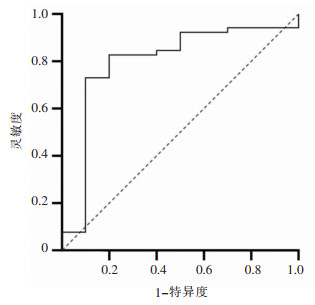 |
| 图 1 危重症COVID-19合并多重耐药菌感染患者清蛋白ROC曲线图 Figure 1 ROC curve of albumin in severe and critical COVID-19 patients complicated with MDRO infection |
危重症COVID-19患者病情进展迅速,且多合并多种并发症,在该类患者救治过程中,多采用糖皮质激素、留置导管、呼吸机、体外膜肺氧合和血液透析等治疗手段,上述因素增加患者感染风险,尤其是多重耐药菌感染[7]。相关文献[8-9]表明,多重耐药菌感染的危险因素主要包括:高龄,免疫功能低下,接受中心静脉置管、机械通气、泌尿道插管等各种侵入性操作,近期(90 d内)接受3种及以上抗菌药物治疗。本研究对危重症COVID-19合并多重耐药菌感染患者的临床资料进行分析,设立病例组和对照组,分析其相关危险因素。对两组病例危重症患者构成比进行了统计分析,差异无统计学意义,表明两组患者病情严重程度大致相同,具有可比性。
Peiris等[10]对75例严重急性呼吸综合征(SARS)患者研究发现,10例(13.3%)患者合并细菌感染。阴赪宏等[11]报道146例重症SARS患者中86例(58.9%)合并细菌感染。Huang等[12]报道武汉金银潭医院收治41例COVID-19患者中4例(9.8%)发生了二重感染,41例患者均进行了经验性抗菌药物治疗。有学者研究发现,COVID-19老年患者合并细菌感染比率是12.9%~42.8%[13-14]。本研究中62例危重症COVID-19患者中60例使用了抗菌药物,占96.8%;其中14例(22.6%)合并细菌或真菌感染;10例(16.1%)合并多重耐药菌感染,感染多重耐药菌分别为CRKP 4株,CRAB 6株;合并非多重耐药菌7株,合并真菌4株。两组患者抗菌药物使用日数比较,差异无统计学意义。抗菌药物使用种类≥4种为危重症COVID-19合并多重耐药菌感染的危险因素,并且抗菌药物种类总数每增加1种,感染风险增加1.471倍。《新型冠状病毒感染的肺炎诊疗方案(试行第七版)》[4]指出,避免盲目或不恰当使用抗菌药物,尤其是联合使用广谱抗菌药物。在处置重大突发公共卫生问题时,应严格遵循抗菌药物使用原则,并开展临床微生物监测:根据病情对患者呼吸道标本、尿、血等进行病原学检测,如涂片、培养、药敏等,必要时进行病原学分子诊断,在不耽误抗菌药物治疗的前提下尽早进行微生物培养[15]。当出现多重耐药菌感染时,需要临床微生物专家、临床医生、临床药师联合诊疗。
有研究[16]对1 099例COVID-19患者回顾性分析发现,在治疗方面,分别有38.0%、6.1%、57.5%和35.8%的患者接受吸氧、机械通气、静脉用抗菌药物和奥司他韦治疗;单因素分析结果表明,中心静脉置管、有创呼吸机使用日数是危重症COVID-19合并多重耐药菌感染患者的危险因素(OR=5.224, 95%CI: 1.147~23.788),并且有创呼吸机使用时间每增加1 d,感染风险增加4.224倍。因此尽量减少侵入性操作,插管前严格把控使用指征,严格遵守无菌操作,预防及减少中央静脉导管相关血流感染的发生,具体如下:减少不必要的中央静脉置管;遵循手卫生时机,正确执行手卫生;导管位置的选择和皮肤消毒,连接导管时接头消毒及维护的教育和培训等。其次,预防呼吸机相关肺炎的发生:患者半卧位(床头抬高30°~45°),每日进行3~4次的口腔护理,保证口腔卫生,密闭式吸痰及呼吸机管道的管理等。本研究对象均为外院住院多日治疗效果不佳转入该院重症隔离病房患者,作者对研究对象的重症隔离病房住院日,以及患者外院住院日和该院重症隔离病房住院日总和作了统计分析,差异均无统计学意义。
杨玲等[17]研究结果显示,COVID-19患者除肺是主要受损靶器官外,肝是重要受累器官之一。COVID-19合并肝功能异常可见于病程各个阶段,可能与病毒对肝细胞直接损伤有关。Chen等[18]研究显示,99例COVID-19住院患者中,98%伴有低清蛋白血症。本研究发现,清蛋白为危重症COVID-19患者合并多重耐药菌感染的保护因素(OR=0.834, 95%CI: 0.709~0.982),清蛋白为30.25 g/L时,AUC为0.798,清蛋白每升高1个单位,感染风险降低27.2%。国家卫生健康委员会、国家中医药管理局颁发的《新型冠状病毒肺炎重型、危重型病例诊疗方案(试行第二版)》[19]推荐,重型COVID-19患者根据营养风险筛查(NRS2002)评分进行营养风险筛查,对重型患者留置鼻胃管经胃营养;对不适合经胃营养的患者采用幽门后喂养途径,如鼻肠管等;强化蛋白质供给,目标蛋白需要量为每日1.5~2.0 g/kg;当蛋白量摄入不足时,建议在标准总蛋白制剂基础上额外添加蛋白粉。
综上所述,各级医疗机构收治COVID-19患者时应加强危重症患者的管理,合理使用抗菌药物,避免过度使用抗菌药物,尤其是预防或联合使用广谱抗菌药物;增加危重症COVID-19患者营养供给,提高免疫力,强化蛋白质供给,严密监测肝功能和生化指标;减少侵入性操作,尤其是中心静脉置管和有创呼吸机的使用;规范无菌操作;预防和控制危重症COVID-19患者合并多重耐药菌感染的发生。本研究的不足是研究数据有限, 尚需更大规模的病例观察,本研究对象生命体征稳定转出重症隔离病房,未进行追踪。
| [1] |
Wu JT, Leung K, Leung GM. Nowcasting and forecasting the potential domestic and international spread of the 2019-nCoV outbreak originating in Wuhan, China: a modelling study[J]. Lancet, 2020, 395(10225): 689-697. DOI:10.1016/S0140-6736(20)30260-9 |
| [2] |
Kim JY, Choe PG, Oh Y, et al. The first case of 2019 novel coronavirus pneumonia imported into Korea from Wuhan, China: implication for infection prevention and control measures[J]. J Korean Med Sci, 2020, 35(5): e61. DOI:10.3346/jkms.2020.35.e61 |
| [3] |
Jernigan DB, CDC COVID-19 Response Team. Update: public health response to the coronavirus disease 2019 outbreak-United States, February 24, 2020[J]. MMWR Morb Mortal Wkly Rep, 2020, 69(8): 216-219. DOI:10.15585/mmwr.mm6908e1 |
| [4] |
中华人民共和国国家卫生健康委员会医政管理局. 关于印发新型冠状病毒肺炎诊疗方案(试行第七版)的通知: 国卫办医函(2020)184号[EB/OL]. (2020-03-04)[2020-07-10]. http://www.nhc.gov.cn/yzygj/s7653p/202003/46c9294a7fe4cef80dc7f5912eb1989.shtml.
|
| [5] |
中国研究型医院学会危重医学专业委员会, 中国研究型医院学会危重医学专委会青年委员会. 重型和危重型新型冠状病毒肺炎诊断和治疗专家共识(修订版)[J]. 中华危重病急救医学, 2020, 32(3): 269-274. DOI:10.3760/cma.j.cn121430-20200218-00188 |
| [6] |
姜赛平, 李璐, 茹仁萍, 等. 2019冠状病毒病(COVID-19)重型、危重型患者用药管理经验[J]. 浙江大学学报(医学版), 2020, 49(2): 158-169. |
| [7] |
周密, 何乐. 抗菌药物在新型冠状病毒肺炎治疗中合理应用的思考[J]. 药物不良反应杂志, 2020, 22(3): 151-154. |
| [8] |
黄勋, 邓子德, 倪语星, 等. 多重耐药菌医院感染预防与控制中国专家共识[J]. 中国感染控制杂志, 2015, 14(1): 1-9. DOI:10.3969/j.issn.1671-9638.2015.01.001 |
| [9] |
中华预防医学会医院感染控制分会, 中华医学会感染病学分会, 中国医院协会医院感染管理专业委员会, 等. 中国碳青霉烯耐药革兰阴性杆菌(CRO)感染预防与控制技术指引[J]. 中华医院感染学杂志, 2019, 29(13): 2075-2080. |
| [10] |
Peiris JS, Chu CM, Cheng VC, et al. Clinical progression and viral load in a community outbreak of coronavirus-associated SARS pneumonia: a prospective study[J]. Lancet, 2003, 361(9371): 1767-1772. DOI:10.1016/S0140-6736(03)13412-5 |
| [11] |
阴赪宏, 王超, 汤哲, 等. 146例成人重症SARS的临床分析[J]. 中华急诊医学杂志, 2004, 13(1): 12-14. DOI:10.3760/j.issn:1671-0282.2004.01.004 |
| [12] |
Huang CL, Wang YM, Li XW, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China[J]. Lancet, 2020, 395(10223): 497-506. DOI:10.1016/S0140-6736(20)30183-5 |
| [13] |
Liu Y, Mao B, Liang S, et al. Association between age and clinical characteristics and outcomes of COVID-19[J]. Eur Respir J, 2020, 55(5): 2001112. DOI:10.1183/13993003.01112-2020 |
| [14] |
Wang L, He WB, Yu XM, et al. Coronavirus disease 2019 in elderly patients: characteristics and prognostic factors based on 4-week follow-up[J]. J Infect, 2020, 80(6): 639-645. DOI:10.1016/j.jinf.2020.03.019 |
| [15] |
林连君, 朱蕾, 时国朝, 等. 老年新型冠状病毒肺炎诊治与防控专家共识[J]. 中华内科杂志, 2020, 59(8): 588-597. |
| [16] |
Guan WJ, Ni ZY, Hu Y, et al. Clinical characteristics of coronavirus disease 2019 in China[J]. N Engl J Med, 2020, 382(18): 1708-1720. DOI:10.1056/NEJMoa2002032 |
| [17] |
杨玲, 谢渭芬. 重视新型冠状病毒肺炎合并肝功能异常的病因分析与管理[J]. 中华消化杂志, 2020, 40(4): 240-243. DOI:10.3760/cma.j.cn311367-20200317-00152 |
| [18] |
Chen NS, Zhou M, Dong X, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study[J]. Lancet, 2020, 395(10223): 507-513. DOI:10.1016/S0140-6736(20)30211-7 |
| [19] |
中华人民共和国国家卫生健康委员会. 关于印发新型冠状病毒肺炎重型、危重型病例诊疗方案(试行第二版)的通知: 国卫办医函(2020)127号[EB/OL]. (2020-04-01)[2020-08-01]. http://www.nhc.gov.cn/yzygj/s7653p/202004/c083f2b0e7eb4036a59be419374ea89a.shtml.
|



