2. 启东肝癌防治研究所;
3. 海门市疾病预防控制中心
目前原发性肝癌仍然是全球的主要恶性肿瘤之一,2012年全球估计每年肝癌的发病数为78.25万例,其中男性发病55.44万例,女性发病22.81万例;每年死亡数为74.55万例,其中男性死亡52.10万例,女性死亡22.45万例;发病率和死亡率均呈上升态势,且半数以上的病例出现在中国[1 – 2]。根据最近的全球肝癌负担报告估计,全球2015年肝癌的发病数已达到85.4万例,死亡81.0万例[3]。据国家癌症中心2015年根据部分癌症登记结果估计,中国每年肝癌发病数高达46.61万例,其中男性发病34.37万例,女性发病12.23万例;每年肝癌死亡数为42.21万例,其中男性死亡31.06万例,女性死亡11.15万例[4]。肝癌不仅具有较高的发病率和死亡率,且其治疗效果也十分不理想。近年来,有少数关于以人群为基础的肝癌生存率的报道,全国癌症登记中心也有汇总报道[5 – 8],但鲜见有关于以医院为基础的癌症患者或肝癌患者生存率的报道。江苏省南通大学附属肿瘤医院(南通市肿瘤医院)自2012年建立了以医院为基础的癌症登记制度,已将2002年以来的医院信息系统(Hospital Information System,HIS)中的所有癌症患者纳入医院癌症登记数据库,并开展了癌症患者的生存随访[9 – 10]。为分析肝癌住院患者的生存率,为综合评估肝癌患者的预后提供参考依据,本研究收集了南通大学附属肿瘤医院癌症登记系统2002年1月1日 — 2014年12月31日的启东和海门籍肝癌住院患者信息,采用主动与被动相结合的方法进行生存结局的随访,对肝癌患者入院治疗后的生存率进行了分析。结果报告如下。
1 资料与方法 1.1 资料来源收集南通大学附属肿瘤医院癌症登记系统2002年1月1日 — 2014年12月31日的启东和海门籍肝癌住院患者信息,内容包括姓名、性别、身份证号(出生日期)、本人或联系人电话号码。本研究中的肝癌皆指原发性肝癌,按国际疾病分类第10版(International Classification of Diseases- 10th Revision,ICD-10)[11]分类的编码为C 22.0~22.9,且符合原发性肝癌诊疗规范中的诊断标准[12]。
1.2 方法采用主动随访和被动随访相结合的方式开展患者随访。电话随访是主动随访的第1步,主要根据患者住院时提供的个人信息(身份证号、患者或联系人电话、地址等)进行电话随访,询问患者或通过联系人了解该患者的现状以获取生存信息。在第1阶段对486例启东和海门籍患者的电话随访中,337例患者因未能直接联系到患者或联系人而未获得生存信息,主要原因为电话错号、无人应答、拒绝回答以及电话信息缺失等。根据本院癌症登记数据库的实际随访结果,将已经获得的149例患者的生存信息以及尚未联系到的337例患者的基本信息交由患者所在地的启东癌症登记处和海门癌症登记处分别开展资料库信息匹配核对(被动随访),匹配的主要字段为患者的身份证号,对个别身份证号可能有错误而无法匹配者,通过患者姓名、地址或者癌症类型进行匹配核对。对于2个登记处资料库中的“存活者”,再通过现场肿瘤防治网络开展第2阶段的现场“主动随访”(即由所在地卫生人员调查或询问)以明确生存结局。综合两阶段的随访,最终明确肝癌患者死亡411例、存活64例,失访11例(包括查无此人及无此身份证号等“匹配”不成功者);最终纳入本文分析的为475例。所有生存者的随访“截尾”时间为2016年3月31日。
1.3 统计分析应用SPSS 22.0统计软件中的寿命表法进行肝癌住院患者生存率分析。医院为基础的癌症登记患者的一个特点是患者可以多次出入院,患者的登记日期不止1次,因此本研究将首次入院(登记)的日期作为该患者生存率计算的起点日期,即,生存时间的长度为首次入院时到随访截止时的区间长度或是到该患者死亡日期为止的区间长度。生存率差异的比较采用Wilcoxon检验,以P < 0.05为差异有统计学意义。
2 结 果 2.1 一般情况南通市肿瘤医院2002 — 2014年收住的486例启东和海门籍肝癌患者中,经随访获取生存结局信息者475例,随访率为97.74 %;失访11例,失访率为 2.26 %。男性379例(79.8 %),女性96例(20.2 %);首次入院时患者年龄为16~85岁,平均年龄为(54.40 ± 10.78)岁,其中0~44岁85例(17.9 %),45~54岁165例(34.7 %),55~64岁138例(29.1 %),65~74岁72例(15.2 %),≥ 75岁15例(3.2 %);启东籍160例(33.7 %),海门籍315例(66.3 %)。
2.2 南通市启东和海门籍肝癌住院患者生存率分析(图1~3)
|
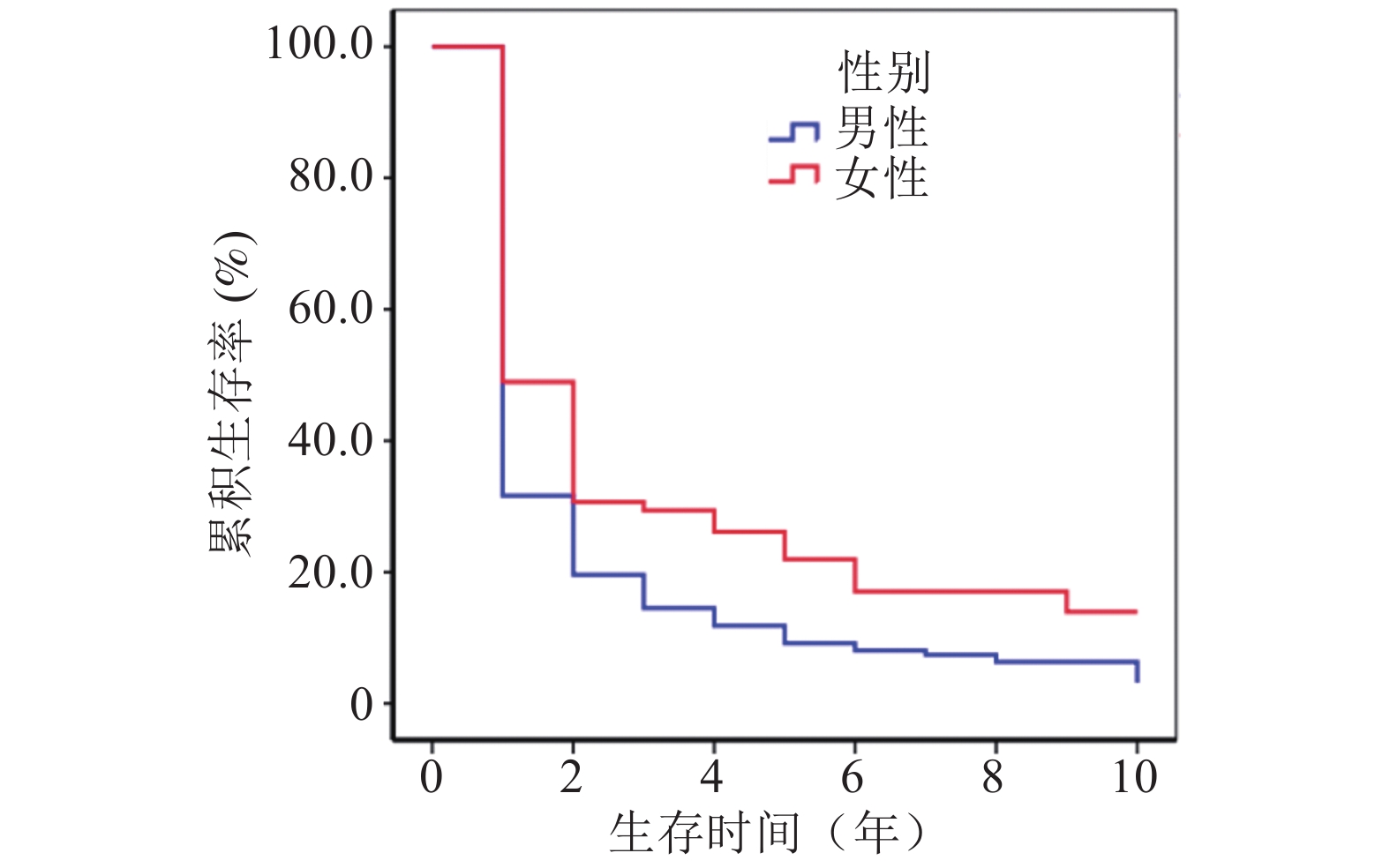
图 1 不同性别肝癌住院患者生存率曲线 |
|
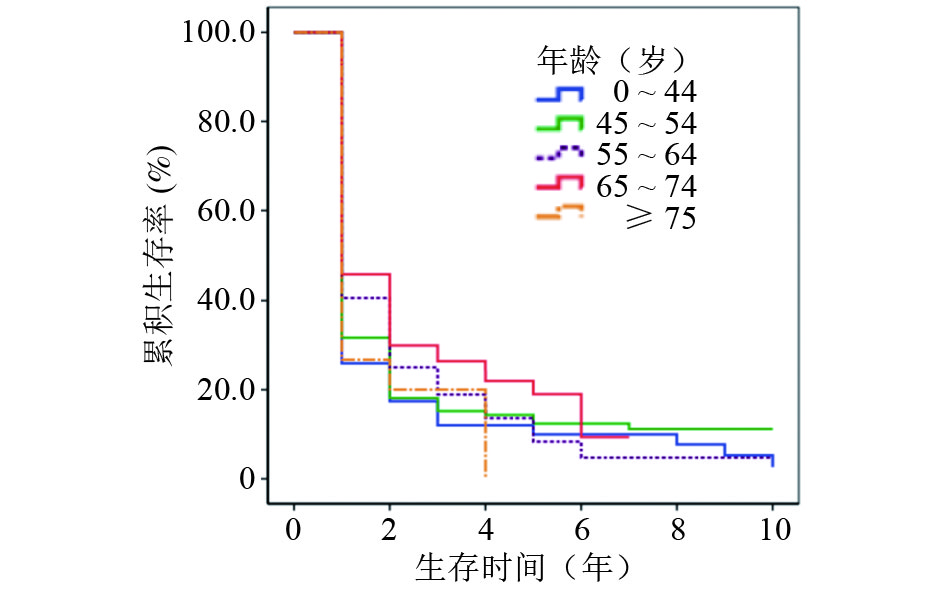
图 3 不同年龄肝癌住院患者生存率曲线 |
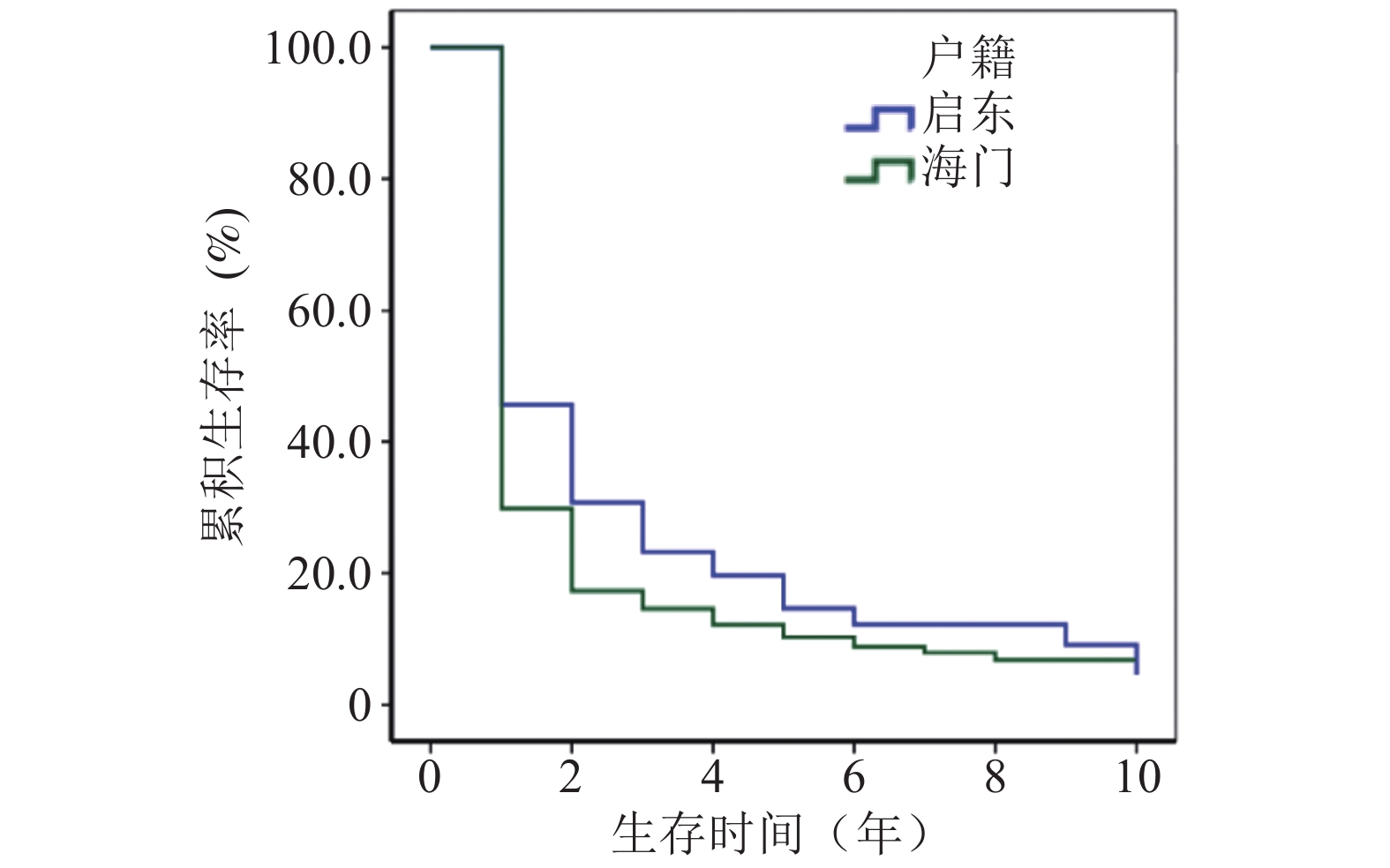
南通市启东和海门籍肝癌住院患者的1、3、5和10年生存率分别为35.16 %、17.52 %、11.69 %和6.34 %;其中男性分别为31.66 %、14.54 %、9.18 %和3.17 %,女性分别为48.96 %、29.39 %、21.94 %和13.96 %,女性肝癌患者生存率高于男性,差异有统计学意义(P = 0.001);0~44、45~54、55~64、65~74和 ≥ 75岁肝癌患者的5年生存率分别为10.07 %、12.48 %、8.46 %、19.01 %和0,差异无统计学意义(P > 0.05);启东籍肝癌患者的5年生存率为14.62 %,高于海门籍患者的10.31 %,差异有统计学意义( P < 0.001)。
|
图 2 不同户籍肝癌住院患者生存率曲线 |
3 讨 论
通过长期随访获取患者生存资料进行的生存率分析是评估癌症患者预后的重要指标。中国2003 — 2005年根据17个人群登记处资料获得的肝癌5年相对生存率为10.1 %[8],提示肝癌是所有主要恶性肿瘤中预后最差、生存率最低的癌症。系列资料的生存率结果可反映所在地(以人群为基础)或所在医院(以医院为基础)癌症的综合治疗和服务水平,因此不同居住地和治疗方法及以人群或医院为基础研究所报道的结果可能有较大差异。
广西2001年报道的扶绥县1988 — 1997年全人群肝癌患者5年生存率仅为0.05 %[13];2000 — 2002年河北磁县的肝癌患者5年生存率也只有3.38 %[14];江苏启东市报道的1972 — 2011年肝癌患者5年生存率为4.26 %[5],其中1978 — 1982、1983 — 1987、1988 — 1992、1993 — 1997、1998 — 2002和2003 — 2007年分别为1.13 %、1.93 %、4.04 %、3.74 %、4.13 %和5.45 %[15]。以上研究均表明肝癌的生存率,特别是农村地区的肝癌生存率相对较低,也表明最近几十年来肝癌生存率有缓慢提高。相比之下,肝癌生存率城市稍优于农村,如,上海市报道1972 — 1976、1980 — 1984、1988 — 1991和2002 — 2004年的肝癌生存率男性分别为1.8 %、2.7 %、3.7 %和6.3 %,女性分别为2.5 %、2.5 %、3.9 %和5.0 %[7]。据另一项上海市报道显示,2002 — 2006年全人群肝癌5年生存率为11.72 %,其中城区为12.22 %,郊区为11.31 %[6]。在本研究中,南通市启东和海门籍肝癌住院患者的5年生存率为11.69 %,其中启东籍肝癌患者的5年生存率为14.62 %。提示启东籍肝癌患者的生存率与上海市城区和郊区的生存率水平大致相当,但与欧美发达国家相比,本研究中肝癌住院患者生存率水平尚有差距,而与大部分发展中国家的肝癌患者生存率水平不相上下。例如,美国报道的SEER人群癌症登记资料显示2003 — 2011年肝癌患者的5年生存率在亚洲人群为26.1 %,在黑人人群为21.3 %[16];而来自全球67个国家279个以人群为基础的癌症登记处的资料显示,在大部分发达国家和发展中国家,肝癌患者的5年净生存率为10 %~20 %[17]。
本研究中计算的是以医院为基础的肝癌住院患者的生存率,它反映的是所有肝癌住院患者经各种疗法治疗后的生存率,而不是医院某科或接受某种单一疗法的治疗效果。因此,其疗效也通常低于外科或某种专科疗法[18]。此外,以人群为基础的癌症登记病例生存率的起点是在任何医院最早诊断的日期,而以医院为基础的癌症生存率的计算起点是以该登记医院首次入院诊断的日期,因此两者可能有一个诊断时间长度的差别(数天、数月甚至更长),这也是以医院为基础的癌症登记资料的特点所决定的[19]。本研究结果显示,南通市肿瘤医院2002 — 2014年初次入院的启东和海门籍住院肝癌患者1、3、5和10年生存率分别为35.16 %、17.52 %、11.69 %和6.34 %,均低于湖南省长沙市肝癌患者的52 %、26 %、17 %和8 %[20]。本研究中,肝癌住院患者的5年生存率男性(9.18 %)低于女性(21.94 %),与湖南省长沙市的临床文献资料[20]和澳门全人群文献资料[21]显示的结果一致。但在新疆石河子临床资料文献[22]和全国及启东全人群资料文献[8, 15]中,男、女性生存率未见显著差异;而在上海的报道中,肝癌患者的5年生存率男性高于女性[6]。年龄可能是肝癌预后的一个影响因素。广西的临床报道显示 < 35岁的青年人与 ≥ 35岁的中老年人的肝癌5年生存率分别为9.09 %和39.58 % [23],即青年人肝癌的生存率较低。但在上海的全人群资料报道中,0~34、35~44、45~54、55~64、65~74和 ≥ 75岁肝癌患者的5年生存率分别为26.16 %、16.70 %、16.97 %、15.96 %、8.59 %和3.87 %,提示青年患者的生存率高于老年患者[6]。而本研究结果显示,南通市启东和海门籍0~44、45~54、55~64、65~74和 ≥ 75岁患者肝癌5年生存率分别为10.07 %、12.48 %、8.46 %、19.01 %和0,可见55~64和 ≥ 75岁患者的肝癌生存率较低。本研究结果还显示,启东籍肝癌患者5年生存率(14.62 %)高于海门籍患者(10.31 %),这可能与启东市自2007年以来开展了肝癌的早诊早治项目,且在人群中开展的时间较早、覆盖高风险人群的范围较大,因而早期病例相对较多有关[24]。
综上所述,肝癌生存率的高低优劣,可能受临床治疗方法、患者临床分期的早晚以及患者人口学特点的影响。但临床报道中患者的生存率总是高于以人群为基础的癌症登记患者的生存率,这是因为后者覆盖的患者人群中可能包含了更多的未能得到较好临床治疗,甚至没有接受临床治疗的病例。而以医院为基础的癌症生存率则纳入了所有住院治疗患者的临床及随访信息,其反映了该院对于肝癌治疗各科综合的治疗能力,因此其总体生存率必然高于全人群患者的结果而低于某一专科患者(外科切除、介入、消融等)的生存率结果。同时,以医院为基础的癌症登记患者治疗效果的提高也会对当地以人群为基础的癌症患者生存率的效果起到改善提高的作用。本研究采用寿命表法分析了医院为基础的肝癌生存率,其效果介于临床报道[18, 20 – 23, 25 – 26]和全人群报道的生存率[5 – 8, 14 – 15]之间。同时显示女性生存率明显高于男性,55~64和 ≥ 75岁患者5年生存率较低。本研究的局限性为未能区别患者的临床分期,也未作各种疗法的分类统计,但这正是基于对于国内不缺肝癌单一临床治疗效果报道的文献而缺少以医院为基础的癌症登记报道的认识。本研究结合医院癌症登记及全人群癌症登记系统并完成了主动及被动的生存结局的随访,随访率达97.74 %,完整地体现了南通市肿瘤医院2002 — 2014年对来源于启东和海门2个肝癌相对高发区肝癌患者治疗的综合效果,可为国内以医院为基础的肝癌治疗综合预后的评估提供参考依据。
| [1] | Torre LA, Bray F, Siegel RL, et al. Global cancer statistics, 2012[J]. CA Cancer J Clin, 2015, 65(2): 87–108. DOI:10.3322/caac.21262 |
| [2] | Jemal A, Bray F, Center MM, et al. Global cancer statistics[J]. CA Cancer J Clin, 2011, 61(2): 69–90. DOI:10.3322/caac.v61:2 |
| [3] | Akinyemiju T, Abera S, Ahmed M, et al. The burden of primary liver cancer and underlying etiologies from 1990 to 2015 at the global, regional, and national level: results from the global burden of disease study 2015[J]. JAMA Oncol, 2017, 3(12): 1683–1691. DOI:10.1001/jamaoncol.2017.3055 |
| [4] | Chen W, Zheng R, Baade PD, et al. Cancer statistics in China, 2015[J]. CA Cancer J Clin, 2016, 66(2): 115–132. DOI:10.3322/caac.21338 |
| [5] | Chen JG, Zhu J, Zhang YH, et al. Cancer survival in Qidong between 1972 and 2011: a population-based analysis[J]. Mol Clin Oncol, 2017, 6(6): 944–954. DOI:10.3892/mco.2017.1234 |
| [6] | 彭慧, 郑莹, 彭鹏, 等. 上海市人群2002 — 2006年肝癌生存率分析[J]. 中国癌症杂志, 2016, 26(7): 561–568. |
| [7] | 高姗, 杨万水, 张薇, 等. 原发性肝癌全人群生存率的分析和比较[J]. 肿瘤, 2010, 30(12): 1027–1032. DOI:10.3781/j.issn.1000-7431.2010.12.007 |
| [8] | Zeng H, Zheng R, Guo Y, et al. Cancer survival in China, 2003 – 2005: a population-based study[J]. Int J Cancer, 2015, 136(8): 1921–1930. DOI:10.1002/ijc.29227 |
| [9] | 陈海珍, 岳增军, 陈建国, 等. 2002 — 2012年南通市肿瘤医院癌症住院患者分布特征分析[J]. 中华肿瘤防治杂志, 2015, 22(12): 901–906. |
| [10] | 陈海珍, 陈建国, 张兰凤, 等. 肿瘤随访现状与进展[J]. 中华疾病控制杂志, 2015, 19(5): 517–523. |
| [11] | 沈红兵. 流行病学 [M]. 3版. 北京: 人民卫生出版社, 2014: 217 – 238. |
| [12] | 国家卫生计生委医政医管局. 原发性肝癌诊疗规范(2017年版)[EB/OL]. (2017 – 06 – 26) [2018 – 08 – 29]. http://www.moh.gov.cn/yzygj/s7659/201706/80abf02a86c048fcb130e5e298f7aeee.shtml. |
| [13] | 黄天壬, 梁锋, 石建基, 等. 广西扶绥县1988 — 1997年肝癌发病趋势和生存率分析[J]. 肿瘤防治研究, 2001, 28(1): 60–62. DOI:10.3971/j.issn.1000-8578.3059 |
| [14] | 贺宇彤, 曾涌, 许虹, 等. 河北省磁县2000 — 2002年恶性肿瘤生存分析[J]. 中国公共卫生, 2011, 27(9): 1107–1110. |
| [15] | 姚海荣, 陈豪, 陈建国, 等. 启东市肝癌生存率长期趋势分析[J]. 中华肝脏病杂志, 2014, 22(12): 921–925. DOI:10.3760/cma.j.issn.1007-3418.2014.12.009 |
| [16] | Ha J, Yan M, Aguilar M, et al. Race/ethnicity-specific disparities in cancer incidence, burden of disease, and overall survival among patients with hepatocellular carcinoma in the United States[J]. Cancer, 2016, 122(16): 2512–2523. DOI:10.1002/cncr.v122.16 |
| [17] | Allemani C, Weir HK, Carreira H, et al. Global surveillance of cancer survival 1995 – 2009: analysis of individual data for 25, 676 887 patients from 279 population-based registries in 67 countries (CONCORD-2)[J]. Lancet, 2015, 385(9972): 977–1010. DOI:10.1016/S0140-6736(14)62038-9 |
| [18] | Kuo KL, Stenehjem D, Albright F, et al. Treatment patterns and outcomes in patients with hepatocellular carcinoma stratified by stage-guided treatment categories[J]. J Natl Compr Canc Netw, 2015, 13: 987–994. DOI:10.6004/jnccn.2015.0119 |
| [19] | Chen JG, Chen HZ, Zhu J, et al. Cancer survival in patients from a hospital-based cancer registry, China[J]. J Cancer, 2018, 9(5): 851–860. DOI:10.7150/jca.23039 |
| [20] | 何运, 罗嘉, 陈攀, 等. 原发性肝癌患者1 838例预后因素分析[J]. 肿瘤学杂志, 2017, 23(9): 789–793. |
| [21] | Lei WK, Yu XQ, Lam C, et al. Survival analysis of 2003 – 2005 data from the population-based cancer registry in Macao[J]. Asian Pacific J Cancer Prev, 2010, 11(6): 1561–1567. |
| [22] | 褚志强, 吴向未, 杨宏, 等. 原发性肝癌手术治疗的生存率分析及影响因素研究[J]. 实用医学杂志, 2013, 29(5): 787–789. DOI:10.3969/j.issn.1006-5725.2013.05.040 |
| [23] | 褚光平, 蔡敬铭, 刘强, 等. 青年人原发性肝癌的治疗与预后分析[J]. 中国肿瘤临床, 2005, 32(22): 1299–1301. DOI:10.3969/j.issn.1000-8179.2005.22.013 |
| [24] | 国家卫计委. 癌症早诊早治项目(农村)工作报告[M]. 北京: 国家卫计委, 2017. |
| [25] | Jin C, Li C, Peng W, et al. Changes of platelet times neutrophil to lymphocyte ratio predict BCLC stage A hepatocellular carcinoma survival[J]. Medicine (Baltimore), 2017, 96(33): e7821. DOI:10.1097/MD.0000000000007821 |
| [26] | Zhou ZR, Liu M, Lu HR, et al. Validation of different staging systems for hepatocellular carcinoma in a cohort of 249 patients undergoing radiotherapy[J]. Oncotarget, 2017, 8(28): 46523–46531. |
 2019, Vol. 35
2019, Vol. 35
