不良出生结局不仅影响个体优生优育,影响儿童一生的身心健康,也是影响下一代人口素质的社会问题。研究表明,早产、低出生体重、出生窒息和出生缺陷对健康的危害涉及整个生命过程,在围产期易增加新生儿死亡,在儿童期与青春期使机体和神经系统发育不良[1],在成年期还可导致高血压、糖尿病和冠心病等慢性病[2]。从微观水平上看,遗传、生物或理化因素均可能影响不良出生结局的发生[3 – 4],但社会层面的因素[5 – 7]也可能直接或间接地影响着个体发育,如社会经济与卫生事业发展[8]、生活方式[9]、妇幼保健政策如围产保健[10]与叶酸服用[11 – 13]等。宏观因素方面,有研究发现社会经济发展状况可能通过妇女产前保健利用间接影响不良出生结局[14],也可能直接对低出生体重和早产产生影响[15],妇女的文化程度、职业等[8]也会影响围产保健利用,而围产保健的利用[10]和叶酸服用[11]又会影响不良出生结局的发生。本研究基于2010 — 2013年陕西省出生缺陷现况及其危险因素调查项目数据,结合中国妇幼保健特点以及叶酸普服等重要干预措施的实施,运用结构方程模型从宏观水平上探讨社会环境因素对不良出生结局的影响,分析社会环境因素的直接或间接作用,为进一步制定或优化干预措施、减少不良出生结局的发生提供科学依据。
1 对象与方法 1.1 对象为陕西省2010 — 2013年曾怀孕过且明确怀孕结局的15~49岁本地常住(本地户口或在本地居住 > 12个月)育龄妇女。采用分层多阶段随机抽样调查法,根据城乡比例,并考虑人口密集度和生育水平,在陕西省107个县区中随机抽取10个城区和20个县。第一阶段:在抽样县中随机抽取6个乡,从每个乡随机抽取6个村,每个村随机调查30名在2010年后曾经怀孕过且明确怀孕结局的育龄妇女,预计各县调查样本量为1 080人;第二阶段:在抽中的每个城区中,随机抽取3个街道办事处,每个街道办事处随机抽取6个社区,每个社区随机调查60名符合要求的育龄妇女,预计各区调查样本量为1 080人。排除末次妊娠结局非单胎、非活产、结局不明确或结局有缺失者及所调查的非末次结局者,最后共有28 457名育龄妇女纳入研究。
1.2 方法 1.2.1 调查方法采用自制围孕期调查问卷,由经培训的调查员入户面对面收集资料。问卷内容包括一般人口社会学特征、既往生育史、接受医院干预情况、营养补充剂服用情况以及膳食情况等。有关这些研究对象所在30个区县的卫生事业发展状况,主要通过查阅陕西省2010年卫生统计年鉴获得[16]。
1.2.2 社会环境因素界定根据现有文献[8 – 13]和调查内容,本研究的社会环境因素主要包括4个方面:(1)卫生事业发展状况。主要通过卫生机构床位数、卫生技术人员数、执业(助理)医师数共同反映,经整理后均以万人拥有量来反映。(2)家庭特征。本次研究主要用家庭月收入情况、家庭子女数、妇女文化程度、丈夫文化程度、妇女职业、丈夫职业、妇女年龄来共同反映家庭的经济状况、受教育程度等家庭特征。(3)妇幼保健利用。主要以妇女的首次产检月份、孕期总产检次数、是否进行过产前诊断以及是否进行过产前咨询来反映研究对象对妇幼保健的利用情况。(4)叶酸服用情况。以孕前3个月至孕3个月是否有叶酸服用(规范服用叶酸[17])和整个孕期是否有叶酸服用来反映叶酸的服用情况。
1.2.3 不良出生结局界定本研究的不良出生结局包括出生缺陷、低出生体重和早产,它们是危害儿童健康的常见并重要的不良出生结局[3 – 4]。其中,出生缺陷主要指研究对象最后一次生育、出生后经当地医院临床诊断为出生缺陷[18];低出生体重是指出生体重 < 2 500 g [19];早产是指妊娠未满37孕周[20]。本研究中排除双胎或多胎妊娠结局。
1.3 结构方程模型假设本研究采用结构方程模型方法来探究以上各因素对不良出生结局的影响情况,其中卫生事业发展、家庭特征、妇幼保健利用、叶酸服用、不良出生结局变量作为模型中的潜变量,而反映以上潜变量的各个可以测量的变量为显变量。假定卫生事业发展、良好的家庭环境,充分利用妇幼保健措施,及时服用叶酸可能减少不良出生结局的发生,提出如下路径假设。
假设H1:卫生事业的发展情况直接影响不良出生结局
假设H2:卫生事业发展通过影响妇幼保健的利用间接影响不良出生结局
假设H3:家庭特征直接影响不良出生结局
假设H4:家庭特征通过妇幼保健利用或叶酸服用间接影响不良出生结局
假设H5:妇幼保健利用和叶酸服用直接影响不良出生结局
假设H6:妇幼保健利用通过叶酸服用间接影响不良出生结局
1.4 统计分析采用Epi Data 3.1建立数据库,应用SPSS 19.0及AMOS 21.0软件进行统计分析。计数资料采用百分比进行统计描述,采用验证性因子分析构建测量变量与潜在变量之间的测量模型,据以往研究结果及本研究假设建立潜变量之间的结构模型,采用最大似然法(maximum likelihood,ML)对调查数据进行模型估计。比较拟合指数(comparative fit index,CFI)、规范拟合指数(normed fit index,NFI)、增值适配指数(incremental fit index,IFI)、近似误差均方根(root mean square error of approximation,RMSEA)等来综合评价模型的拟合效果。结构方程模型中的路径系数以标准化回归系数表示,反映各个外因变量对内因变量的作用大小,在本研究中某潜变量作用比重是该作用在所有潜变量作用强度中所占的比例[21]。以P < 0.05为差异有统计学意义。
2 结 果 2.1 研究对象基本情况(表1)本研究共有10个城区、20个县的28 457名育龄妇女纳入研究,其中城区妇女9 386人,平均年龄为(26.56 ± 4.75)岁,其中30个县区的卫生事业发展状况中万人拥有床位数为43.01张,万人拥有卫生技术人员为56.44人,万人拥有执业(助理)医师19.83人。
| 表 1 研究对象的基本情况 |
2.2 社会环境因素影响不良出生结局结构方程模型分析 2.2.1 模型拟合Bartlett球形检验结果(图1)
结果显示,KMO值为0.821,P < 0.001,表明所用数据适合做因子分析。经验证性因子分析,卫生事业发展、家庭特征、妇幼保健利用、叶酸服用、不良出生结局可作为5个潜变量,与其所含内容作为5个测量模型。原假设模型经过初步拟合,潜变量卫生事业发展与潜变量不良出生结局之间的路径系数无统计学意义( P > 0.05)。删除该条路径后再拟合,发现潜变量妇幼保健利用与不良出生结局之间的路径系数无统计学意义( P > 0.05),故删除此条路径再次拟合模型,最终模型图见 图1。
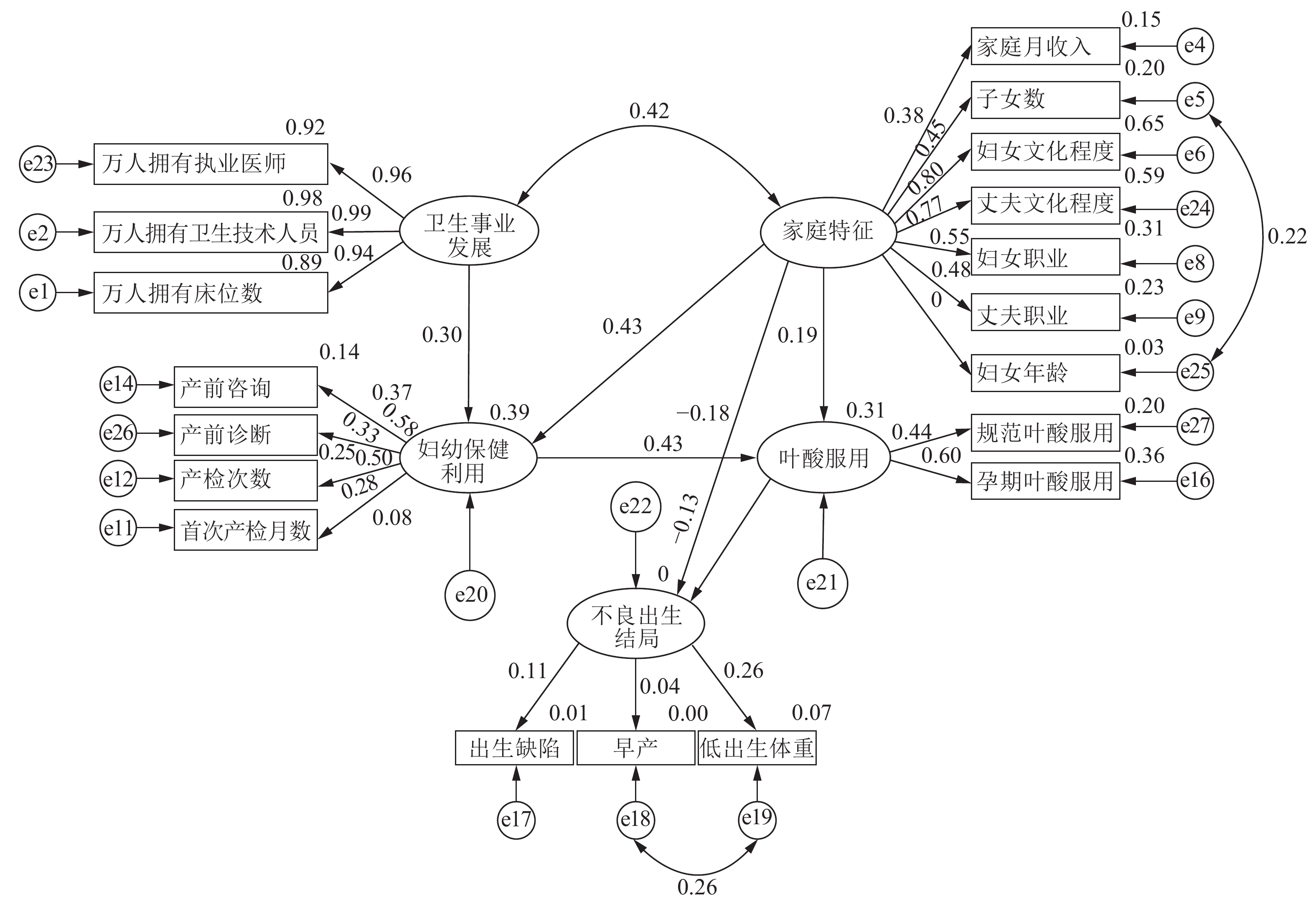
|
图 1 修正后的理论模型图 |
2.2.2 模型拟合度检验结果(表2)
经过2次修正后模型拟合指标均达到参考标准的相应要求[22],2次修正模型并没有使得模型的拟合效果变差,所以最终模型在理论支持的基础上也与数据的拟合较好。各因子负荷均具有统计学意义(P < 0.05),说明该测量模型较好地拟合了原始数据。
| 表 2 模型拟合度检验结果 |
2.2.3 作用分析(表3)
各个潜在变量对不良出生结局会产生直接或间接影响,其标准化后的作用强度如表3。直接影响是潜在变量不通过中间变量直接对不良出生结局的影响,间接影响是潜在变量先影响妇幼保健利用或叶酸服用再对不良出生结局进行影响。卫生事业发展、家庭特征、妇幼保健利用、叶酸服用对不良出生结局标化后的总作用强度分别为– 0.017、– 0.231、– 0.055、– 0.13,在这4个潜在变量中家庭特征的作用强度最大占53.3 %,其次为叶酸服用占30.0 %,妇幼保健利用和卫生事业发展分别占12.7 %、4.0 %。卫生事业发展主要通过影响妇幼保健利用和叶酸服用对不良出生结局产生间接影响,家庭方面特征可以通过妇幼保健利用、叶酸服用或者通过叶酸服用从而间接对不良出生结局产生影响,也可以直接影响对不良出生结局的发生,妇幼保健利用主要是通过影响叶酸服用而间接影响不良出生结局,而叶酸服用是直接对不良出生结局产生影响。
| 表 3 各因素的作用路径及强度 |
3 讨 论
本研究利用结构方程模型对不良出生结局的宏观影响因素进行整合和定量评估,发现宏观社会环境因素对不良出生结局都会产生直接或间接影响,与之前的国内外研究[3 – 7]结果一致。叶酸服用对不良出生结局具有直接影响,与严双琴等[11]的研究结果一致。家庭特征对不良出生结局的影响可以共通过直接或间接作用,而卫生事业发展和妇幼保健利用则是通过间接作用来影响不良出生结局。总体而言,家庭特征的作用强度最大(占53.3 %),其次是叶酸服用(占30.0 %)。
本研究发现家庭特征对不良出生结局总体影响强度最大,并且与假设一致,即良好的家庭状况是不良出生结局发生的保护性因素。家庭特征主要表现为家庭对卫生资源的利用能力,包括家庭经济水平、利用卫生资源的意识以及妇女本身的影响。良好的家庭状况主要表现为家庭经济状况较好、文化程度较高、职业较稳定以及儿童母亲较年轻。家庭特征对不良出生结局的影响可通过直接和间接作用实现,家庭特征的直接作用是减少不良出生结局的发生,这可能是通过妇女年龄及职业起作用,即孕妇年龄相对较小可能是不良出生结局的保护性因素[23],而相对稳定的职业环境中可能的不良出生结局直接危险因素也相对较少[8]。家庭特征还可以通过间接作用实现对出生缺陷的影响:一是良好的家庭特征比如具有较高的家庭经济水平和较高的文化程度时,其对妇幼保健资源的利用能力和意识也相对较高[8],而在利用妇幼保健资源的过程中促进了叶酸服用进而减少不良出生结局的发生;另一个途径就是具有良好的家庭特征的家庭具备良好的经济能力和叶酸服用意识,其叶酸服用率会较高,从而影响不良出生结局的发生。鉴于家庭特征对不良出生结局的重要影响,家庭作为一个整体应当成为不良出生结局防控的重要组成部分,改善家庭状况,提高家庭整体的文化程度,对家庭成员进行优生优育宣传教育,进而制定优化的干预措施,能够提高干预效果。叶酸服用对不良出生结局有重要直接影响,即叶酸服用可以减少不良出生结局的发生,这可能与叶酸的生物学机制有关[11 – 13]。国内研究表明,规范增补叶酸是不良出生结局的保护性因素,可降低小于胎龄儿、早产、低出生体重发生的风险[11],国外的病例对照研究也发现孕期增补叶酸其子代的出生体重比对照组平均重37 g,出生孕周平均延长0.3周,本研究的结论与之一致[24]。因此,建议围孕期规范服用叶酸不仅可预防神经管疾病的发生,可能也有利于改善早产、低体重等不良出生结局。
良好的妇幼保健利用也是不良出生结局发生的保护性因素,但通过间接方式影响不良出生结局。良好的妇幼保健利用表现为在围孕期较早的完成首次产检、产检次数较多、进行产前咨询等。提示妇女在利用这些妇幼保健资源的过程中,可能促进叶酸认知,促进服用,进而降低了不良出生结局的发生。然而,有研究提出围产保健服务的利用会对不良出生结局产生影响主要是通过提高围产保健服务的利用来提高了不良出生结局的检出,从而做到早发现、早诊断、早治疗来降低不良出生结局的发生[10],但是在本研究中妇幼保健利用对不良出生结局的直接影响不显著,这可能与数据本身有关,所以这个直接关系有待进一步研究。良好的卫生事业发展也能减少不良出生结局的发生,这主要是间接影响,即通过妇幼保健的利用以及叶酸服用对不良出生结局产生影响,卫生事业发展越好,妇幼保健的利用也会得到改善,进而在利用妇幼保健资源的过程中会提高叶酸的服用,从而降低了不良出生结局的发生[8]。
本研究假设卫生事业发展和妇幼保健利用可能会直接影响不良出生结局,经整合和定量评估后,删除了影响路径,卫生事业发展可能主要是间接对不良出生结局产生影响,而当服用叶酸存在时,妇幼保健利用可能也主要是通过叶酸而间接地影响不良出生结局,妇幼保健利用是否对不良出生结局产生直接影响还需进一步探究。
本研究中采用的结构方程模型不但可以研究变量间的直接效应,还可以研究间接效应,使得变量间的层次关系鲜明,有利于对作用机制的解释,特别适合于宏观潜变量的研究。此外分析时采用极大似然法估计(ML估计)来拟合模型,ML估计要求假设指标是正态分布的,但是也有文献指出,ML估计在一般场合是稳健估计,即当正态条件不满足时,基于ML估计的结论仍是可信的[24]。但是用结构方程模型分析问题时,一定要建立在一定的理论基础之上,若没有先期提出的理论模型,对于任何一组多元数据资料,同一数目参数能够衍生多个与数据拟合度相同但结构不同的模型(称为等同模型)。因此这一过程是一种验证的方法,而不是探索的手段。故这一方法的使用应该在其他流行病学病因研究方法的基础之上进行。
综上所述,卫生事业发展、家庭特征、妇幼保健利用、叶酸服用均会直接或间接地对不良出生结局产生影响,但是家庭方面影响较大。因此,不良出生结局的干预中应当重视以家庭为单位的社会干预措施,应重点针对高龄、职业和文化水平较低、家庭人口较多、经济状况较差妇女及其丈夫的相关知识的宣传教育,提高其利用妇幼保健资源的意识,围孕期尽量减少接触不良出生结局的危险因素,降低不良出生结局的发生。
| [1] | Hernández-Martínez C, Arija VV, Escribano SJ, et al. A longitudinal study on the effects of maternal smoking and secondhand smoke exposure during pregnancy on neonatal neurobehavior[J]. Early Human Development, 2012, 88(6): 403–408. DOI:10.1016/j.earlhumdev.2011.10.004 |
| [2] | 韩蕊, 陈丽莉, 石志平, 等. 低出生体重对生命远期代谢性疾病的影响[J]. 中国临床医生杂志, 2015(4): 22–26. |
| [3] | 蒋涛, 杨建丽, 杨芩, 等. 出生缺陷的相关因素[J]. 公共卫生与预防医学, 2012, 23(6): 55–57. |
| [4] | 唐代婷, 王松柏, 李玉萍, 等. 母亲孕期生活习惯与低出生体重关系病例对照研究[J]. 中国公共卫生, 2016, 32(12): 1724–1728. DOI:10.11847/zgggws2016-32-12-30 |
| [5] | Kent ST, Mcclure LA, Zaitchik BF, et al. Area-level risk factors for adverse birth outcomes: trends in urban and rural settings[J]. BMC Pregnancy and Childbirth,, 2013, 13(1): 1–8. DOI:10.1186/1471-2393-13-1 |
| [6] | Gray SC, Edwards SE, Schultz BD, et al. Assessing the impact of race, social factors and air pollution on birth outcomes: a population-based study[J]. Environmental Health, 2014, 13(1): 4. DOI:10.1186/1476-069X-13-4 |
| [7] | Blumenshine P, Egerter S, Barclay CJ, et al. Socioeconomic disparities in adverse birth outcomes: a systematic review[J]. American Journal of Preventive Medicine, 2010, 39(3): 263–272. DOI:10.1016/j.amepre.2010.05.012 |
| [8] | 张海涛. 吉林省2003—2008年出生缺陷流行状况及影响因素研究[D]. 长春: 吉林大学, 2013. |
| [9] | 孙蓉, 侯晓静. 早产相关因素研究进展[J]. 中国公共卫生, 2012, 28(4): 560–561. DOI:10.11847/zgggws2012-28-04-63 |
| [10] | 戴琳琳, 胡文斌, 罗晓明, 等. 产前保健与文化程度对低出生体重风险的交互作用[J]. 中华流行病学杂志, 2014, 35(5): 533–536. |
| [11] | 严双琴, 徐叶清, 苏普玉, 等. 围孕期增补叶酸与不良出生结局的队列研究[J]. 中华流行病学杂志, 2013, 34(1): 1–4. |
| [12] | Czeizel AE, Puhó EH, Langmar Z, et al. Possible association of folic acid supplementation during pregnancy with reduction of preterm birth: a population-based study[J]. European Journal of Obstetrics Gynecology and Reproductive Biology, 2010, 148(2): 135–140. DOI:10.1016/j.ejogrb.2009.10.016 |
| [13] | Dekker GA. Maternal red blood cell folate concentration at 10 – 12 weeks gestation and pregnancy outcome[J]. The Journal of Maternal–Fetal and Neonatal Medicine: the Official Journal of the European Association of Perinatal Medicine, the Federation of Asia and Oceania Perinatal Societies, the International Society of Perinatal Obstetricians, 2012, 25(8): 1423–1427. DOI:10.3109/14767058.2011.636463 |
| [14] | 李翠苑, 吴倩, 古丽巴哈, 等. 产前检查与保健对妊娠结局影响分析[J]. 中国妇幼卫生杂志, 2016(1): 24–26. |
| [15] | Meng G, Thompson ME, Brent HG. Pathways of neighbourhood-level socio-economic determinants of adverse birth outcomes[J]. International Journal of Health Geographics, 2013, 12(1): 1–16. DOI:10.1186/1476-072X-12-1 |
| [16] | 中华人民共和国卫生部编. 2010中国卫生统计年鉴[M]. 北京: 中国协和医科大学出版社, 2010. |
| [17] | 袁淑怡, 颜虹, 曾令霞, 等. 陕西省育龄妇女围孕期服用叶酸与产儿先天性心脏病的关系[J]. 西安交通大学学报: 医学版, 2017, 38(3): 343–347. |
| [18] | 蒋涛, 杨建丽, 杨芩, 等. 出生缺陷的相关因素[J]. 公共卫生与预防医学, 2012, 23(6): 55–57. |
| [19] | 姜蕾, 陈斌, 赵光临, 等. 深圳市低出生体重影响因素的配对病例对照研究[J]. 中华疾病控制杂志, 2015, 19(11): 1131–1134. |
| [20] | 胡春霞, 李跃萍, 华少萍, 等. 470例早产相关因素及早产儿结局分析[J]. 中国妇幼保健, 2013, 28(18): 2914–2916. |
| [21] | 朱中海, 程悦, 刘丹丽, 等. 陕西省农村育龄妇女产前检查影响因素结构方程模型分析[J]. 中国公共卫生, 2015, 31(3): 268–272. DOI:10.11847/zgggws2015-31-03-04 |
| [22] | 吴明隆. 结构方程模型[M]. 重庆: 重庆大学出版社, 2012. |
| [23] | 石艳荣. 西北部分地区不良妊娠结局发生及影响因素分析[D]. 兰州: 兰州大学, 2016. |
| [24] | 周旭武. 结构方程模型方法的实现与应用[D]. 大连: 大连理工大学, 2009. |
 2018, Vol. 34
2018, Vol. 34


