艾滋病(又称人类免疫缺陷综合征)是由人类免疫缺陷病毒(human immunodeficiency virus,HIV)引起的一种以细胞免疫缺陷为特征、致死率极高的传染病,目前尚无治愈方法[1],但艾滋病高效抗反转录病毒治疗(highly active antiretroviral therapy,HAART)可有效抑制艾滋病病毒复制,提高患者免疫功能,减少患者死亡,延长寿命[2, 3, 4]。山东省自2004年开始在第三轮全球基金项目县开展抗病毒治疗工作。为了解山东省2004—2012年艾滋病抗病毒治疗效果,为评价抗病毒治疗工作提供科学依据,本研究对山东省2004年1月1日—2012年12月31日8个全球基金项目县293例治疗患者的免疫学和病毒学资料进行了分析。结果报告如下。
1 对象与方法 1.1 对象2004年1月1日—2012年12月31日山东省8个全球基金项目县首次接受规范HAART的HIV感染者和艾滋病患者,且开始治疗时年龄≥16岁,调查对象治疗时间均≥6个月。HIV感染者和患者治疗严格按照《国家免费艾滋病抗病毒治疗手册》规范要求进行[5, 6]。
1.2 方法采用回顾性研究方法,通过中国疾病预防控制系统艾滋病综合防治信息系统,收集HIV治疗患者的基本情况,包括年龄、性别、婚姻状况、感染途径、治疗及死亡情况等;实验室检测指标和数据,如CD4+T淋巴细胞计数和病毒载量检测结果等。实验室数据筛选标准:基线数据收集病人治疗开始前的数据,治疗开始后的数据均为病人治疗≥6个月的CD4+T淋巴细胞计数和病毒载量数据。
1.3 统计分析采用Excel 2007建立数据库,SPSS 17.0软件完成相关数据统计分析。
2 结 果 2.1 人口学特征共收集研究对象293例,其中男性160例,女性133例,男女比1.2:1;年龄最小者19岁,最大者82岁,平均(44.84±9.55)岁,<30岁14例(4.78%),30~60岁259例(88.40%),>60岁20例(6.82%);未婚16例(5.46%),已婚或同居224例(76.46%),离异、分居或丧偶31例(10.58%); 感染途径中经血感染165例(56.31%)(输血46例、单采血浆111例、静脉注射吸毒8例),经性途径感染120例(40.96%)(同性12例,异性108例),不详8例(2.73%)。观察期内研究对象共失访5人,死亡30人,停药19人。
2.2 病死率(图 1)抗病毒治疗患者队列随访中,至观察终点,累计死亡30例,其中艾滋病相关死亡28例,自杀、意外等其他死亡2例。艾滋病相关死亡平均病死率为2.28/(100人·年),由2004年7.04/(100人·年)下降至2012年0.30/(100人·年),呈下降趋势(χ趋势2=14.629,P<0.01)。项目地区开展艾滋病抗病毒治疗2年后,病死率一直维持在<1.5/(100人·年)。
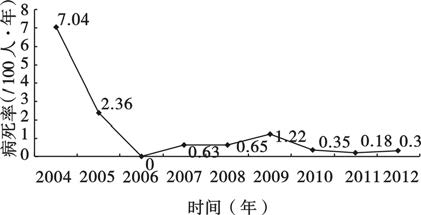
|
图 1 2004—2012年艾滋病抗病毒治疗患者病死率情况 |
293例治疗病人初始治疗均为一线治疗方案,治疗中有21人(7.17%)换二线治疗方案,其中19例(6.50%)因病毒学和免疫学失败,2例(0.68%)因一线药物的严重毒副反应。
2.4 治疗持续时间对CD4+T淋巴细胞计数水平和病毒载量的影响(表 1)293例治疗患者中,4例缺失治疗前CD4+T淋巴细胞计数数据。289例治疗患者治疗前CD4+T淋巴细胞计数中位数(M)为155个/mL。治疗后CD4+T淋巴细胞计数均上升,较治疗前差别均有统计学意义(P均<0.01)。CD4+T淋巴细胞计数水平随着治疗时间增长,呈上升趋势(P<0.01)。治疗后,病毒载量<50 cp/mL组所占比例均高于其他两个组(P均<0.05),而治疗时间长短对3组病毒载量水平影响差异均无统计学意义(P均>0.05)。
|
|
表 1 治疗时间对CD4+T淋巴细胞水平和病毒载量的影响比较 |
各年份开始治疗的患者,最近1次CD4+T淋巴细胞计数较治疗前均有明显提高(P<0.05)。2008年开始,患者开始治疗的实验室标准由CD4+T淋巴细胞计数≤200个/mL[5],提高至CD4+T淋巴细胞计数≤350个/mL[6]。按治疗标准变更前后分组,治疗患者基线CD4+T淋巴细胞计数2007年及以前组为91.0个/mL,2008年及以后组为217.9个/mL,差异有统计学意义(χ2=-5.608,P<0.01)。最近1次检测CD4+T淋巴细胞计数2007年及以前组M为301.0个/mL,2008年及以后组M为413.0个/mL,差异有统计学意义(χ2=-2.581,P<0.05)。Spearman相关分析显示,治疗基线与最近1次检测的CD4+T淋巴细胞计数具有一定正相关(r=0.392,P<0.01)。
观察对象中152例做过病毒载量检测,最近1次病毒载量<400 cp/mL 143例,所占比例为94.08%,其中<50 cp/mL组136例,所占比例89.47%。按开始抗病毒治疗标准不同[4, 5]将观察对象分成2组:2007年及以前组和2008年及以后组,<50 cp/mL所占比例均高于50~400 cp/mL组和>400 cp/mL组(P均 <0.05)。
|
|
表 2 开始治疗时间对CD4+T淋巴细胞计数影响比较(个/mL) |
|
|
表 3 开始治疗标准变更对CD4+T淋巴细胞计数和病毒载量影响 |
CD4+T淋巴细胞是HIV攻击的最主要靶细胞,HIV通过直接攻击引发细胞病变或间接诱导细胞凋亡等机制杀死靶细胞,导致CD4+T淋巴细胞进行性减少[7]。HIV感染者CD4+T淋巴细胞数量减少程度取决于HIV病毒复制水平[8]。Mellors等[9, 10]研究发现,血浆病毒载量是最好的预测艾滋病发病和死亡的能力指标,其次是CD4+T淋巴细胞计数,并提示病毒载量能够很好地预测CD4+T淋巴细胞计数下降率和艾滋病发病死亡进程。研究表明,艾滋病抗病毒治疗能有效抑制病毒复制,增加CD4+T淋巴细胞数量,恢复细胞免疫功能[2, 3],可减少和控制机会性感染,减少死亡发生[11, 12]。因此,CD4+T淋巴细胞和病毒载量水平可分别作为评价艾滋病抗病毒治疗效果的免疫学和病毒学指标。
本研究显示,治疗持续时间和开始治疗时CD4+T淋巴细胞基线水平影响治疗免疫学效果。随着治疗持续时间增长,CD4+T淋巴细胞水平呈明显上升趋势,且开始治疗时基线CD4+T淋巴细胞水平越高,治疗对提高后期CD4+T淋巴细胞水平越有利,提示加强病人依从性教育,确保持续治疗可提高抗病毒治疗的免疫学效果,此外,及早开始抗病毒治疗同样是确保抗病毒治疗免疫学效果的重要保障。山东省艾滋病抗病毒治疗6年后,治疗患者病毒载量<400 cp/mL比例占92.59%,远高于Spacek 等[13]在乌干达的研究(治疗9个月66%)和Boileau等[14]在布基纳法索和马里的研究(治疗>24个月为81%);病毒载量<50 cp/mL比例占88.89%,也高于李韩平等[15]在广西的研究(67.91%),可能与项目地区完善的督导服药机制保障了病人的服药依从性有关,因为治疗依从性是影响病毒学效果的重要因素[16, 17]。全球基金项目县进行规范艾滋病抗病毒治疗后,病死率呈明显下降趋势,这与国内外有些研究结果类似[18, 19]。项目县总病死率为2.28/(100·人年),远低于全国艾滋病免费抗病毒治疗总病死率;[7.1/(100·人年)][20],也低于湖南省13.6/(100·人年)[21]和湖北省4.18/(100 人.年)[22]报道的总病死率。究其原因可能与山东省全球基金项目县规范的治疗服务网络有关,该服务网络建立的临床医生定期巡诊、会诊制度及复方新诺明的预防用药,对预防和及时处理机会性感染,减少死亡发挥了重要作用,同时该网络提高了治疗患者的服药依从性高,提升了免疫学和病毒学效果,减少了死亡发生。
山东省全球基金项目地区开展的艾滋病抗病毒治疗,降低了治疗患者的病死率,提高了治疗的免疫学和病毒学效果。建立完善的治疗服务网络,及早开始并持续进行抗病毒治疗,确保治疗患者服药依从性十分关键。
| [1] | 王陇德.艾滋病学[M].北京:北京出版社,2009. |
| [2] | Staszewskis S,Morales-Ramirez J,Tashima KT,et al.Efavirenz plus zidovudine and lamivudine,efavirenz plus indinavir,and indinavir plus zidovudine and lamivudine in the treatment of HIV-1 infection in adults.Study 006 Team[J].N Engl J Med,1999,341(25):1865-1873. |
| [3] | King JT,Justice AC,Roberts MS,et al.Long-term HIV/AIDS survival estimation in the highly active antiretro-viral therapy era[J].Med Decis Making,2003,23(1):9-20. |
| [4] | Zhang F,Dou Z,Yu L,et al.The effect of highly active antiretroviral therapy on mortality among HIV-infected former plasma donors in China[J].Clin Infect Dis,2008,47(6):825-833. |
| [7] | Pattanapanyasat K,Thakar MR.CD4+T cell count as a tool to monitor HIV progression and anti-retroviral therapy[J].Indian J Med Res,2005,121(4):539-549. |
| [8] | Mellors JW,Munoz A,Giorgi JV,et al.Plasma viral load and CD:as prognostic markers of HIV-1 infection[J].Ann Inter Med,1997,126(12):946-954. |
| [9] | Lundgren JD,Pedersen C,Clumeck N,et al.Survival differences in European patients with AIDS,1979-1989.The AIDS in Europe Study Group[J].BMJ,1994,308(6936):1068-1073. |
| [10] | Easterbrook PJ,Yu LM,Goetghebeur E,et al.Ten-year trends in CD4 cell counts at HIV and AIDS diagnosis in a London HIV clinic[J].AIDS,2000,14(5):561-571. |
| [11] | Zhang F,Dou Z,Yu L,et al.The effect of highly active antiretroviral therapy on mortality among HIV-infected former plasma donors in China[J].Clin Infect Dis,2008,47(6):825-833. |
| [12] | Rossi SM,Maluf EC,Carvalho DS,et al.Impact of antiretroviral therapy under different treatment regimens[J].Rev Panam Salud Publica,2012,32(2):117-23. |
| [13] | Spacek LA,Shihab HM,Kamya MR,et al.Response to antiretroviral therapy in HIV-infected patients attending a public,urban clinic in Kampala,Uganda[J].Clin Infect Dis,2006,42(2):252-259. |
| [14] | Boileau C,Nguyen VK,Sylla M,et al.Low prevalence of detectable HIV plasma viremia in patients treated with antiretroviral therapy in Burkina Faso and Mali[J].J Acquir Immune Defic Syndr,2008,48(4):476-484. |
| [15] | 李韩平,刘伟,刘海霞,等.广西壮族自治区133例艾滋病患者抗病毒治疗效果评价[J].中华流行病学杂志,2007,28(4):338-342. |
| [16] | Fielding KL,Charalambous S,Stenson AL,et al.Risk factors for poor virological outcome at 12 months in a workplace-based antiretroviral therapy programme in South Africa:a cohort study[J].BMC Infect Dis,2008,8:93. |
| [17] | Lima VD,Harrigan R,Murray M,et al.Differential impact of adherence on long-term treatment response among naive HIV-infected individuals[J].AIDS,2008,22(17):2371-2380. |
| [18] | Etard JF,Ndiaye I,Thierry-Mieq M,et al.Mortality and causes of death in adults receiving highly active antiretroviral therapy in Senegal:a 7-year cohort study[J].AIDS,2006,20(8):1181-1189. |
| [19] | 刘德清,郑艾丽,李光辉,等.HIV/AIDS高效逆转录抗病毒治疗效果评价[J].中国公共卫生,2007,23(12):1442-1443. |
| [20] | 国务院防治艾滋病工作委员会办公室,联合国艾滋病中国专题组.中国艾滋病防治联合评估报告(2007)[R].北京:国务院防治艾滋病工作委员会办公室,联合国艾滋病中国专题组,2007. |
| [21] | 魏秀青,欧秋英,张园园,等.湖南省艾滋病病人抗病毒治疗死亡病例分析[J].中国自然医学杂志,2010,12(2):81-83. |
| [22] | 彭国平,李旺华,占发先,等.湖北省2715例接受艾滋病免费抗病毒治疗者生存分析[J].卫生与预防医学,2011,22(5):33-36. |
 2015, Vol. 31
2015, Vol. 31


